Μαιευτική Γυναικολογική Μέριμνα
Κυστική Ίνωση
Η κυστική ίνωση (αγγλ. cystic fibrosis) ή αλλιώς ινοκυστική νόσος αποτελεί το πιο διαδεδομένο κληρονομικό νόσημα στην λευκή φυλή. Περίπου 1 στα 2000-2500 παιδιά εκτιμάται ότι γεννιούνται κάθε χρόνο στην Ελλάδα με κυστική ίνωση, ενώ το 4-5% του πληθυσμού θεωρείται ότι είναι φορείς . Η κυστική ίνωση μεταβιβάζεται με αυτοσωμικό υπολειπόμενο τρόπο κληρονόμησης στους απογόνους. Προκαλείται από μία ποικιλίαμεταλλάξεων στο γονίδιο του ρυθμιστή της διαμεμβρανικής αγωγιμότητας της κυστικής ίνωσης (CFTR), το οποίο βρίσκεται στο έβδομο χρωμόσωμα. Το γονίδιο αυτό κωδικοποιεί μια ρυθμιστική πρωτεΐνη (Cystic Fibrosis Transmembrane Conductance Regulator), η οποία ελέγχει την διέλευση χλωρίου διαμέσου των μεμβρανών των επιθηλιακών κυττάρων διαφόρων οργάνων του σώματος όπως τωνπνευμόνων, του παγκρέατος, των ιδρωτοποιών αδένων και του εντέρου. Μεταλλάξεις στο γονίδιο προκαλούν μειωμένη παραγωγή ή λειτουργικότητα της πρωτεΐνης με αποτέλεσμα στο επιθήλιο των προσβαλλομένων οργάνων να παράγεται παχύρρευστη κολλώδης βλέννα η οποία αποφράσσει τους πόρους των αδένων με συνέπεια την προοδευτική καταστροφή του ιστού των οργάνων (ίνωση) και την τελική ανεπάρκεια τους .
Η διάγνωση της κυστικής ίνωσης πραγματοποιείται με τρεις κυρίως τρόπους :
α) με εξέταση ιδρώτα: Ο γιατρός μπορεί να προγραμματίσει εξέταση ιδρώτα αν υποψιάζεται κυστική ίνωση από τα υπάρχοντα συμπτώματα. Αυτή η εξέταση μετρά την ποσότητα του άλατος (χλωριούχο νάτριο) στον ιδρώτα του δέρματος. Τα άτομα με κυστική ίνωση έχουν αφύσικα υψηλά επίπεδα άλατος στον ιδρώτα. Τα επίπεδα του νατρίου υπερβαίνουν τα 60 mmol/l και του χλωρίου υπερβαίνουν τα 70 mmol/l σε ένα δείγμα ιδρώτα .
β)με γενετική εξέταση: Η γενετική εξέταση μπορεί να επιβεβαιώσει τη διάγνωση. Λαμβάνονται μερικά κύτταρα είτε από το εσωτερικό του στόματος (παρειά) είτε από μια εξέταση αίματος και ελέγχονται για τον εντοπισμό του γονιδίου της κυστικής ίνωσης .
γ)με έλεγχο: Στις μέρες μας όλα τα νεογέννητα ελέγχονται για κυστική ίνωση. Λαμβάνεται δείγμα με ένα μικρό τσίμπημα στην φτέρνα, περίπου την έκτη ημέρα μετά την γέννηση. Αυτό μπορεί να εντοπίσει μια χημική ουσία, που ονομάζεται immunoreactive trypsinogen, που είναι υψηλή σε βρέφη με κυστική ίνωση. Αν βρεθεί υψηλή, τότε γίνεται εξέταση ιδρώτα και γενετική εξέταση για να επιβεβαιωθεί η διάγνωση. Αυτός ο έλεγχος θεωρείται σημαντικός, διότι όσο νωρίτερα γίνεται η διάγνωση, τόσο πιο γρήγορα μπορεί να αρχίσει η θεραπεία, η οποία βελτιώνει τις προοπτικές εξέλιξης της νόσου (πρόγνωση) .
Τρόπος κληρονομικότητας (ακολουθεί τους κανόνες της αυτοσωμικής υπολειπόμενης κληρονομικότητας)
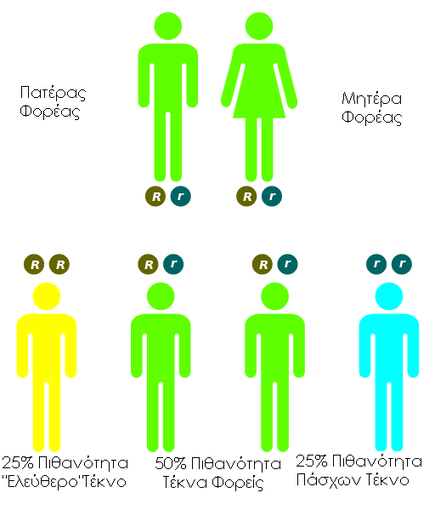
Τρόπος κληρονομικότητας (ακολουθεί τους κανόνες της αυτοσωμικής
υπολειπόμενης κληρονομικότητας)
Για να έχει Κυστική ΄Ινωση ένα άτομο, πρέπει και οι δύο γονείς του να είναι φορείς και το άτομο να κληρονομήσει δύο ελαττωματικά γονίδια -ένα από κάθε ένα γονέα.΄Ετσι, κάθε φορά που συλλαμβάνουν παιδί δύο φορείς κυστικής ίνωσης, υπάρχουν οι εξής πιθανότητες:
• 25% πιθανότητα ότι το παιδί τους δεν θα είναι ούτε ασθενής ούτε καν
φορέας.
• 50% πιθανότητα ότι το παιδί θα είναι φορέας του γονιδίου χωρίς καμία
άλλη επίπτωση και
• 25% πιθανότητα ότι το παιδί θα έχει Κυστική ΄Ινωση
Στην περίπτωση που μόνο ο ένας από τους δύο γονείς είναι φορέας του γονιδίου, τότε το παιδί τους, στη χειρότερη περίπτωση, θα είναι φορέας του γονιδίου χωρίς καμία άλλη επίπτωση.
Προγεννητική Διάγνωση
Δεδομένου ότι δεν υπάρχει αποτελεσματική θεραπεία για την Κυστική Ίνωση, είναι προφανές ότι ο πιο ενδεδειγμένος τρόπος αντιμετώπισής της είναι η πρόληψη, που αποβλέπει στην αποφυγή γέννησης νέων πασχόντων. Οι δυνατότητες πρόληψης, μετά τις γονιδιακές ανακαλύψεις, είναι πολλές, ενώ και το κόστος των σχετικών εξετάσεων τα τελευταία χρόνια έχει γίνει πολύ προσιτό .
Η έλλειψη συμπτωματολογίας στους φορείς δεν επιτρέπει τον εντοπισμό των ζευγαριών που και οι δύο φέρουν το γονίδιο της Κυστικής Ίνωσης. Εξαίρεση, όσον αφορά τα συμπτώματα, αποτελούν οι άνδρες με στειρότητα λόγω έλλειψης του σπερματικού πόρου (φορείς της νόσου κατά 70%) ή με αποφρακτική αζωοσπερμία (φορείς κατά 30%) και τα άτομα με αδιευκρίνιστη χρόνια αποφρακτική πνευμονοπάθεια. Ο εντοπισμός των φορέων γίνεται με έλεγχο του DNA για ανίχνευση του γονιδίου Κυστικής Ίνωσης με μοριακές τεχνικές. Η εξέταση γίνεται με λήψη αίματος .
Στην περίπτωση που διαπιστωθεί ότι και οι δύο υποψήφιοι γονείς είναι φορείς της νόσου, η γέννηση πάσχοντος παιδιού μπορεί να αποφευχθεί με προγεννητικό έλεγχο ή με προεμφυτευτική γενετική διάγνωση :
Ο προγεννητικός έλεγχος γίνεται με ανάλυση του DNA (ανίχνευση των μεταλλάξεων που ήδη έχουν εντοπισθεί στους γονείς), είτε στο τέλος του πρώτου τριμήνου της εγκυμοσύνης (χοριακές λάχνες, γνωστές ως τροφοβλάστη) ή κατά το δεύτερο τρίμηνο της εγκυμοσύνης (αμνιακό υγρό). Το βασικό μειονέκτημα της μεθόδου αυτής εντοπίζεται στο δίλημμα της διακοπής της κύησης στην περίπτωση που το έμβρυο πάσχει.Η προεμφυτευτική γενετική διάγνωση προσφέρει τη δυνατότητα γενετικής διάγνωσης και μεταφοράς στη μήτρα μόνο των υγιών εμβρύων που προκύπτουν με εξωσωματική γονιμοποίηση (in vitro fertilization - IVF). Η μέθοδος περιλαμβάνει ωοληψία και γονιμοποίηση των ωαρίων, απομόνωση - βιοψία ενός βλαστοκυττάρου από κάθε έμβρυο που βρίσκεται στο στάδιο των 6-8 κυττάρων την τρίτη ημέρα μετά τη γονιμοποίηση, γενετική διάγνωση για Κυστική Ίνωση στο DNA του κάθε κυττάρου και εμβρυομεταφορά μόνο των υγιών εμβρύων.Με τα σημερινά δεδομένα στη χώρα μας ο ανιχνευτικός έλεγχος προτείνεται σε όλες τις ομάδες υψηλού κινδύνου που είναι οι εξής:
1. Τα μέλη οικογενειών με ινοκυστική νόσο ( cascade screening )
2. Στο άλλo μέλος του ζευγαριού που ο ένας είναι φορέας της νόσου
3. Σε άνδρες με στειρότητα λόγω έλλειψης του σπερματικού πόρου, αποφρακτική αζωοσπερμία και ολιγοσπερμία. Στα άτομα αυτά η παρουσία ινοκυστικής νόσου σε ετερόζυγη τουλάχιστον μορφή υπολογίζεται σε ποσοστό που κυμαίνεται από 30-70%.
4. Σε άτομα με χρόνια αποφρακτική πνευμονοπάθεια της οποίας η παθογένεια δεν έχει διευκρινιστεί.
5. Σε κυήσεις στις οποίες διαπιστώνεται υπερηχογένεια εντέρου στο έμβρυο με υπερηχογραφικό έλεγχο.
Θεωρούμε επίσης ότι ο ανιχνευτικός έλεγχος θα μπορούσε να επεκταθεί και σε όσα ζευγάρια επιθυμούν να καλύψουν το κόστος της εξέτασης και με την προϋπόθεση ότι το εργαστήριο το οποίο εκτελεί τον έλεγχο είναι σε θέση να καλύψει το 85% των γνωστών μεταλλάξεων στη χώρα μας .
Όταν και οι δυο γονείς είναι φορείς Ινοκυστικής νόσου η πιθανότητα να αποκτήσουν παιδί που πάσχει είναι 25% ΣΕ ΚΑΘΕ ΕΓΚΥΜΟΣΥΝΗ
Όταν ο ένας γονέας είναι φορέας και ο άλλος αρνητικός για το 86% των μεταλλάξεων, η πιθανότητα να αποκτήσουν παιδί που πάσχει ανέρχεται στο 1/644 (0.16%)
Μεταλλάξεις και ευαισθησία
Σημαίνει ότι ανιχνεύονται οι πιό συχνές μεταλλάξεις και η συνολική ευαισθησία είναι 67% και 86% αντίστοιχα . Το ποσοστό αναφέρεται στις πιθανές μεταλλάξεις που μπορεί να προκαλέσουν νόσο σε ομόζυγη μορφή ( δηλαδή πρέπει να το έχουν και οι δύο γονείς .
4 ΜΕΤΑΛΛΑΞΕΙΣ (67% ΕΥΑΙΣΘΗΣΙΑ) .
-
DF508 με συχνότητα στους πάσχοντες 54,5%.
-
621+1GT με συχνότητα στους πάσχοντες 6,3%.
-
G542X με συχνότητα στους πάσχοντες 3,9%.
-
Ν1303Κ με συχνότητα στους πάσχοντες 2,3%.
51 ΜΕΤΑΛΛΑΞΕΙΣ (86% ΕΥΑΙΣΘΗΣΙΑ)
Προγεννητικός Ελεγχος : Στο δια ταύτα ....
Κάθε έγκυος έχει πιθανότητα 1 στις 2500 να γεννήσει μωρό με κυστική ίνωση. Μπορείτε να κάνετε την εξέταση για τις τέσσερις μεταλλάξεις της νόσου . Αν αυτή είναι αρνητική, μειώνετε τον κίνδυνο να γεννήσετε παιδί με κυστική ίνωση στο μισό, από 1 στις 2500, στο 1 στις 5000 . Μην παρασύρεστε από την αναπτυσσόμενη βιομηχανία εξετάσεων προγεννητικού ελέγχου, που με το αζημίωτο ελέγχει δεκάδες μεταλλάξεις. Πρέπει να κατανοήσετε ότι και το 1 στις 2500 είναι έτσι κι αλλιώς εξαιρετικά χαμηλός κίνδυνος και για αυτό το λόγο οι Έλληνες, Βρετανοί, Καναδοί γιατροί δε συστήνουν σε καμία έγκυο να ελεγχθεί, εκτός αν έχει κληρονομικό ιστορικό. Ο απλός έλεγχος άλλωστε , καλύπτει την περισσότερο κοινή μετάλλαξη και μπορεί να γραφεί στον ΕΟΠΥΥ .
Οι διεθνείς αναφορές επισημαίνουν την ενημέρωση και όχι τον "υποχρεωτικό" έλεγχο βάσει πρωτοκόλλου .
Οι έγκυες εξάλλου γνωρίζουν καλά ότι αν για παράδειγμα η αυχενική διαφάνεια δείξει κίνδυνο 1 στις 2000 για σύνδρομο Down, όλοι συμφωνούμε ότι ο κίνδυνος είναι καθησυχαστικά χαμηλός. Συμφωνούμε όλοι ότι η ενημέρωση είναι χρήσιμη , και ένα ζευγάρι καλό είναι να ξέρει όλους τους κινδύνους, η ιατρική όμως είναι χαώδης και οι πιθανές νόσοι αναρίθμητες. Είναι αδύνατον να ελεγχθεί ολόκληρο το γονιδίωμα του ζευγαριού , ενώ το συνολικό κόστος ελέγχου για τις "πολυσυζητημένες" γενετικές ασθένειες είναι αρκετά υψηλό . Αν κάποιο ζευγάρι αποφασίσει να ελεγχθεί για κυστική ίνωση χωρίς κληρονομικό ιστορικό , τότε γιατί να μήν κάνει και τις άλλες εξετάσεις μή επεμβατικού προγεννητικού ελέγχου ; (πολλά πακέτα εξετάσεων , πολλά έξοδα ) . Απολαύστε λοιπόν σχετικά ξέγνοιαστα την εγκυμοσύνη σας έχοντας τη σωστή ενημέρωση και αποδεχτείτε έναν κίνδυνο που είναι στατιστικά ιδιαίτερα χαμηλός.
Υπερηχογραφία
Προγεννητική Υπερηχογραφία Κυστική Ινωση 1
Προγεννητική Υπερηχογραφία Κυστική Ινωση 2
Προγεννητική Υπερηχογραφία Κυστική Ινωση 3
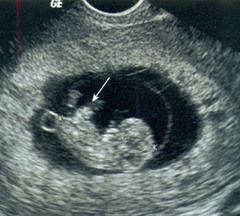
Προγεννητική Υπερηχογραφία Κυστική Ινωση 4
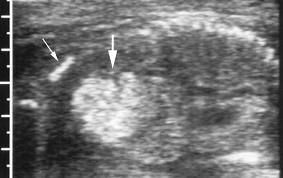
Προγεννητική Υπερηχογραφία Κυστική Ινωση 5
Δείτε Επίσης
Ανωμαλίες Ουροποιητικού Συστήματος Εμβρύου
Αυτόματες Πρώϊμες Κρυφες Αποβολές
Θρομβοφιλία (κληρονομική ή και επίκτητη)
Ενδομήτρια Καθυστέρηση Της Ανάπτυξης
Η σελίδα έχει εώς τώρα
Επισκέπτες