Μαιευτική Γυναικολογική Μέριμνα
Ιεροκοκκυγικό Τεράτωμα
Το Ιεροκοκκυγικό Τεράτωμα είναι ο πιό κοινός όγκος ΤΟΥ ΕΜΒΡΥΟΥ . Ο
αναγνώστης πρέπει να αντιληφθεί ότι το έμβρυο αποτελείται από κύτταρα τα
οποία αναπτύσσονται (και διαφοροποιούνται) ταχύτατα , και σπανίως η
διαδικασία αυτή οδηγεί σε καρκίνους . Οι εμβρυϊκοί όγκοι είναι
σπανιότατοι . Το ιεροκοκκυγικό τεράτωμα είναι ο πιό κοινός από αυτους .
Παρουσιάζεται MIA φορά στις 35 χιλιάδες (1 : 35000) . Αντιλαμβανόμαστε
λοιπόν , οτι οι πιθανότητες είναι μικρές . Ενα άλλο σημαντικό στοιχείο
που πρέπει να τονίσουμε είναι η ετοιμολογία του τίτλου . Το
ιεροκοκκυγικό δηλώνει την τοποθεσία του όγκου , δηλαδή στην περιοχή του
ιερού οστού και του κόκκυγα . Το τεράτωμα δηλώνει την κυτταρική σύνθεση
του όγκου . Τα τερατώματα αποτελούνται από πολυδύναμα εμβρυϊκά κύτταρα ,
ικανά να δώσουν περισσότερο από ένα είδος ιστού (π.χ μπορεί να γίνουν
μυϊκά , οστικά , ινώδη , τρίχες , δόντια κλπ) .
Διάκριση πρέπει να γίνει επίσης με τα ώριμα ωοθηκικά τερατώματα . Ο
ΑΝΑΓΝΩΣΤΗΣ ΔΕΝ ΠΡΕΠΕΙ ΝΑ ΣΥΓΧΕΕΙ ΤΑ ΩΡΙΜΑ ΩΟΘΗΚΙΚΑ ΤΕΡΑΤΩΜΑΤΑ ΜΕ ΤΟ
ΙΕΡΟΚΟΚΚΥΓΙΚΟ ΤΕΡΑΤΩΜΑ . Τα ωοθηκικά τερατώματα είναι όγκοι ωοθηκών σε
γυναίκες αναπαραγωγικής ηλικίας και οταν αφαιρούνται δεν υπάρχουν
προβλήματα . Το ιεροκοκκυγικό τεράτωμα είναι κακοηθέστατος καρκίνος του
αναπτυσσόμενου εμβρύου και η πρόγνωση για την κύηση είναι δυσμενής .
Διάκριση Και Φυσική Πορεία Εμβρυϊκού Ιεροκοκκυγικού Τερατώματος
Τα ιεροκοκκυγικά τερατώματα παρουσιάζονται σε δύο κλινικά σενάρια , τα οποία σχετίζονται με την ηλικία του παιδιού , την εντόπιση του όγκου , και την πιθανότητα κακοήθειας του όγκου . Το τρίτο κλινικό σενάριο αναδύεται με την υπερηχογραφική προγεννητική εξετάση ρουτίνας .
Στην σελίδα αυτή μας ενδιαφέρει το προγεννητικό σενάριο , τα άλλα δύο θα αναφερθούν πολύ περιορισμένα
Κλινικά σενάρια
Α) Νεογνικοί όγκοι που υπάρχουν κατά τη γέννηση και προεξέχουν από τον ιερό χώρο και είναι συνήθως ώριμα ή ανώριμα τερατώματα (ώριμο = καλοήθες , ανώριμο=κακοήθες)
Β) Σε βρέφη και παιδιά , που ο όγκος γίνεται αντιληπτός μετά την γέννηση (είτε γιατί δεν υπήρχε , είτε γιατί ήταν πολύ μικρός) , ο όγκος παρουσιάζει ως μια ψηλαφητή μάζα στην ιεροκοκκυγική περιοχή και προκαλεί συμπίεση της ουροδόχου κύστης ή του ορθού . Αυτοί οι όγκοι της πυέλου έχουν μεγαλύτερη πιθανότητα να είναι κακοήθεις . Σε μεγαλύτερα παιδιά και ενήλικες , ο όγκος μπορεί να μοιάζει με κύστη κόκκυγος ή συρίγγιο , ή μπορεί να βρεθεί κατά τη διάρκεια εξέτασης του ορθού ή για άλλη αξιολόγηση .
Γ) Προγεννητικό Σενάριο
Η υπερηχογραφική ανεύρευση όγκου που εκφύεται από την ιεροκοκκυγική περιοχή οδηγεί άμεσα σε συναγερμό . Τις περισσότερες φορές , η εγκυμοσύνη έχει προχωρήσει και αρκετές φορές , τα δεδομένα από το υπερηχογράφημα αυχενικής διαφάνειας είναι καλά . Πρέπει να σημειωθεί ότι ο όγκος αυτός δεν υπήρχε πρίν και αναπτύχθηκε μετά την αυχενική διαφάνεια . Η αυχενική διαφάνεια μπορεί να προβλέψει πολλά πράγματα άλλά όχι την πιθανότητα ανάπτυξης εμβρυϊκού όγκου ή όχι . Μην ξεχνάμε ότι η πιθανότητα αυτή είναι 1 στις 35 χιλιάδες .
Το επόμενο βήμα είναι ο σχετικά ακριβής τοπογραφικός - ανατομικός χαρακτηρισμός του όγκου και μια ταυτόχρονη ενδελεχής μελέτη του εμβρύου σε όλα τα υπόλοιπα συστήματα . Ιδιαίτερη σημασία έχει ο συσχετισμός με εμβρυϊκό ύδρωπα .Το γεγονός αυτό σημαίνει εμβρυϊκή καρδιακή ανεπάρκεια υψηλής απόδοσης, η εμβρυϊκή καρδιά δεν αντέχει να τροφοδοτεί τον αναπτυσσόμενο όγκο, υπάρχει το λεγόμενο σύνδρομο «υποκλοπής» αιματικής ροής , και η κατάσταση αυτή συνήθως καταλήγει σε εμβρυικό θάνατο . Συνυπάρχει πολυ-υδράμνιο και πλακουντομεγαλία , συνέπειες της ανάγκης του όγκου για αυξημένη αιμάτωση . Το πολυ-υδράμνιο οφείλεται σε αυξημένη εμβρυϊκή ούρηση λόγω καρδιακής ανεπάρκειας . Η κατάσταση αυτή ΤΟΥ ΕΜΒΡΥΟΥ οδηγεί σε «καθρεπτιζόμενα» συμπτώματα ΣΤΗΝ ΜΗΤΕΡΑ , το λεγόμενο σύνδρομο καθρέπτη ή mirror syndrome . Η φυσική συνέχεια είναι μια αποβολή ενός σχετικά μεγάλου εμβρύου , με όλα τα επακόλουθα .
Η παρουσία εμβρυϊκού ύδρωπα πρίν τις 30 εβδομάδες είναι πάντοτε θανατηφόρος για το έμβρυο . Αν ο ύδρωπας παρουσιαστεί μετά τις 32 -33 εβδομάδες , ενδεχομένως να υπάρχουν περιθώρια , αλλά αυτό εξαρτάται και από το μέγεθος και από τη βιολογική συμπεριφορά του όγκου . Είναι ανώφελη και ίσως επικίνδυνη για την υγεία της μητέρας , η προώθηση φρούδων ελπίδων .
Διαχείρηση
Η διαχείριση των εμβρυϊκών ιεροκοκκυγικών τερατωμάτων προϋποθέτει
προσεκτική αναμονή (μικρής χρονικής διάρκειας) πριν από οποιαδήποτε
θεραπεία . Μια συχνά χρησιμοποιούμενη προσέγγιση έχει ως εξής:
Λεπτομερείς εξετάσεις υπερήχων συμπεριλαμβανομένης της εμβρυϊκής καρδίας
και ανάλυση της ροής Doppler .
Αν το έμβρυο έχει
Καρδιακή ανεπάρκεια υψηλής απόδοσης ή /και
Πλακουντομεγαλία ή / και
Εμβρυϊκό ύδρωπα
Τότε πρέπει να γίνει
Τερματισμός της κύησης αν το έμβρυο δεν είναι βιώσιμο
Εκτακτης ανάγκης καισαρική τομή , αν το έμβρυο είναι βιώσιμο
Η δυνατότητα κολπικού τοκετού εξαρτάται από το μέγεθος του όγκου , την εκτίμηση για το άν θα ραγεί ή όχι ο όγκος κατά τη διάρκεια του τοκετού , το ποσό του υδραμνίου , τις ανωμαίες NST κλπ . Φυσικά αυτό αναφέρεται σε όγκους που ανευρίσκονται προς το τέλος της εγκυμοσύνης .
Αν ο όγκος αναπτυχθεί σε ηλικία εγκυμοσύνης πέραν των 25 εβδομάδων , τότε τα προβλήματα είναι μεγαλύτερα , τα ερωτήματα περισσότερα και η αντιμετώπιση εξαρτάται από πολλούς παράγοντες .
Συμπέρασμα
Προσοχή ! Αναφερόμαι ΜΟΝΟΝ , στα ιεροκοκκυγικά τερατώματα που
διαγιγνώσκονται κατά την ηλικία κύησης 12-24 εβδομάδων !
ΔΕΝ αναφερομαι στα παιδιατρικά περιστατικά , υπάρχει διάκριση .
Το ιεροκυκκογικό τεράτωμα είναι σπανιότατο . Μπορεί να αναπτυχθεί όμως
μετά την αυχενική διαφάνεια , δηλαδή μετά την 13η εβδομάδα κύησης και να
ανευρεθεί στην 16η , 20η , 23η εβδομάδα . Δεν υπάρχει τρόπος πρόβλεψης
από την αρχή της εγκυμοσύνης . Το σημαντικό είναι να συνειδητοποιήσουμε
ότι ενώ είμαστε άτυχοι (πολύ άτυχοι , 1 στις 35.000) πρέπει να δράσουμε
για να αποφύγουμε τα χειρότερα , που αφορούν στην υγεία της μητέρας . Με
σωστή αντιμετώπιση , η γυναίκα μπορεί έγκαιρα να αντιμετωπιστεί και να
τεκνοποιήσει αμέσως μετά . Δεν υπάρχει κανένας λόγος καθυστέρησης ,
πέραν των 7-14 ημερών , χρόνος στον οποίο μπορεί να γίνουν οι διαδοχικές
υπερηχογραφικές μετρήσεις για να διαπιστωθεί και ο ρυθμός ανάπτυξης του
όγκου . Ενα χρόνο μετά , η γυναίκα μπορεί να θηλάζει ένα υγιές παιδί ,
και η κατάσταση να είναι ως μή γενόμενη , μια μακρυνή κακή ανάμνηση . Η
μαιευτική έχει και δυσάρεστα , αλλά έχει επίσης την ικανότητα σαν
επιστήμη να μας εγγυάται και τα ευχάριστα .
Επειδή μια εικόνα αξίζει όσο χίλες λέξεις ....
ΠΡΟΣΟΧΗ ! ΟΙ ΠΑΡΑΚΑΤΩ ΕΙΚΟΝΕΣ ΜΠΟΡΕΙ ΝΑ ΣΑΣ ΦΑΝΟΥΝ ΑΡΚΕΤΑ ΔΥΣΑΡΕΣΤΕΣ !
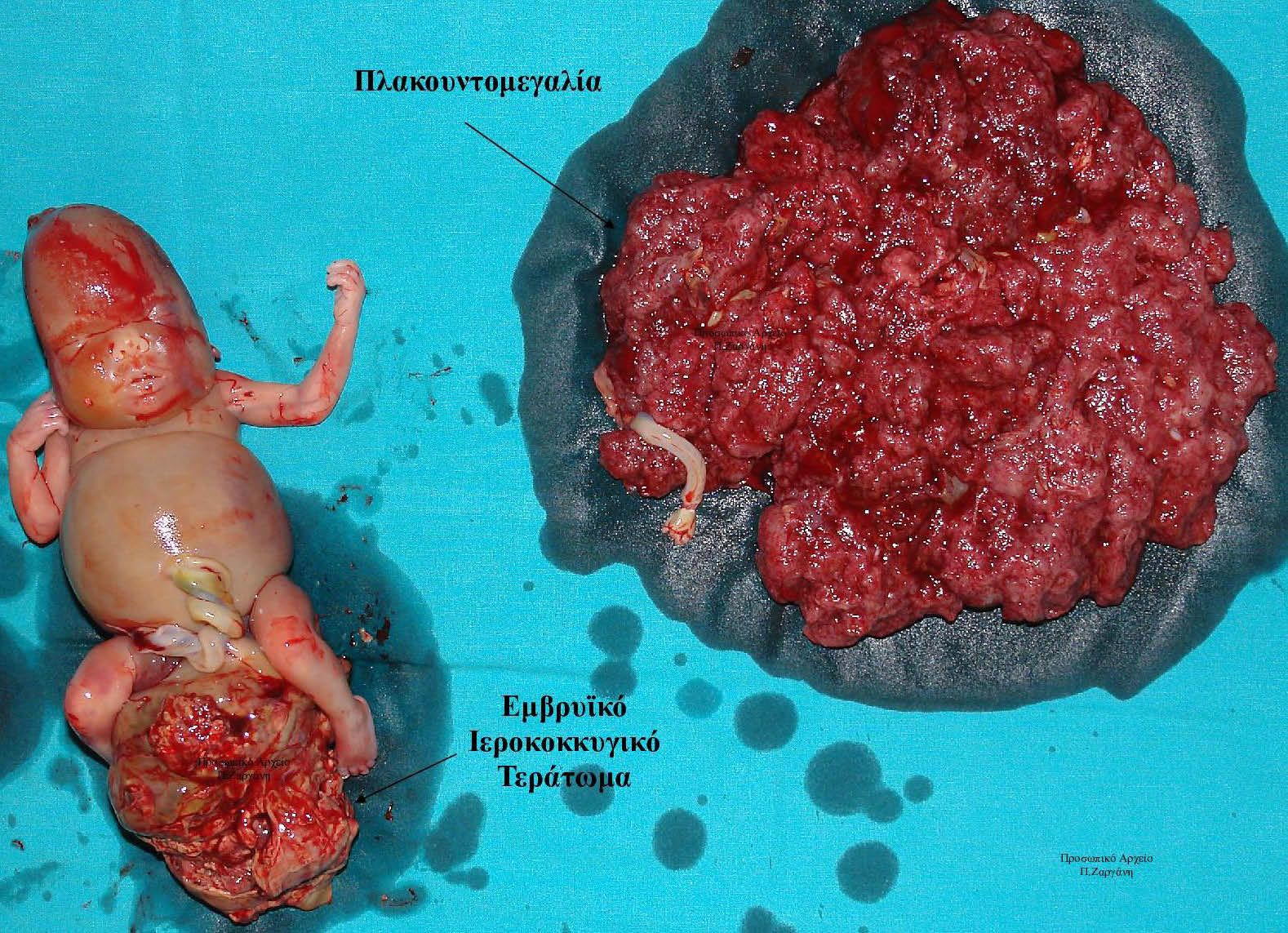
Η αποβολή πρέπει να είναι πλήρης (πλήρης καθαρισμός)
Προσωπικό Αρχείο .
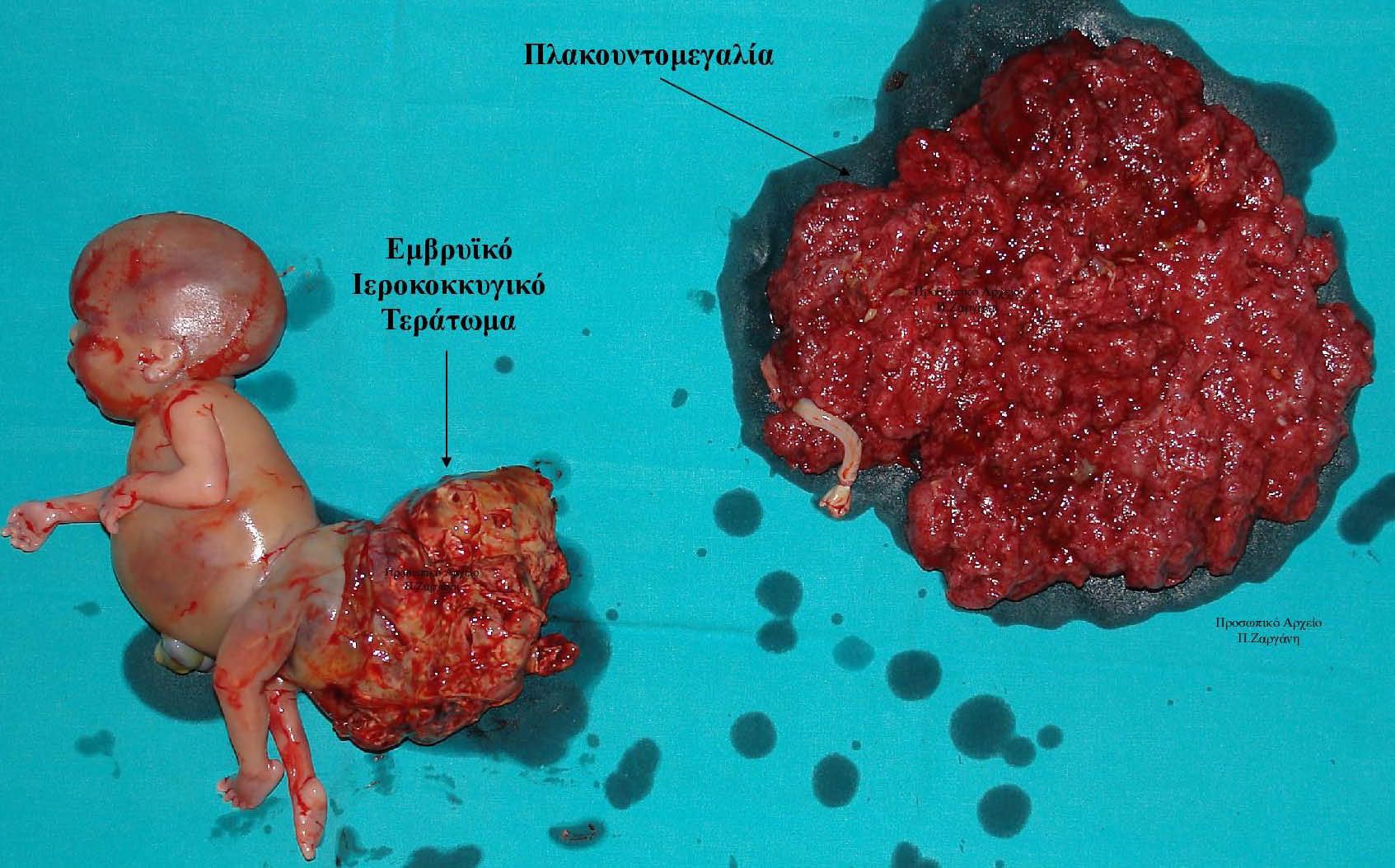
Το μέγεθος του εμβρύου και του πλακούντα , κάνει την αυτόματη αποβολή επικίνδυνη για λοιμώξεις και αιμορραγίες.
Προσωπικό Αρχείο .
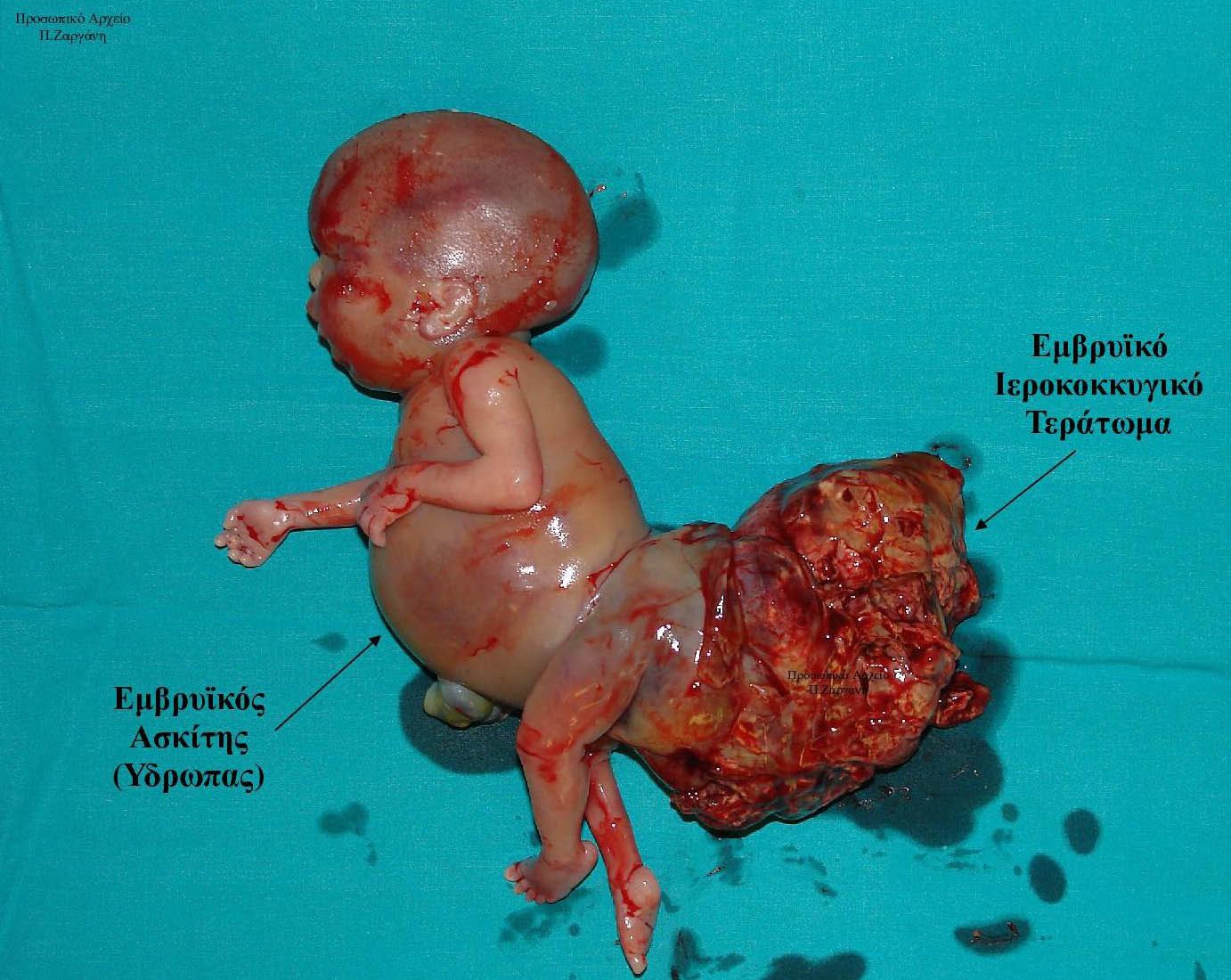
Η διάγνωση είναι παθογνωμονική , το έμβρυο πάσχει
Η Αποβολή είναι τελεία .
Προσωπικό Αρχείο .
Βιβλιογραφία
Holcroft CJ, Blakemore KJ, Gurewitsch ED, Driggers RW, Northington FJ, Fischer AC (2008). "Large fetal sacrococcygeal teratomas: could early delivery improve outcome?". Fetal. Diagn. Ther. 24 (1): 55–60. doi:10.1159/000132408.PMID 18504383.
Anteby EY, Yagel S (2003). "Route of delivery of fetuses with structural anomalies". Eur. J. Obstet. Gynecol. Reprod. Biol. 106 (1): 5–9.doi:10.1016/S0301-2115(02)00033-7. PMID 12475573.
Δείτε Επίσης
Ανωμαλίες Ουροποιητικού Συστήματος Εμβρύου
Αυτόματες Πρώϊμες Κρυφες Αποβολές
Η σελίδα έχει εώς τώρα
Επισκέπτες