Μαιευτική Γυναικολογική Μέριμνα
Κολπίτιδες
Η σελίδα αυτή σε καμμία περίπτωση δεν μπορεί να αντικαταστήσει τον γιατρό σας .
Η κολπίτιδα είναι ένας γενικός όρος που αναφέρεται σε διαταραχές του κόλπου που προκαλούνται από κάποια λοίμωξη, φλεγμονή ή αλλαγή στη φυσιολογική κολπική χλωρίδα. Οι περισσότερες γυναίκες κατά τη διάρκεια της ζωής τους θα έχουν ένα επεισόδιο κολπίτιδας . Τα συμπτώματα περιλαμβάνουν κολπικό έκκριμα , δυσοσμία , κνησμό , και ήπιο άλγος.
Ο κόλπος δεν είναι απλά ένας ινομυώδης σωλήνας . Αποτελεί ένα σημαντικό όργανο , το οποίο βρίσκεται στην πρώτη γραμμή τόσο για τις σεξουαλικές επαφές όσο και για τον τοκετό . Η εντύπωσις που έχει το κοινό (και πραγματικά πολλοί ιατροί μή-γυναικολόγοι) είναι ότι ο κόλπος αποτελεί ένα σχετικά αδρανές όργανο , που λειτουργεί μόνο κατά τη διάρκεια του σεξ και κατά τον τοκετό . Η εντύπωσις αυτή είναι τραγικά λανθασμένη , και απίστευτα επικίνδυνη . Ο γυναικείος κόλπος είναι ένα όργανο το οποίο μεταβάλλεται από την γέννηση προς την εφηβεία , ακολουθεί τις κυκλικές ορμονικές μεταβολές , είναι σε συνεχή "πόλεμο" με μια πληθώρα μικροβίων , ιών , παρασίτων και χημικών ουσιών , εξαναγκάζεται να συντηρεί καθημερινα ένα περιβάλλον φιλικό πρός το σπέρμα , διατηρεί τις μηχανικές του ιδιότητες στήριξης των πυελικών οργάνων , και είναι συνεχώς έτοιμο να ενεργοποιήσει μυϊκές συσπάσεις ικανές να προκαλέσουν τον οργασμό στον σύντροφο . Αυτές , όπως και άλλες διεργασίες που δεν αναφέρονται , επιτελούνται σε ένα περιβάλλον που διαρκώς είναι υποκείμενο σε αλλαγές ( σεξουαλικές επαφές υπό διαφορετικές συνθήκες) , ενώ ταυτόχρονα , υπάρχει σταθερή και καθημερινή ανάγκη για καταπολέμηση διαφορετικών μικροοργανισμών . Όταν οι ισορροπίες αλλάξουν , επέρχεται μια νόσος , η κολπίτιδα , η οποία μπορεί να επηρεάσει σε πολύ μεγάλο βαθμό την καθημερινότητα , όχι μόνο της γυναίκας , αλλά και του ζέυγους , και σε αρκετές περιπτώσεις και του τέκνου . Ταυτόχρονα με όλα τα παραπάνω , κάθε γυναίκα βομβαρδίζεται καθημερινά από διαφημίσεις κολπικών προϊόντων , τα οποία αν μή τι άλλο , άν δούλευαν σωστά , δεν θα υπήρχαν κολπίτιδες . Οι κολπίτιδες , δεν πρέπει να αντιμετωπίζονται ελαφρά τη καρδία .
Οι κολπίτιδες είναι ένα πρόβλημα παλαιό , όσο ο πονοκέφαλος .
Περιεχόμενα
1. Gardnerella Vaginalis Κολπίτιδα - Τραχηλίτιδα
2. Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα
3. Chlamydia Trachomatis Κολπίτιδα - Τραχηλίτιδα
4. Μή Ειδική Κολπίτιδα - Τραχηλίτιδα
5. Μυκητησιακή Κολπίτιδα - Τραχηλίτιδα
6. Μυκόπλασμα Ουρηθρίτιδα - Κολπίτιδα - Τραχηλίτιδα
7. Herpes Simplex II Κολπίτιδα - Τραχηλίτιδα
Ουρεόπλασμα Ουρηθρίτιδα - Κολπίτιδα - Τραχηλίτιδα
1. Gardnerella Vaginalis Κολπίτιδα - Τραχηλίτιδα
Περιεχόμενα
1.1 Μικροβιολογία του αιμόφιλου του κόλπου , Gardnerella Vaginalis
1.2 Γενική Παθολογία του αιμόφιλου του κόλπου , Gardnerella Vaginalis
1.3 Συμπτώματα από Αιμόφιλο του Κόλπου , Gardnerella Vaginalis

1.1 Μικροβιολογία του αιμόφιλου του κόλπου , Gardnerella Vaginalis
Η Gardnerella Vaginalis είναι ένας μή κινητός κοκκοβάκιλλος που δεν παράγει σπόρους . Η χρώση κατά Gram ποικίλλει , αλλά επειδή το κυτταρικό τοίχωμά της περιέχει λιποπολυσακχαρίτες , συνήθως φαίνεται να είναι αρνητικό κατά Gram . Αλλα ονόματα με τα οποία είναι γνωστή η Gardnerella vaginalis , είναι ως Haemophilus vaginalis (αιμόφιλος του κόλπου) και Corynebacterium vaginale . Η Gardnerella vaginalis αναγνωρίστηκε πρώτα από τον Leopold και ονομάστηκε Haemophilus vaginalis (αιμόφιλος του κόλπου) από τους Gardner και Dukes το 1955 διότι απομονώθηκε σε άγαρ αίματος (3) . Αυτή η μέθοδος δεν απέδωσε μεγάλο αριθμό βακτηρίων και συνεπώς υπήρξε η αναγκαιότητα άλλων καλλιεργητικών μέσων , που επιτρέπουν την ανίχνευση του μικροβίου ακόμα και σε συνυπάρχουσα ανάπτυξη πολλών άλλων βακτηρίων . είναι ανθεκτική στην παρουσία του γαλακτοβακίλλου και σε πολλά αντιβιοτικά συμπεριλαμβανομένου των τετρακυκλίνων . Η Gardnerella vaginalis παρουσιάζει έναν πολύ πολύπλοκο μεταβολισμό . Περιγράφεται ως facultative anaerobe , πράγμα το οποίο σημαίνει ότι μπορεί να μεταβολίσει γλυκόζη και άλλα απλά σάκχαρα τόσο υπό αερόβιες όσο και υπό αναερόβιες συνθήκες . Και στις δύο περιπτώσεις , το τελικό προϊόν είναι γαλακτικό οξύ . Ο εν λόγω οργανισμός περιβάλλεται από ένα στρώμα εξωπολυσακχαρίτη και μικρές προσεκβολές , οι οποίες συμμετέχουν στην σύνδεση και προσκόλληση του βακίλλου στα επιθηλιακά κύτταρα του κόλπου . Αυτό το φαινόμενο ονομάζεται και "δημιουργία βιοφίλμ" .
Η ικανότητα του μικροβίου να προκαλεί νόσο εξαρτάται άμεσα από την ικανότητά του να προσκολλάται στα επιθηλιακά κύτταρα του κόλπου . Πράγματι , υπάρχουν στελέχη της Gardnerella vaginalis , που δεν προκαλούν νόσο . Το φαινόμενο αυτό εξετάστηκε διεξοδικά σε πολλές σοβαρές μελέτες κατά τις οποίες εξετάστηκε τόσο το γονιδίωμα του βακτηρίου όσο και η κυτταρική του μεμβράνη , με ηλεκτρονικό μικροσκόπιο [ η μεγαλύτερη δυνατή μεγένθυση εφικτή από τους νόμους της φυσικής ] . Σε αυτές τις μελέτες διαπιστώθηκε ότι υπάρχουν στελέχη που δεν προσκολλώνται στα επιθηλιακά κύτταρα , δεν μπορούν να φτιάξουν το λεγόμενο "βιοφιλμ" , και αυτά τα στελέχη δεν προκαλούν νόσο .
Στην καθ'ημέρα πράξη βέβαια , δεν διαθέτουμε ηλεκτρονικό μικροσκόπιο για να διακρίνουμε τόση μεγάλη λεπτομέρεια . Εκείνο όμως που διαθέτουμε είναι ένα συμβατικό μικροσκόπιο και ένα γυναικολογικό κολποσκόπιο . Και εκείνο που μπορούμε να διακρίνουμε είναι την δημιουργία του "βιοφίλμ" , της βιολογικής επίστρωσης δηλαδή του βακίλλου πάνω στα κολπικά τοιχώματα , και την προσκόλληση του βακίλλου σε επιθηλιακά κυτταρα του κόλπου στο άμεσο υγρό παρασκεύασμα . Ολα αυτά μπορούν να γίνουν αμέσως . [* όχι σε όλα τα ιατρεία ] .
Gardnerella Vaginalis Κολπίτιδα - Τραχηλίτιδα
1.2 Γενική Παθολογία του αιμόφιλου του κόλπου , Gardnerella Vaginalis
Ο Αιμόφιλος του κόλπου , Gardnerella vaginalis , είναι ένας από τους οργανισμούς που προκαλoύν κολπίτιδα , δηλαδή φλεγμονή του κόλπου . Οι ορισμοί "Gardnerella Vaginalis Κολπίτιδα - Τραχηλίτιδα" και "Μή Ειδική Βακτηριακή Κολπίτιδα - Τραχηλίτιδα" είναι όροι σχεδόν συνώνυμοι , αφού στο μεγαλύτερο ποσοστό αυτών των φλεγμονών ενοχοποιείται ο συγκεκριμένος μικροοργανισμός . Το παράδοξο όμως είναι ότι ο συγκεκριμένος μικροοργανισμός μπορεί να βρίσκεται στην κολπική χλωρίδα μεγάλου ποσοστού φυσιολογικών ΑΣΥΜΠΤΩΜΑΤΙΚΩΝ γυναικών . Παράταύτα , δεν έχει αμφισβητηθεί ποτέ η σημασία του ως αίτιο μη ειδικής βακτηριακής κολπίτιδας . Στις συμπτωματικές γυναίκες , ο Αιμόφιλος σχετίζεται συχνά και με άλλους οργανισμούς που αποτελούν φυσικό μέρος της ουρηθρικής ή εντερικής χλωρίδας , αλλά όχι και της κολπικής , δηλαδή τους πεπτοστρεπτόκοκκους , απλούς στρεπτόκοκκους κ.α. , ενώ μπορεί να συνυπάρχει με μυκόπλασμα ή και ουρεόπλασμα . Συνήθως αντιλαμβανόμαστε ότι αναφερόμαστε σε μια πολυμικροβιακή λοίμωξη , στην οποία η καλλιέργεια κολπικού υγρού δίνει ώς αποτέλεσμα το εν λόγω μικρόβιο όχι μόνο διότι εμφανίζεται σε αριθμητική επάρκεια , αλλά και επίσης επειδή διαθέτει ικανότητα εύκολης καλλιέργειάς του , εκτός σώματος , στο εργαστήριο .
Δεν ισχύει ότι ο αιμόφιλος είναι μόνο σεξουαλικώς μεταδιδόμενο νόσημα. Είναι μια μόλυνση που μπορεί μεταδοθεί και με το σεξ , αλλά μπορεί να εμφανιστεί και σε γυναίκες χωρίς σεξουαλική δραστηριότητα . Στις περιπτώσεις αυτές , ενοχοποιείται η αλλαγή της κολπικής μικροχλωρίδας , από διάφορες συμπαραμαρτούμενες καταστάσεις (παραμονή σε υγρό περιβάλλον θαλάσσης , ακτής , ή πισίνας , υπερβολική χρήση κολπικών πλύσεων , ξένα σώματα στον κόλπο , σπασμένα τμήματα προφυλακτικού που έχουν παραμείνει καιρό , χειραγώγηση με βρώμικα δάκτυλα , κλπ κλπ) . Αναφορές βακτηριακής κολπίτιδας σε παρθένες γυναίκες οδήγησαν στην πεποίθηση ότι η βακτηριακή κολπίτιδα δεν ήταν σεξουαλικά μεταδιδόμενο νόσημα (ΣΜΝ). Ωστόσο, υπάρχουν αυξανόμενες ενδείξεις που δείχνουν συσχέτιση με τη σεξουαλική συμπεριφορά . Μία μελέτη που έλαβε υπόψη μια ευρύτερη ποικιλία σεξουαλικών δραστηριοτήτων, συμπεριλαμβανομένης της στοματικής και δακτυλικής συνουσίας , δε βρήκε περιπτώσεις βακτηριακής κολπίτιδας σε αληθινά σεξουαλικά άπειρες γυναίκες . Επομένως , η BV θεωρείται «σεξουαλικά συνδεδεμένη» παρά «σεξουαλικά μεταδιδόμενη» πάθηση . Υπάρχουν ενδείξεις ότι η συστηματική χρήση προφυλακτικού ίσως να βοηθήσει στη μείωση της εξάπλωσης της βακτηριακής κολπίτιδας . Σεξουαλική επαφή χωρίς προφύλαξη μπορεί να συμβάλλει στην ανάπτυξη της βακτηριακής κολπίτιδας , αλλά το σημείο εδώ δεν είναι η μόλυνση , αλλά το γεγονός ότι η συχνή αλλαγή του σεξουαλικού συντρόφου επηρεάζει την κολπική μικροχλωρίδα. Τα συμπτώματα χαρακτηρίζονται από κολπική υπερέκκριση γκριζωπού χρώματος με χαρακτηριστική οσμή ψαριού. Η οσμή γίνεται εντονότερη μετά από σεξουαλική επαφή και κατά την διάρκεια των έμμηνων ρύσεων. Εκτός από τη μυρωδιά , το κολπικό έκκριμα σε αυτήν την ασθένεια δεν διαφέρει ιδιαίτερα από τις συνήθεις εκκρίσεις. Η βακτηριακή κολπίτιδα είναι η συχνότερη αιτία παθολογικού κολπικού εκκρίματος στις γυναίκες αναπαραγωγικής ηλικίας. Μπορεί να εμφανιστεί και να υφεθεί αυτόματα . Χαρακτηρίζεται από την υπερανάπτυξη διαφόρων αναερόβιων οργανισμών , που αντικαθιστούν τους φυσιολογικούς γαλακτο - βάκιλλους, οδηγώντας με αυτόν τον τρόπο σε αύξηση του κολπικού pH σε πάνω από 4,5. Η Gardnerella vaginalis βρίσκεται συνήθως σε γυναίκες με βακτηριακή κολπίτιδα , αλλά η παρουσία της Gardnerella και μόνο είναι ανεπαρκής για να στοιχειοθετήσει τη διάγνωση της βακτηριακή κολπίτιδα , καθώς αποτελεί τμήμα της φυσιολογικής χλωρίδας σε 30- 40% των ασυμπτωματικών γυναικών . Άλλοι μικροοργανισμοί που συνδέονται με τη βακτηριακή κολπίτιδα είναι το Mycoplasma hominis, το Ureoplasma, η Prevotella spp και το Mobiluncus spp . Η βακτηριακή κολπίτιδα μπορεί να οφείλεται και σε αερόβια βακτήρια όπως το Escherichia coli, ο group-B Streptococcus και ο Staphylococcus aureus, όπου η αερόβια μικροχλωρίδα προέρχεται από το έντερο .

1.3 Συμπτώματα από Αιμόφιλο του Κόλπου , Gardnerella Vaginalis
Αύξηση των κολπικών εκκρίσεων,οι οποίες χαρακτηρίζονται από γκριζωπή , λευκωπή απόχρωση ή και κιτρινωπή . Μπορεί να παρατηρηθεί και η ύπαρξη μικρών φυσαλίδων σ'αυτές. κολπική δυσοσμία με την χαρακτηριστική ''οσμή του ψαριού'' ή ''οσμή μούχλας'' , η οποία αναδύεται εντονότερα μετά από σεξουαλική επαφή , λόγω της αλκαλιότητας των αντρικών σεξουαλικών εκκρίσεων , που προκαλούν επίταση του φαινομένου.
| Αιτιολογικός Παράγων | Βακτηριακή Κολπίτιδα (Gardnerella Vaginalis) |
| Έκκριμμα | Λεπτό |
| Οσμή | Ενοχλητική , Σαν Ψάρι |
| Κνησμός | Όχι Ιδιαίτερος |
| Άλλα Συμπτώματα | Ασυμπτωματική στο 50% των περιπτώσεων |
| Ορατά Κλινικά Σημεία | Επίστρωση εκκρίμματος στον κόλπο και στην κλειτορίδα χωρίς αιδοιϊκή φλεγμονή |
| Κολπικό pH | > 4,5 |
Σημεία στην γυναικολογική εξέταση
1.Βακτηριακή Κολπίτιδα Από Αιμόφιλο Κόλπου .
Gardnerella Vaginalis .
2.Βακτηριακή Κολπίτιδα Από Αιμόφιλο Κόλπου .
Gardnerella Vaginalis .
Υγρό άμεσο παρασκεύασμα .
3.Βακτηριακή Κολπίτιδα Από Αιμόφιλο Κόλπου .
Gardnerella Vaginalis .
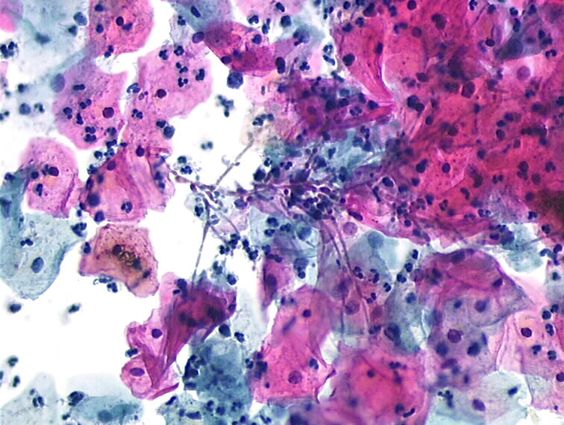
Εικόνα 1 : Σε βακτηριακή Κολπίτιδα Από Αιμόφιλο Κόλπου , Gardnerella Vaginalis , διακρίνεται η έξοδος λεπτού γαλακτοχρόου υγρού από τον κόλπο .
Εικόνα 2 :Στο Υγρό άμεσο παρασκεύασμα , προσέχουμε την ύπαρξη επιθηλιακών κυττάρων του κόλπου . Μπορούμε να δούμε επίσης ολίγα πολυμοφροπύρηνα , και βακτήρια . Τα βακτήρια είναι οι κοκκοβάκιλλοι της Gardnerella vaginalis που καλύπτουν τις κυτταρικές μεμβράνες των δύο επιθηλιακών κολπικών κυττάρων . Αυτά τα καλυπτόμενα απο βακτήρια κύτταρα είναι τα λεγόμενα "clue cells" που βρίσκονται σε γυναίκες με βακτηριακή κόλπωση .
Εικόνα 3 :Στον τράχηλο , μπορούμε να δούμε μια λεπτή επίστρωση γαλακτοχρόου υγρού χωρίς φυσαλίδες .
Gardnerella Vaginalis Κολπίτιδα - Τραχηλίτιδα
1.4 Η Κολπική Έκκριση ως φυσιολογική διεργασία
Είναι φυσιολογικό και υγιές για τις γυναίκες αναπαραγωγικής ηλικίας να έχουν κάποιου βαθμού κολπικό έκκριμα . Η ποσότητα και ο τύπος της τραχηλικής βλέννης αλλάζει κατά τη διάρκεια του εμμηνορρυσιακού κύκλου, ως αποτέλεσμα των ορμονικών διακυμάνσεων. Πριν την ωοθυλακιορρηξία, τα επίπεδα των οιστρογόνων αυξάνουν, τροποποιώντας την τραχηλική βλέννη από μη γόνιμη (παχιά και κολλώδη) σε γόνιμη (καθαρότερη, πιο υγρή, πιο ελαστική και πιο ολισθηρή). Μετά την ωοθυλακιορρηξία, τα επίπεδα των οιστρογόνων πέφτουν και τα επίπεδα των προγεσταγόνων αυξάνουν, οπότε η τραχηλική βλέννη γίνεται παχιά, κολλώδης και εχθρική στο σπέρμα. Ο κόλπος αποικίζεται από συμβιωτικά βακτήρια, που αποτελούν τη φυσιολογική κολπική χλωρίδα. Τα αυξημένα επίπεδα οιστρογόνων στην εφηβεία οδηγούν σε αποικισμό από γαλακτοβάκιλλους, που μετα - βολίζουν το γλυκογόνο στο κολπικό επιθήλιο και παράγουν γαλακτικό οξύ. Επομένως το κολπικό περιβάλλον γίνεται όξινο και φυσιολογικά το pH του είναι κατώτερο του 4,5. Άλλα συμβιωτικά βακτήρια είναι τα αναερόβια, τα διφθεροειδή, οι κοαγκουλάση- αρνητικοί σταφυλόκοκκοι και οι α-αιμολυτικοί στρεπτόκοκκοι. Κάποιοι συμβιωτικοί μικρο-οργανισμοί μπορεί να προκαλέσουν αλλαγή στο έκκριμα, αν υπεραναπτυχθούν. Αυτοί είναι η Candida albicans, ο Staphylococcus aureus και ο Streptococcus agalactiae (Group-B Streptococcus).
Gardnerella Vaginalis Κολπίτιδα - Τραχηλίτιδα
1.5 Διαφορική Διάγνωση Κολπίτιδας Από Gardnerella Vaginalis
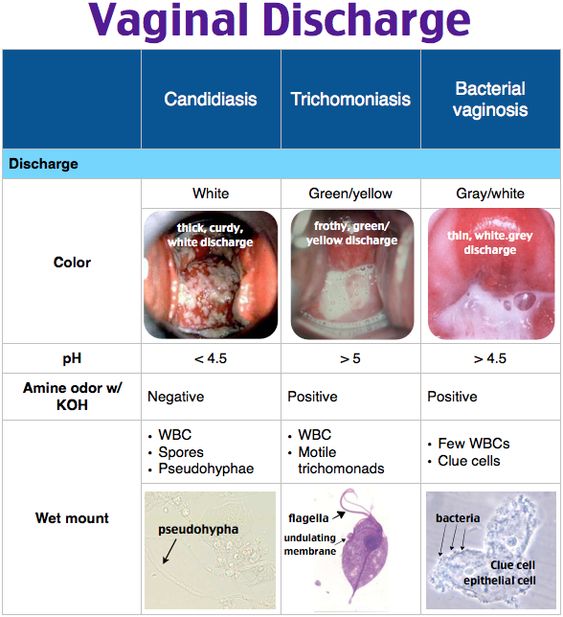
Άλλες φλεγμονές που μπορεί να παρουσιάσουν παρόμοιες κλινικές εκδηλώσεις και θα πρέπει να γίνει διαφορική διάγνωση είναι :
- η καντιντίαση (λοίμωξη από μύκητες)
- τα χλαμύδια
- ο γονόκοκκος
- ο απλός έρπης
- οι τριχομονάδες
Ποτέ , και σε καμμία περίπτωση , δεν πρέπει να κάνουμε διάγνωση χωρίς την λήψη καλλιέργειας . Οι κολπίτιδες εν γένει , είναι πολυμικροβιακές λοιμώξεις , και ενώ σε πολύ μεγάλο ποσοστό οφείλονται σε κοινά μικρόβια , πάντοτε υπάρχει η περίπτωση συνύπαρξης και άλλων λοιμωδών παραγόντων , όπως ο γονόκκοκκος (βλενόρροια) και τα χλαμύδια . Οι παράγοντες αυτοί μπορεί να κρυφτούν πίσω από την συμπτωματολογία της βακτηριακής κολπίτιδας και ακόμα να κρυφτούν και από την καλλιέργεια . Η ύπουλη συνύπαρξη ενός χλαμυδιακού λοιμώδους παράγοντα , μπορεί να προκαλέσει απόφραξη των σαλπίγγων και υπογονιμότητα . Αποτελεί ευθύνη του θεράποντος ιατρού να ενημερώσει για το γεγονός αυτό , όπως και για την αναγκαιότητα επανάληψης της καλλιέργειας μετά την θεραπεία . Σίγουρα , κάθε γυναίκα θέλει γρήγορη και εύκολη διάγνωση , με όσο το δυνατόν λιγότερες επισκέψεις . Η σιγουριά όμως επιτυγχάνεται μόνον με την λήψη δύο καλλιεργειών , μία πρίν την θεραπεία και μία μετά , και αυτό είναι ευθύνη της κάθε γυναίκας , αν θέλει η ίδια να είναι σίγουρη . Εν ολίγοις , μπορεί ο θεράπων ιατρός να γίνεται ενοχλητικός "περάστε πάλι σε 15-20 ημέρες" , αλλά μόνο με αυτόν τον τρόπο θα είναι σίγουρος .
Πρέπει να ξανασημειωθεί ότι η χλαμυδιακή συνυπάρχουσα λοίμωξη μπορεί να είναι ασυμπτωματική και να καταστρέφει σιγά - σιγά τις σάλπιγγες , οδηγώντας εν τέλει σε υπογονιμότητα λόγω σαλπιγγικής απόφραξης . Επίσης πρέπει να ξανασημειωθεί ότι η χλαμυδιακή λοίμωξη είναι συχνή , και μπορεί να κρυφτεί πίσω από την απλή βακτηριακή κολπίτιδα .
Τα δείγματα που μπορούν να ληφθούν είναι δύο ειδών , μία συμβατική καλλιέργεια και μία δειγματοληψία DNA ανίχνευσης , σε κάθε επίσκεψη .
Ο υγιής κόλπος αποικίζεται από γαλακτοβάκιλλους , οι οποίοι είναι οργανισμοί ραβδοειδούς σχήματος , ανήκουν στη φυσιολογική κολπική χλωρίδα και εκκρίνουν το γαλακτικό οξύ , το οποίο σχηματίζει ένα προστατευτικό φιλμ στην επιφάνεια του κολπικού επιθηλίου εμποδίζοντας κατά αυτόν τον τρόπο την ανάπτυξη παθογόνων μικροοργανισμών . Στις περιπτώσεις ανάπτυξης φλεγμονών ο πληθυσμός τους (των γαλακτοβακίλλων) μειώνεται σημαντικά ή και έχουμε πλήρη εξαφάνισή τους . Παρά το γεγονός ότι η λοίμωξη από Αιμόφιλο δεν θεωρείται αποκλειστικά σεξουαλικώς μεταδιδόμενη , η σεξουαλική δραστηριότητα έχει συνδεθεί με την ανάπτυξη αυτής της μόλυνσης . Η συχνότητα εμφάνισης της αυξάνεται με την αύξηση του αριθμού των σεξουαλικών συντρόφων ή μπορεί να συνδέεται με ένα νέο σεξουαλικό σύντροφο . Οι άρρενες σύντροφοι πάσχουσων γυναικών συνήθως εμφανίζουν αποικισμό της ουρήθρας τους από τον ίδιο μικροοργανισμό , και παραμένουν ασυμπτωματικοί . Επίσης , είναι αρκετά πιθανό να εμφανιστούν κολπικά συμπτώματα , που να αποδοθούν στην Gardnerella , με την έναρξη μιας νέας σεξουαλικής σχέσης . Αυτά τα συμτπώματα πιθανόν να αντικατοπτρίζουν τον εκ νέου αποικισμό του κόλπου με την μικροβιακή χλωρίδα του νέου συντρόφου , και να είναι παροδικά . Δεν σημαίνει δηλαδή ότι ο νέος σύντροφος είναι άρρωστος , και η κολποτραχηλίτιδα που μπορεί να προκύψει δεν θα πρέπει να σταθεί ως εφαλτήριο για κατηγορίες του ενός συντρόφου προς τον άλλον . Η ικανότητα του κόλπου να διατηρεί ένα "προστατευτικό" πληθυσμό υγιών γαλακτοβακίλλων ποικίλλει από γυναίκα σε γυναίκα , και εξαρταται επίσης από την ηλικία και το ορμονικό προφίλ , όπως και φυσικά από την λήψη αντιβιωτικών , και την διατροφή , αλλά ακόμα και από την σεξουαλική πρακτική αυτή καθεαυτή (ποικίλλοι τρόποι και οδοί διείσδυσης) . Μια κολποτραχηλίτιδα σε ένα σταθερό ζευγάρι μπορεί να προκύψει χωρίς να υπάρχει απιστία . Και μερικοί μόνο από τους τρόπους που μπορεί να γίνει αυτό είναι οι εξής Δακτυλική διέργεση , Πρωκτική διείσδυση , Αιδοιολειχία με υπερβολική ποσότητα σιέλου , Μεταφορά μικροβίων από τον πρωκτό χωρίς να υπάρχει διείσδυση (το πέος , ή το προφυλακτικό ακουμπάει στον πρωκτό και μεταφέρει μικρόβια) , Παραμονή αρκετές ώρες με βρεγμένο μαγιό , Καταστροφή των προστατευτικών γαλακτοβακίλλων από υπερβολική χρήση κολπικών πλύσεων , και Καταστροφή των προστατευτικών γαλακτοβακίλλων από λήψη αντιβιώσεως . Ολες αυτές οι γλαφυρές περιγραφές , που μπορεί να μήν ακούγονται και τόσο ιατρικές , ΣΥΜΒΑΙΝΟΥΝ . Και το αποτέλεσμα είναι μια , παροδική συνήθως , κολποτραχηλίτιδα .
Gardnerella Vaginalis Κολπίτιδα - Τραχηλίτιδα
2. Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα
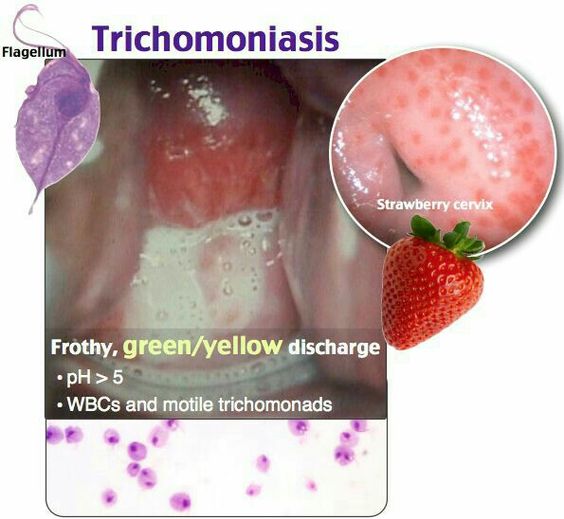
Διάγνωση
Η κολπίτιδα που οφείλεται σε τριχομονάδα (Trichomonas vaginalis) θεωρείται σεξουαλικώς μεταδιδόμενο νόσημα. Οι γυναίκες με τριχομοναδική κολπίτιδα ενδέχεται να παρουσιάζουν ανώμαλη κολπική υπερέκκριση, κνησμό, αίσθημα καύσου ή αιμόρροια μετά την επαφή. Η τριχομονάδα μπορεί να μολύνει και την ουρήθρα, την ουροδόχο κύστη, τον προστάτη (στους άντρες) καθώς και τους περιουρηθρικούς αδένες. Το μεγαλύτερο ποσοστό των περιπτώσεων λοίμωξης από τριχομονάδα προέρχεται από την σεξουαλική επαφή, ενώ είναι δυνατό να μεταδοθεί και από βρεγμένες πετσέτες, ρούχα και ακάθαρτα καθίσματα τουαλετών. Οι γυναίκες είναι αρκετά ευάλωτες στην μόλυνση από τριχομονάδα αμέσως μετά την έμμηνο ρύση ενώ οι άντρες, σε ποσοστό της τάξεως 75%, είναι ασυμπτωματικοί. Στη μόλυνση του ουροποιητικού συστήματος, τα συμπτώματα στις γυναίκες είναι κυστίτιδα με κάψιμο και πόνο κατά την διάρκεια της ούρησης τα οποία εμφανίζονται 5 με 28 μέρες μετά την έκθεση του ατόμου στο μικρόβιο . Στους άντρες τα συμπτώματα , αν υπάρχουν , μπορεί να υποχωρήσουν σε μερικές βδομάδες ακόμα και χωρίς θεραπεία. Αυτά είναι παρόμοια με αυτά των γυναικών, δηλαδή προκαλούν ενόχληση, φαγούρα και πόνο στην ούρηση.
Εκτός από το ιστορικό, την κλινική εικόνα, και την ανίχνευση αυξημένου pH στο κολπικό υγρό, η διάγνωση επισφραγίζεται από την ανεύρεση του κινητού πρωτοζώου σε μικροσκόπηση άμεσου παρασκευάσματος (ευαισθησία 55-60%) και ασφαλώς από την καλλιέργεια του πρωτοζώου (ευαισθησία >90%).
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα
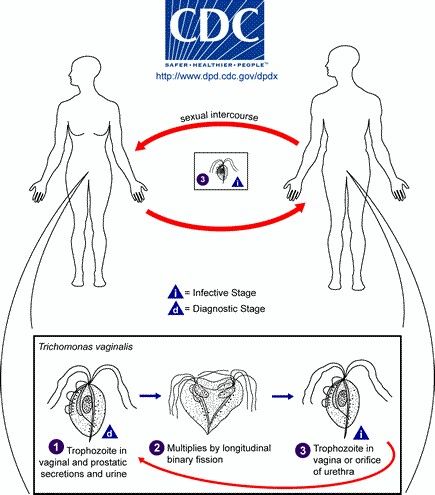
Η τριχομονάδα ώς παράσιτο
Η τριχομονάδα είναι μαστιγοφόρο πρωτόζωο με σχήμα αχλαδιού και μήκος περίπου 30 μm. Η τριχομονάδα δεν είναι απλά είνα μικρόβιο , αλλά ανήκει , όπως αναφέρθηκε , στα πρωτόζωα . Λόγω του μήκους της μπορεί εύκολα να προκαλέσει σύγχυση στο μικροσκόπιο με μεταβατικά επιθηλιακά κύτταρα ή μεγάλα λευκά αιμοσφαίρια Σύμφωνα με το CDC , η τριχομονάδα δεν φαίνεται να σχηματίζει κυστικές ενδιάμεσες μορφές ζωής . Ο μοναδικός γνωστός ξενιστής της τριχομονάδας είναι ο άνθρωπος . Η τριχομονάδα πολλαπλασιάζεται όταν ενωθούν δύο τροφοζωϊτες . Η λοίμωξη από τριχομονάδα είναι μια εξαιρετικά κοινή κοσμοπολίτικη , μη ιογενής ουρογεννητική , σεξουαλικά μεταδιδόμενη λοίμωξη στους ανθρώπους που προκαλείται από το Trichomonas vaginalis , ένα «αρχαίο» εξελικτικά πρωτόζωο , και περιγράφεται ιστορικώς , πολύ πριν από τη λοίμωξη από Chlamydia trachomatis και τον ιό του ανθρώπινου θηλώματος (HPV) . Σε ολόκληρο τον κόσμο 160-180 εκατομμύρια άνθρωποι επηρεάζονται ετησίως από την τριχομονάδα . Ο Παγκόσμιος Οργανισμός Υγείας έχει εκτιμήσει ότι η τριχομονάδα αντιπροσωπεύει σχεδόν το ήμισυ όλων των δυνητικά θεραπεύσιμων σεξουαλικώς μεταδιδόμενων νοσημάτων . Παρά τις μελέτες αυτές και τον υψηλό επιπολασμό , είναι ένα από τα λιγότερο καλά μελετημένα παράσιτα σε σχέση με τις ιδιότητες λοιμογόνου δράσης , την παθογένεση και την ανοσοπαθογένεια . Με την ανάπτυξη της αλυσιδωτής αντίδρασης πολυμεράσης ανάστροφης μεταγραφάσης (RT-PCR) και δοκιμών ενίσχυσης νουκλεϊκού οξέος για το DNA της Τριχομανάδας , η κατανόηση της επιδημιολογίας αυτού του παθογόνου έχει βελτιωθεί . Επιπρόσθετα , έχει γίνει κατανοητό ότι το ένα τρίτο των λοιμώξεων στις γυναίκες είναι ασυμπτωματικές . Επί του παρόντος , οι περισσότερες μελέτες περιορίζονται σε εφήβους και νεαρές γυναίκες , αλλά η επικράτηση της λοίμωξης έχει αυξηθεί με την ηλικία . Υπάρχουν ακόμη λιγότερες μελέτες που αναλύουν τη συχνότητα εμφάνισής τους και την επικράτηση τους στους άνδρες , οι οποίοι είναι σε μεγαλύτερο ποσοστό ασυμπτωματικοί από ότι οι γυναίκες . Πιο πρόσφατα , τα αποκτηθέντα δεδομένα παρέχουν απόδειξη ότι οι αλληλεπιδράσεις της τριχομονάδας με τα κολπικά επιθηλιακά κύτταρα είναι εξαιρετικά πολύπλοκες .
Η τριχομονάδα μοιάζει με αμοιβάδα αλλά δεν είναι αμοιβάδα . Είναι επίσης , μονοκύτταρος οργανισμός . Η τριχομονάδα είναι ένα παραφυτικό πρωτόζωο τυπικά ατρακτοειδές , αλλά και περιστασιακά αμοιβαδοειδές σε σχήμα , παράσιτο . Δεν εισέρχεται στα κύτταρα του κολπικού επιθηλίου αλλά είναι εξωκυτταρικό , με κυρίως αναερόβιο τρόπο ζωής . Η τριχομονάδα έχει μοναδικά οργανικά στοιχεία διπλής μεμβράνης που παράγουν ενέργεια γνωστά ως υδρογονοσωμάτια . Τα υδρογονοσωμάτια στερούνται κυτοχρώματα , και ένζυμα μιτοχονδριακής αναπνευστικής αλυσίδας , αλλά καταλύουν υδατάνθρακες (ζύμωση) και παράγουν μοριακό υδρογόνο από μια διαφορετική ομάδα μόνο [Fe] –υδρογονασών (ενζύμων που εξαρτώνται από άτομα σιδήρου) . Τα υδρογονοσώματα της τριχομονάδας περιέχουν την πλήρη μηχανή που απαιτείται για οργανίδια ομοιάζοντα με μιτοχόνδρια με συστάδες FeS και υποθετικές κυτοσολικές βοηθητικές πρωτεΐνες για την βιογένεση κυτοσολικής πρωτεΐνης FeS . Όλα σχεδόν τα φάρμακα που χρησιμοποιούνται τώρα εναντίον της τριχομονάδας βασίζονται στην επίθεση σε αυτόν τον αναπνευστικό μηχανισμό .
Η τριχομονάδα είναι ένα ιδιαίτερα επιθετικό υποχρεωτικό παράσιτο που φαγοκυττάρει βακτήρια , κολπικά επιθηλιακά κύτταρα και ερυθροκύτταρα . Αλλά είναι επίσης στόχος και η ίδια από τα μακροφάγα του οργανισμού . Η τριχομονάδα χρησιμοποιεί υδατάνθρακες ως κύρια πηγή ενέργειας μέσω του ζυμωτικού μεταβολισμού υπό αναερόβιες ΑΛΛΑ ΚΑΙ αερόβιες συνθήκες (κυρίως όμως περιγράφεται ως αναερόβιο πρωτόζωο) . Η τριχομονάδα δεν έχει την ικανότητα να συνθέτει πολλά μακρομόρια de novo, ιδιαίτερα τις πουρίνες , πυριμιδίνες και πολλά λιπίδια , συμπεριλαμβανομένης της χοληστερόλης . Αυτές οι θρεπτικές ουσίες αποκτώνται από τις κολπικές εκκρίσεις ή μέσω φαγοκυττάρωσης ξενιστικών και βακτηριακών κυττάρων .
Η τριχομονάδα χρησιμοποιεί και ώς θρεπτικό υγρό , το υγρό της περιόδου που είναι πλούσιο σε αίμα και σε σίδηρο . Οι μηνιαίες αυτές αλλαγές της περιόδου , βοηθούν την τριχομονάδα να αυξηθεί σε αριθμούς . Μια λοίμωξη με τριχομονάδα που έχει αποκτηθεί στο μέσον του κύκλου , με χαμηλούς αριθμούς σε πρωτόζωα , μπορεί να γίνει συμπτωματική στον επόμενο κύκλο , όταν οι αριθμοί θα έχουν αυξηθεί με το θρεπτικό υλικό της περιόδου . Η τριχομονάδα επίσης μπορεί να παραμείνει ζωντανή για κάποια λεπτά , και έξω από τον κόλπο , και έχουν περιγραφεί περιπτώσεις λοίμωξης από πετσέτες που μοιραζόντουσαν σε πισίνες και γυμναστήρια , αλλά αυτός ο τρόπος μετάδοσης αποτελεί το 1 τοις χιλίοις . Η τριχομονάδα μπορεί να μεταφερθεί και με σεξουαλική επαφή μεταξύ γυναικών .
Οι άνθρωποι είναι ο μόνος φυσικός ξενιστής της τριχομονάδας Trichomonas vaginalis. Υπάρχουν δύο επιπλέον είδη τριχομονάδων (T Trichomonas tenax, Trichomonas hominis) που μολύνουν τους ανθρώπους αλλά δεν προκαλούν ασθένειες . Τα αποδεικτικά στοιχεία για τη σεξουαλική μετάδοση της τριχομονίασης είναι σαφή . Η επικράτηση είναι υψηλότερη μεταξύ των γυναικών με πολλαπλούς σεξουαλικούς συντρόφους και με άλλα ΣΜΝ. Στις γυναίκες, η τριχομονάδα Trichomonas vaginalis προσκολλάται και προκαλεί βλάβες στα κολπικά επιθηλιακά κύτταρα και προκαλεί κολπίτιδα . Οι γυναίκες με συμπτωματική τριχομονάση έχουν ένα ευρύ φάσμα συμπτωμάτων που κυμαίνονται από σχετικά ασυμπτωματική κατάσταση έως σοβαρή φλεγμονή . Σχεδόν οι μισές γυναίκες με τριχομονάδα είναι ασυμπτωματικές . Οι τριχομονάδες επηρεάζουν επίσης την ουροδόχο κύστη , την ουρήθρα και τους παραϋδρικούς αδένες ως λοίμωξη του ουροποιητικού συστήματος . Επιπλέον , οι γυναίκες με τριχομονάδα μπορούν να παρουσιάσουν αρκετές επιπλοκές που συνδέονται με δυσμενές αποτέλεσμα εγκυμοσύνης , όπως τον πρόωρο τοκετό , το χαμηλό βάρος γέννησης , την πρόωρη ρήξη μεμβρανών , τον μεγαλύτερο κίνδυνο υπογονιμότητας σαλπιγγικού παράγοντα , την άτυπη πυελική φλεγμονώδη νόσο , και την ενισχυμένη μετάδοση HPV .
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα

Συμπτώματα και χαρακτηριστικά της λοίμωξης από τριχομονάδα
Περίπου το 70% των μολυσμένων ανθρώπων δεν έχουν σημεία ή συμπτώματα . Όταν η τριχομονίαση προκαλεί συμπτώματα , αυτά μπορεί να κυμαίνονται από ήπιο ερεθισμό έως σοβαρή φλεγμονή . Τα συμπτώματα μπορεί να απέχουν από 5 έως 28 ημέρες μετά τη μόλυνση . Άλλοι , (άνδρες και γυναίκες) δεν αναπτύσσουν συμπτώματα μέχρι πολύ αργότερα . Τα συμπτώματα μπορεί να παρουσιάζουν υφέσεις και εξάρσεις .
Ο επιπολασμός και το φάσμα της τριχομοναδικής λοίμωξης σε άνδρες χαρακτηρίζονται λιγότερο καλά και η μόλυνση φαίνεται να είναι συμπτωματική στο μόνο στο 30%-50% των ανδρών Οταν όμως η τριχομονάδα προκαλεί συμπτώματα στους άνδρες αυτά μπορεί να είναι η ουρηθρίτιδα, η βαλανοποσθίτιδα , η προστατίτιδα, η κυστίτιδα, και η επιδυδιμο-ορχίτιδα . Επίσης , αυξάνει τον κίνδυνο μετάδοσης του HIV . Η τριχομονάδα εν γένει , χρησιμεύει ως βοηθητικός φορέας για τη μετάδοση διαφόρων λοιμώξεων . Ωστόσο, η οξειδωτική φύση του αρσενικού γεννητικού υγρού υποτίθεται ότι είναι ανασταλτική σε ορισμένους παθογόνους παράγοντες για το πρωτόζωο και έτσι εξηγείται ο χαμηλός συμπτωματικός επιπολασμός στους άνδρες . Επίσης , η παρουσία ψευδαργύρου στο προστατικό υγρό δρα ως κυτταροτοξικός παράγοντας για την τριχομονάδα . Αντίθετα, ο κόλπος έχει ένα περιβάλλον, το οποίο μπορεί να συμβάλει στην ενεργοποίηση ορισμένων παθογόνων μηχανισμών της τριχομονάδας . Και έτσι , η τριχομοναδική λοίμωξη στις γυναίκες είναι περισσότερο συχνά συμπτωματική . Το αίμα της περιόδου αποτελεί το καλύτερο θρεπτικό υλικό για την τριχομονάδα .
| Μετάδοση | Σεξουαλικώς μεταδιδόμενο | Περίοδος Επώασης | 4–28 ημέρες |
Συμπτώματα Σε γυναίκες |
Κολπική έκκριση πρασινωπό - καφέ στο 40% αφρώδης στο 10% |
Δυσάρεστη Μυρωδιά στο 50% |
Οίδημα και ερύθημα στο 20%-35% |
Κνησμός Φαγούρα |
Τράχηλος δίκην φράουλας στο 50% |
Δυσουρικά Ενοχλήματα Πυελικό Αλγος |
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα
Σημεία στην γυναικολογική εξέταση
Η κολπίτιδα από τριχομονάδα δίνει χαρακτηριστική εικόνα στην γυναικολογική εξέταση . Μπορούμε να διακρίνουμε αφρώδες έκκριμα σε ένα υγρό υπόστρωμα το οποίο είναι χαρακτηριστικά παχύρευστο και φέρει πολλές φορές γκριζωπό χρώμα . Το κυριότερο χαρακτηριστικό όμως της κολπίτιδας από τριχομονάδα ανευρίσκεται στον τράχηλο με τη μορφή στικτών μικρών φλεγμονώδων περιοχών , πάνω σε ένα εξέρυθρο υπόστρωμα . Αυτές οι περιοχές κάνουν τον τράχηλο να φαίνεται σαν φράουλα .
Αντιθέτως με τις γυναίκες , οι άνδρες δεν παρουσιάζουν εμφανή δερματολογικά ευρήματα . Η ουρηθρίτιδα που ενδεχομένως να υπάρχει στους άνδρες , δεν είναι εμφανής στην συντριπτική πλειοψηφία των περιπτώσεων . Τα δυσουρικά ενοχλήματα στους άνδρες μπορεί να είναι μηδαμηνά και παροδικά , και αυτό αντικατοπτρίζει το γεγονός ότι η λοίμωξη στους άνδρες παραμένει σε χαμηλό αριθμό πρωτοζώων . Αυτό σημαίνει ότι η γυναίκα δεν μπορεί να διακρίνει κάποια διαγνωστικά "ύποπτα" σημεία . Αν υπάρχει βαλανοποσθίτιδα , ή / και ουρηθρικό έκκριμα από τους άνδρες , το πιθανότερο είναι να οφείλεται σε άλλα μικρόβια . Ο έλεγχος και του άνδρα είναι επιβεβλημένος .
1.Τριχομοναδική Κολπίτιδα .
Αφρώδες υγρό .
2.Τριχομοναδική Κολπίτιδα .
Τράχηλος δίκην φράουλας .
3.Τριχομοναδική Κολπίτιδα .
Τράχηλος δίκην φράουλας .
Σε υγιείς ενήλικες γυναίκες, το κολπικό pH είναι περίπου 4 . Κατά τη διάρκεια της λοίμωξης από τριχομονάδα , το κολπικό pH αυξάνεται σε περίπου 7 , γεγονός που είναι ευνοϊκό για την ανάπτυξη παρασίτων . Το γεγονός ότι τα συμπτώματα από λοίμωξη από τριχομονάδα είναι χειρότερα κατά τη διάρκεια της εμμήνου ρύσεως μπορεί να εξηγηθεί από αλλαγές στο ρΗ και τις ορμόνες . Επιπλέον, το εμμηνορροϊκό αίμα δημιουργεί ένα πλούσιο μέσο με υψηλή συγκέντρωση σιδήρου σε υψηλότερο ρΗ . Κατά συνέπεια, προάγεται η αναπαραγωγή και προσκόλληση του Trichomonas vaginalis στο κολπικό επιθήλιο , με αποτέλεσμα την επιδείνωση των συμπτωμάτων .
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα

Διαγνωστικά μικροβιολογικά τέστ της λοίμωξης από τριχομονάδα
Ένα ευρύ φάσμα κλασικών συμπτωμάτων σχετίζεται με μόλυνση από την τριχομονάδα , αλλά αυτά τα συμπτώματα είναι παρόμοια με άλλα σεξουαλικώς μεταδιδόμενα νοσήματα και δεν μπορούν να χρησιμοποιηθούν ως ειδικοί διαγνωστικοί δείκτες για την τριχομονάδα . Έτσι, ακριβή, αξιόπιστα, βολικά και φθηνά εργαστηριακά διαγνωστικά τεστ παίζουν βασικό ρόλο στη διάγνωση του Trichomonas vaginalis . Αυτές οι διαγνωστικές δοκιμασίες ταξινομούνται ως παλαιές (Pap και υγρό παρασκεύασμα ), και νεότερες (καλλιέργεια και DNA , ταχεία επέμβαση αντιγόνου και ενίσχυσης νουκλεϊκού οξέος PCR , NAAT) . Για τους άνδρες , χρησιμοποιούνται δείγματα ούρων . Για τις γυναίκες, εντούτοις, τα κολπικά δείγματα είναι πιο αξιόπιστα.
Αυτά τα παλαιά διαγνωστικά τέστ για τα ούρα ανδρών διαθέτουν περίπου 60% ευαισθησία και 90% ειδικότητα . Αυτό σημαίνει ότι από 100 δείγματα ούρων ανδρών , που έχουν τριχομονάδα , θα ανακαλύψουμε μόνον τους 60 . Η ευαισθησία για τα νεότερα τεστ με DNA ακόμα και για τα ούρα ανδρών , φτάνει το 100% , που σημαίνει ότι αν 100 άνδρες ελεγχθούν με DNA ανίχνευση της τριχομονάδας στα ούρα τους , θα τους ανακαλύψουμε όλους , και δεν θα ξεφύγει κανείς αδιάγνωστος . Το γεγονός αυτό , σε συνδυασμό με την ευκολία λήψης του δείγματος (ούρα) θα πρέπει να ενθαρρύνει και τους άνδρες στα ζευγάρια να ελέγχονται . Στο γυναικολογικό ιατρείο δηλαδή μπορούν να ελεγχθούν και οι δύο .
Μπορούμε να αναφέρουμε τα χαρακτηριστικά ανίχνευσης της τριχομονάδας με το τεστ ΠΑΠ . Σε αυτό , εκτός των άλλων , μπορούμε να διακρίνουμε τριχομοναδικά πρωτόζωα . Δυστυχώς , η ευαισθησία του τεστ ΠΑΠ για την ανίχνευση της τριχομονάδας είναι μόνον 50% , δηλαδή χάνει ένα στα δύο . Το υγρό παρασκεύασμα έχει επίσης χαμηλή ευαισθησία (50%) για την ανίχνευση των τριχομονάδων . Το λεγόμενο Whiff test , το οποίο βασίζεται στην υποκειμενική αίσθηση οσμής αμίνης (καμμένης τρίχας) που αναδύεται μετά την ανάμιξη καυστικού καλίου με κολπικές εκκρίσεις , δεν είναι ιδιαίτερα ειδικό , και δίνει την ίδια οσμή και με απλή βακτηριακή κολπίτιδα από gardnerella .
1.Τριχομοναδική Κολπίτιδα .
Υγρό Παρασκεύασμα .
2.Τριχομοναδική Κολπίτιδα .
Υγρό Παρασκεύασμα .
Η πιο συνηθισμένη μέθοδος διάγνωσης της τριχομονάδας είναι η μικροσκοπική αξιολόγηση των υγρών παρασκευασμάτων των γεννητικών εκκρίσεων λόγω της ευκολίας και του σχετικά χαμηλού κόστους . Δυστυχώς, η ευαισθησία της υγρής στήριξης είναι χαμηλή (51% -65%) σε κολπικά δείγματα και χαμηλότερη σε δείγματα από άνδρες (π.χ., ουρηθρικά δείγματα, ιζήματα ούρων και σπέρμα) . Οι κλινικοί ιατροί που χρησιμοποιούν υγρό παρασκεύασμα πρέπει να προσπαθήσουν να αξιολογήσουν αμέσως τις διαφάνειες επειδή η ευαισθησία μειώνεται καθώς η αξιολόγηση καθυστερεί , μειώνοντας κατά 20% εντός 1 ώρας μετά τη συλλογή . Παρόλο που η τριχομονάδα μπορεί να είναι ένα τυχαίο εύρημα σε μια δοκιμασία Pap , ούτε οι συμβατικές χρώσεις Παπανικολάου , ούτε τα υγρά παρασκευάσματα θεωρούνται διαγνωστικές δοκιμασίες για τριχομονάδα , επειδή μπορεί να εμφανιστούν ψευδώς αρνητικά και ψευδώς θετικά αποτελέσματα .
Η καλλιέργεια θεωρήθηκε ως μέθοδος χρυσού προτύπου για τη διάγνωση της λοίμωξης από τριχομονάδα προτού διατεθούν οι μέθοδοι μοριακής ανίχνευσης . Η καλλιέργεια έχει ευαισθησία 75% -96% και ειδικότητα έως και 100% . Στις γυναίκες, οι κολπικές εκκρίσεις είναι ο προτιμώμενος τύπος δείγματος για καλλιέργεια , καθώς η καλλιέργεια ούρων είναι λιγότερο ευαίσθητη . Στους άνδρες, τα δείγματα καλλιέργειας απαιτούν ένα ουρηθρικό επίχρισμα , ιζήματα ούρων και / ή σπέρμα . Για να βελτιωθεί η απόδοση, πολλαπλά δείγματα από άντρες μπορούν να χρησιμοποιηθούν για τον εμβολιασμό μιας μόνο καλλιέργειας.
Ο συνδυασμός συμβατικής καλλιέργειας με ανίχνευση DNA , που μπορεί να γίνει στην ίδια επίσκεψη , πλησιάζει το 100% ευαισθησία .
Το τεστ ΠΑΠ δεν είναι καλλιέργεια , και η καλλιέργεια δεν αποτελεί διαγνωστική πανάκεια . Η καλύτερη επί του παρόντος τεχνολογική διάγνωση επιτυγχάνεται με το συνδυασμό γυναικολογικής εξέτασης και DNA ανίχνευσης .
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα

Θεραπεία της λοίμωξης από τριχομονάδα
Οι θεραπευτικοί παράγοντες για την τριχομοναδική κολπίτιδα αναφέρονται στον παρακάτω Πίνακα
Το αλκοόλ θα πρέπει να αποφεύγεται για 24 ώρες μετά από τη λήψη Μετρονιδαζόλης και 72 ώρες μετά τη λήψη Τινιδαζόλης. Απαραίτητη θεωρείται και η θεραπεία του συντρόφου.
| Μετρονιδαζόλη (Flagyl®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Caps 500 mg |
1x2 |
7 ημέρες |
Caps 500 mg |
2x2 |
1 ημέρα |
Κριτήρια για τη διάγνωση της λοίμωξης από τριχομονάδα
- Άμεση μικροσκόπηση υγρής βάσης (η ευαισθησία κυμαίνεται από 40 ως 70%)
- Καλλιέργεια (με ευαισθησία 95%)
- Τεστ ενίσχυσης του νουκλεϊκού οξέος- Nucleic Acid Amplification Tests (NAATs)- μπορεί να χρησιμοποιηθούν με την ευαισθησία και την ειδικότητα να πρoσεγγίζει το 100%.
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα
Διαχείρηση Σεξουαλικών Συντρόφων Επί Λοιμώξεως Με Τριχομονάδα
Η ταυτόχρονη θεραπεία όλων των σεξουαλικών εταίρων είναι ζωτικής σημασίας για την ανακούφιση των συμπτωμάτων, τη μικροβιολογική θεραπεία και την πρόληψη της μετάδοσης και των επιμολύνσεων . Ο σεξουαλικός σύντροφος θα πρέπει να παραπέμπεται για θεραπεία για να αποφευχθεί η επανεμφάνιση . Το ζεύγος θα πρέπει να απέχει από τη σεξουαλική επαφή έως ότου και οι δύο λάβουν κατάλληλη θεραπεία και τα τυχόν συμπτώματα έχουν εξαφανιστεί .
Οι γυναίκες πρέπει να επιμένουν να λάβει και ο σύντροφος θεραπεία .
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα
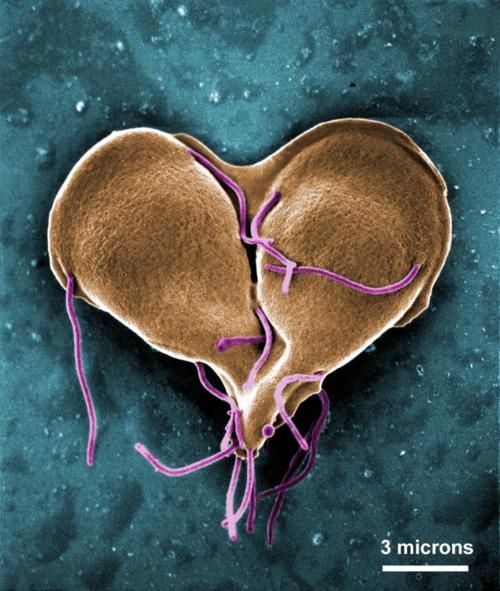
Εμμένουσα ή Υποτροπιάζουσα Λοίμωξη Με Τριχομονάδα
Η επίμονη ή υποτροπιάζουσα λοίμωξη με τριχομονάδα έχει δύο αιτιολογίες . Η περισσότερο συχνή είναι η επανεμφάνιση από έναν σεξουαλικό σύντροφο χωρίς θεραπεία . Η αμέσως επόμενη αιτιολογία είναι η ελλειπής θεραπεία . Και η πιό σπάνια αιτιολογία είναι η λοίμωξη που προκαλείται από ανθεκτικό στέλεχος τριχομονάδας . Αν και οι περισσότερες υποτροπιάζουσες λοιμώξεις του T. vaginalis πιστεύεται ότι προκύπτουν από την επαναμόλυνση , ορισμένες μολύνσεις μπορεί να αποδοθούν στην αντιμικροβιακή αντοχή . Η αντοχή στη μετρονιδαζόλη εμφανίζεται σε 4% των περιπτώσεων κολπικής τριχομονίασης . Η θεραπεία με μία δόση θα πρέπει να αποφεύγεται για τη θεραπεία της υποτροπιάζουσας τριχομονίασης , Σε περίπτωση αποτυχίας της θεραπείας με μετρονιδαζόλη 2 g απλής δόσης και αποκλείεται η επαναμόλυνση , η ασθενής (και ο / η σύντροφος) μπορεί να λάβει 500 mg μετρονιδαζόλης από το στόμα δύο φορές την ημέρα για 7 ημέρες . Σε περίπτωση αποτυχίας αυτού του σχήματος , οι κλινικοί ιατροί θα πρέπει να δοκιμάσουν την μεγαλύτερη θεραπεία με μετρονιδαζόλη στα 2 γραμμάρια από το στόμα για 7 ημέρες . Εάν έχουν αποτύχει πολλά σχήματα 1 εβδομάδας σε ένα άτομο το οποίο είναι απίθανο να έχει μη προσκόλληση ή επαναμόλυνση , συνιστάται η δοκιμή του οργανισμού για ευαισθησία στη μετρονιδαζόλη . Η υψηλότερη δόση σε 2-3 g για 14 ημέρες, συχνά σε συνδυασμό με ενδοκολπική tinidazole, μπορεί να ληφθεί υπόψη σε περιπτώσεις ανθεκτικών στο νιτρολιμιδαζόλιο λοιμώξεων . Ωστόσο, οι περιπτώσεις αυτές θα πρέπει να αντιμετωπίζονται σε συνεννόηση με έναν εμπειρογνώμονα. Τα εναλλακτικά σχήματα μπορεί να είναι αποτελεσματικά αλλά δεν έχουν αξιολογηθεί συστηματικά . Ως εκ τούτου, συνιστάται η διαβούλευση με έναν ειδικό για τις λοιμώδεις νόσους . Η πιο ανεκδοτική εμπειρία ήταν με ενδοκολπική παρομομυκίνη σε συνδυασμό με υψηλής δόσης tinidazole . Έχει αναφερθεί κλινική βελτίωση με άλλα εναλλακτικά σχήματα περιλαμβανομένων του ενδοκολπικού βορικού οξέος και του νιταζοξανιδίου . Οι παρακάτω τοπικά εφαρμοζόμενοι παράγοντες έδειξαν ελάχιστη επιτυχία ( μικρότερη του 50%) και δεν συνιστώνται : ενδοκολπικό betadine (ποβιδόνη-ιώδιο) , κλοτριμαζόλη, οξικό οξύ, φουραζολιδόνη, ιώδη γεντιανής , νονοξυνόλη-9 και υπερμαγγανικό κάλιο . Δεν έχει αποδειχθεί ότι κανένα άλλο τοπικό μικροβιοκτόνο είναι αποτελεσματικό κατά της τριχομονάδας .
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα

Εγκυμοσύνη Και Συνυπάρχουσα Λοίμωξη Με Τριχομονάδα
Η μόλυνση με T. vaginalis σε έγκυες γυναίκες σχετίζεται με δυσμενή αποτελέσματα της εγκυμοσύνης , ιδιαίτερα την πρόωρη ρήξη υμένων , τον πρόωρο τοκετό , και το χαμηλό βάρος γέννησης . Αν και η θεραπεία με μετρονιδαζόλη προκαλεί την παρασιτολογική θεραπεία , ορισμένες μελέτες δεν έχουν δείξει σημαντική διαφορά στην περιγεννητική νοσηρότητα μετά από θεραπεία με μετρονιδαζόλη . Είναι όμως πολύ ενδιαφέρον ότι για την λοίμωξη με Gardnerella Vaginalis , για την οποία το φάρμακο είναι το ίδιο , έχει αποδειχθεί ότι η θεραπεία βελτιώνει το περιγεννητικό αποτέλεσμα . Εάν ληφθεί υπόψη η θεραπεία , η συνιστώμενη δοσολογία σε έγκυες γυναίκες είναι η μετρονιδαζόλη 2 g από του στόματος σε μία μόνο δόση . Οι συμπτωματικές έγκυες γυναίκες , ανεξάρτητα από το στάδιο της εγκυμοσύνης , πρέπει να εξετάζονται και να συζητείται το ενδεχόμενο θαραπείας . Η θεραπεία της λοίμωξης με τριχομονάδα μπορεί να ανακουφίσει τα συμπτώματα της κολπικής έκκρισης σε εγκύους και να μειώσει τη σεξουαλική μετάδοση στους εταίρους . Παρόλο που η περιγεννητική μετάδοση της τριχομονάδας είναι ασυνήθιστη , η θεραπεία μπορεί επίσης να εμποδίσει την αναπνευστική ή γεννητική μόλυνση του νεογέννητου . Οι κλινικοί γιατροί θα πρέπει να συμβουλεύουν τις έγκυες γυναίκες με τριχομονίαση σχετικά με τους πιθανούς κινδύνους και τα οφέλη της θεραπείας , τη σημασία της θεραπείας του συντρόφου , και της χρήσης προφυλακτικών στην πρόληψη της σεξουαλικής μετάδοσης. Το όφελος της συστηματικής εξέτασης για την τριχομονάδα σε ασυμπτωματικές έγκυες γυναίκες δεν έχει τεκμηριωθεί . Εντούτοις, η εξέταση κατά την πρώτη προγεννητική επίσκεψη και η άμεση θεραπεία , όπως ενδείκνυται , συνιστώνται σε έγκυες γυναίκες με HIV λοίμωξη , επειδή η λοίμωξη του T. vaginalis αποτελεί παράγοντα κινδύνου για την κάθετη μετάδοση του HIV (713) . Οι έγκυες γυναίκες με HIV που υποβάλλονται σε θεραπεία για μόλυνση με T. vaginalis πρέπει να επανεξεταστούν 3 μήνες μετά τη θεραπεία . Αν και η μετρονιδαζόλη διασχίζει τον πλακούντα , τα δεδομένα υποδηλώνουν ότι παρουσιάζει χαμηλό κίνδυνο για τις έγκυες γυναίκες . Δεν υπάρχουν ενδείξεις τερατογένεσης ή μεταλλαξιογόνων επιδράσεων σε βρέφη σε πολλαπλές μελέτες εγκύων γυναικών . Οι γυναίκες μπορούν να υποβληθούν σε θεραπεία με 2 g μετρονιδαζόλης σε μία δόση σε οποιοδήποτε στάδιο της εγκυμοσύνης . Η μετρονιδαζόλη εκκρίνεται στο μητρικό γάλα . Με τη μητρική θεραπεία από του στόματος , τα νεογνά που θηλάζουν λαμβάνουν μετρονιδαζόλη σε δόσεις χαμηλότερες από εκείνες που χρησιμοποιούνται για τη θεραπεία λοιμώξεων σε βρέφη , αν και ο δραστικός μεταβολίτης προσθέτει στην ολική έκθεση του βρέφους . Τα επίπεδα πλάσματος του φαρμάκου και του μεταβολίτη είναι μετρήσιμα , αλλά παραμένουν λιγότερο από τα επίπεδα της μητέρας . Παρόλο που αρκετές αναφερθείσες περιπτώσεις περιστατικών δεν διαπίστωσαν ανεπιθύμητες ενέργειες στα βρέφη που εκτέθηκαν σε μετρονιδαζόλη στο μητρικό γάλα, ορισμένοι κλινικοί γιατροί συμβουλεύουν την αναβολή του θηλασμού για 12-24 ώρες μετά τη μητρική θεραπεία με μία μόνο δόση 2-g μετρονιδαζόλης . Η μητρική θεραπεία με μετρονιδαζόλη (400 mg τρεις φορές ημερησίως για 7 ημέρες) παρήγαγε χαμηλότερη συγκέντρωση στο μητρικό γάλα και θεωρήθηκε συμβατή με το θηλασμό σε μεγαλύτερες χρονικές περιόδους .
Klebanoff MA, Carey JC, Hauth JC, et al. Failure of metronidazole to prevent preterm delivery among pregnant women with asymptomatic Trichomonas vaginalis infection. New England Journal of Medicine 2001;345:487–93.
Kigozi GG, Brahmbhatt H, Wabwire-Mangen F, et al. Treatment of trichomonas in pregnancy and adverse outcomes of pregnancy: a subanalysis of a randomized trial in Rakai, Uganda. Am J Obstet Gynecol 2003;189:1398–400.
Mann JR, McDermott S, Zhou L, et al. Treatment of trichomoniasis in pregnancy and preterm birth: an observational study. J Women's Health 2009;18:493–7.
Gulmezoglu AM, Azhar M. Interventions for trichomoniasis in pregnancy. Cochrane Database Syst Rev 2011:CD000220.
Stringer E, Read JS, Hoffman I, et al. Treatment of trichomoniasis in pregnancy in sub-Saharan Africa does not appear to be associated with low birth weight or preterm birth. South African Medical Journal 2010;100:58–64.
World Health Organization (WHO) Global prevalence and incidence of selected curable sexually transmitted infections. 2001. WHO/HIV-AIDS/2001.02/CDC/CSR/EDC/2001.10.
Benchimol M. Trichomonads under microscopy. Microsc Microanal. 2004;10(5):528–50.
Schwebke JR, Burgess D. Trichomoniasis. Clin Microbiol Rev. 2004;17(4):794–803.
Fichorova RN. Impact of T.vaginalis infection on innate immune responses and reproductive outcome. J Reprod Immunol. 2009;83:185–9.
Soper D. Trichomoniasis: under control or undercontrolled? Am J Obstet Gynecol. 2004;190(1):281–90.
Lowe NK, Neal JL, Ryan-Wenger NA. Accuracy of the clinical diagnosis of vaginitis compared with a DNA probe laboratory standard. Obstet Gynecol. 2009;113(1):89–95.
Löfmark S, Edlund C, Nord CE. Metronidazole is still the drug of choice for treatment of anaerobic infections. Clin Infect Dis. 2010;50(Suppl 1):S16–23.
Das S, Huengsberg M, Shahmanesh M. Treatment failure of vaginal trichomoniasis in clinical practice. Int J STD AIDS. 2005;16(4):284–6.
Trichomonas Vaginalis Κολπίτιδα - Τραχηλίτιδα
4. Μή Ειδική Κολπίτιδα - Τραχηλίτιδα
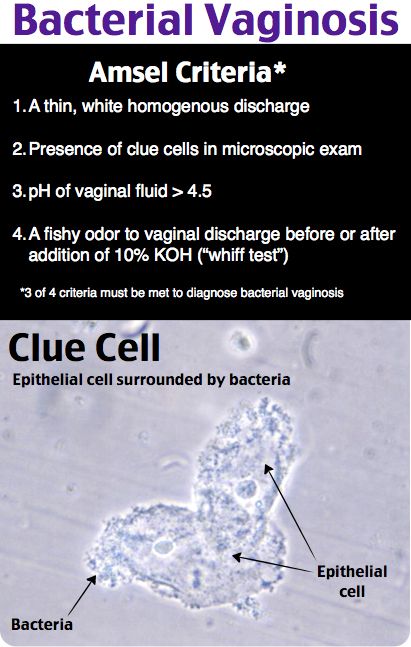
Η Βακτηριδιακή Κόλπωση (Bacterial Vaginosis) είναι μια πολυμικροβιακή λοίμωξη που χαρακτηρίζεται από την απουσία γαλακτοβακίλλων που παράγουν υπεροξείδιο του υδρογόνου και την υπερανάπτυξη αναερόβιων μικροβίων. Οι μικροοργανισμοί που ανευρίσκονται σε μεγαλύτερη συχνότητα στις γυναίκες με Βακτηριδιακή Κολπίτιδα είναι:
- Gardnerella Vaginalis
- Mycoplasma Hominis
- Είδη Bacteroides
- Είδη πεπτοστρεπτόκοκκου
- Είδη Fusobacterium
Δεδομένου ότι οι μικροοργανισμοί αυτοί αποτελούν μέρος της φυσιολογικής κολπικής χλωρίδας, η ανεύρεσή τους, ειδικά της G. Vaginalis, δεν θέτουν τη διάγνωση. Για τη διάγνωση σε συμπτωματικές γυναίκες χρησιμοποιούνται τα κριτήρια Amsel (τρία εκ των τεσσάρων είναι αρκετά):
- 1. Ομοιογενής, φαιόχροη κολπική έκκριση
- 2. pΗ κολπικού υγρού > 4,5
- 3. Παρουσία clue cells > 20% του ολικού αριθμού επιθηλιακών κυττάρων σε μεγέθυνση 100x
- 4. Οσμή αμίνns (“δίκην ψαριού”) με προσθήκη υδροξειδίου του καλίου (ΚΟΗ) στο κολπικό υγρό
Σημεία στην γυναικολογική εξέταση
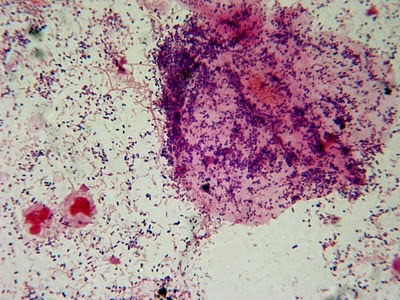
1. Clue Cell , χρώση ΠΑΠ .
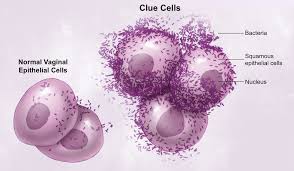
2. Βακτηριακή Κολπίτιδα , clue cell
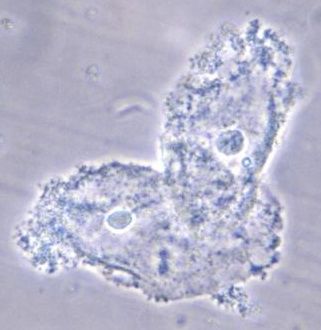
3. Βακτηριακή Κολπίτιδα .
Εικόνα 1 :Σε Βακτηριακή Κολπίτιδα Από Gardnerella Vaginalis , μπορούμε να δούμε βακτήρια στο ΠΑΠ .
Εικόνα 2 :Σε Βακτηριακή Κολπίτιδα Από Gardnerella Vaginalis , υπάρχουν τα χαρακτηριστικά clue cells .
Εικόνα 3 :Σε Βακτηριακή Κολπίτιδα Από Gardnerella Vaginalis , μπορούμε να δούμε clue cells στο άμεσο νωπό παρασκεύασμα .
Σε επίπεδο εργαστηρίου, για τη διάγνωση χρησιμοποιείται και η βαθμολογία Nugent με την οποία αποδίδεται μια συγκεκριμένη τιμή σε κάθε βακτηριδιακό μορφότυπο. Η βαθμολογία αυτή έχει ευαισθησία 92% και ειδικότητα 77%.
Μετά από τη θεραπεία, το 30% περίπου των γυναικών θα υποτροπιάσουν μέσα σε 3 μήνες. Πιθανοί λόγοι που ευθύνονται είναι η επιμονή των παθογόνων βακτηρίων, επαναλοίμωξη από εξωγενείς πηγές (όπως ο σεξουαλικός σύντροφος) και η αποτυχία των γαλακτοβακίλλων να αποκαταστήσουν την κολπική χλωρίδα. Μελέτες για την θεραπεία του συντρόφου και την συγχορήγηση συμπληρωμάτων γαλακτοβακίλλων, δεν έχουν αποδείξει ακόμα την αξία τους για την αποφυγή της υποτροπής. Σε γυναίκες με υποτροπιάζουσα λοίμωξη, ενδείκνυται παρατεταμένη αντιβιοτική θεραπεία.
Εκτός κύησης, οι γυναίκες με βακτηριδιακή κολπίτιδα αντιμετωπίζονται με την εναλλακτική χορήγηση των παραγόντων που αναγράφονται στον Πίνακα 3.
Βακτηριδιακή Κολπίτιδα και κύηση:
Σε πολλές επιδημιολογικές μελέτες, η βακτηριδιακή κολπίτιδα σχετίστηκε με χαμηλό βάρος γέννησης, πρόωρη ρήξη των υμένων και προωρότητα. Η συνήθης αντιβιοτική θεραπεία εκριζώνει την λοίμωξη και οι συμπτωματικές έγκυες πρέπει να θεραπεύονται. Ούτε η μετρονιδαζόλη, ούτε η κλινδαμυκίνη φαίνεται να έχουν τερατογενετικές ιδιότητες. Το αν η θεραπεία ασυμπτωματικών εγκύων χαμηλού κινδύνου με βακτηριδιακή κολπίτιδα μειώνει το κίνδυνο δυσμενούς περιγεννητικού αποτελέσματος, είναι αμφιλεγόμενο.
| Κλινδαμυκίνη (Dalacin-C®, Vagiclin®,Ygielle®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Vag Cream 2% - 40g |
1x1 |
7 ημέρες |
| Μετρονιδαζόλη (Flagyl®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Caps 500 mg |
1x2 |
7 ημέρες |
5. Μυκητησιακή Κολπίτιδα - Τραχηλίτιδα
Περιεχόμενα
5.1 Γενικά Για Τις Μυκητιασικές Κολπίτιδες
5.2 Συμπτώματα Και Σημεία Στις Μυκητιασικές Κολπίτιδες
5.3 Επιπλεγμένη Και Μή Επιπλεγμένη Μυκητιασική Αιδοιοκολπίτιδα από Candida ή Άλλα

5.1 Γενικά Για Τις Μυκητιασικές Κολπίτιδες
Η αιδοιοκολπική καντιντίαση είναι συνήθης σε γυναίκες αναπαραγωγικής ηλικίας. Προκαλείται από υπερανάπτυξη των υφών: της Candida albicans στο 70- 90% των περιπτώσεων και των μη-albicans ειδών (όπως η Candida glabrata), στις υπόλοιπες περιπτώσεις. Η παρουσία της Candida στην αιδοιοκολπική περιοχή δεν απαιτεί οπωσδήποτε θεραπεία, εκτός αν υπάρχουν συμπτώματα, αφού μεταξύ 10% και 20% των γυναικών θα έχουν Candida ως τμήμα του φυσιολογικού αιδοιοκολπικού αποικισμού. Η καντιντίαση συμβαίνει συνήθως όταν ο κόλπος εκτίθεται στα οιστρογόνα, επομένως είναι πιο συχνή κατά τη διάρκεια της αναπαραγωγικής ηλικίας και κατά την εγκυμοσύνη. Η χρήση αντιβιοτικών προηγείται συνήθως ενός επεισοδίου αιδοιοκολπικής καντιντίασης . Οι ανοσοκατασταλμένες γυναίκες καθώς και αυτές που πάσχουν από σακχαρώδη διαβήτη είναι προδιατεθειμένες σε καντιντιάσεις. Η αιδοιο κολπίτιδα δε συνδέεται με τη χρήση ταμπόν, σερβιετών ή πετσετών υγιεινής, εφόσον οι παράγοντες αυτοί χρησι μοποιούνται κατάλληλα. Καθώς η αιδοιοκολπική καντιντίαση μπορεί να βρεθεί σε μη-σεξουαλικά ενεργή άτομα, δεν ταξινομείται στα σεξουαλικά μεταδιδόμενα νοσήματα (ΣΜΝ).

5.2 Συμπτώματα Και Σημεία Στις Μυκητιασικές Κολπίτιδες
Η μυκητιασική αιδοιοκολπίτιδα μπορεί να έχει τη μορφή της ασυμπτωματικής αποίκησης, αλλά και να παρουσιάζει σοβαρά συμπτώματα. Οι συμπτωματικές γυναίκες παρουσιάζουν κνησμό, καύσο, ερυθρότητα, δυσπαρευνία, τσούξιμο στην ούρηση και λευκόχροες παχύρρευστες εκκρίσεις. Η διάγνωση δεν βασίζεται αποκλειστικά στο ιστορικό και στην κλινική εξέταση. Για να τεκμηριωθεί η ύπαρξη μυκητιασικής αιδοιοκολπίτιδας απαιτείται είτε ,
- 1) η ανεύρεση βλαστοσπορίων ή ψευδοϋφών σε μικροσκόπηση άμεσου παρασκευάσματος .
- είτε 2) θετική καλλιέργεια σε συμπτωματική γυναίκα.
Στο άμεσο παρασκεύασμα μπορεί να διακριθούν σπόρια μυκήτων. Στην χρώση κατά Gram τα βλαστοκονίδια και οι ψευδουφές των ζυμομυκήτων βάφονται Gram θετικά . Ο έλεγχος της ευαισθησίας στα αντιμυκητικά μπορεί να γίνει με σύστημα Vitek 2 ή E Test .
Σημεία στην γυναικολογική εξέταση
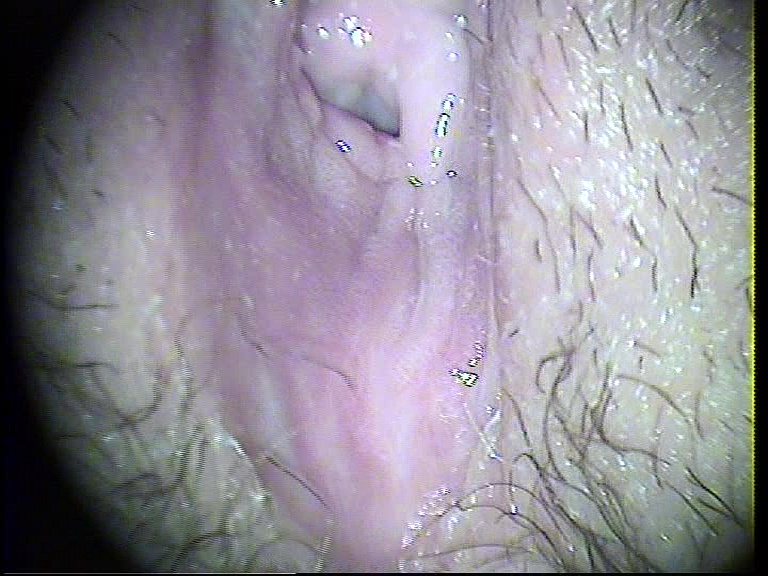
1. Μυκητιασική Κολπίτιδα ,ΧΩΡΙΣ εμφανή Αιδοιϊτιδα .
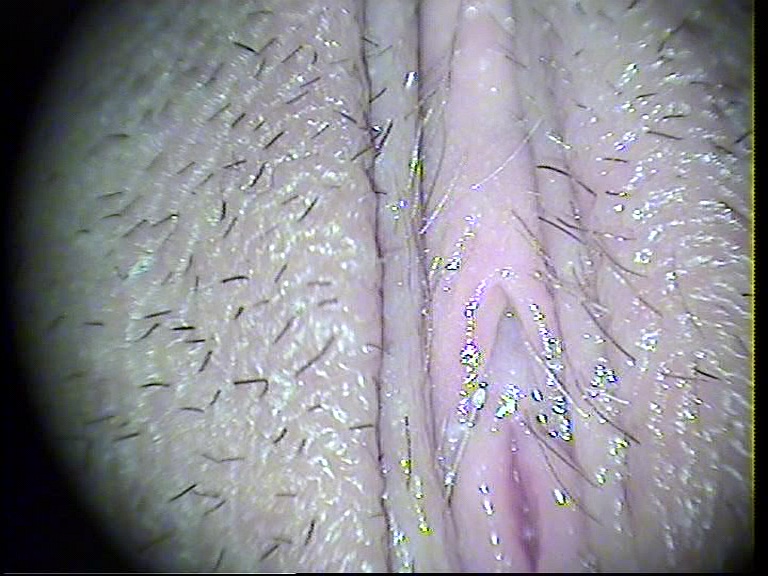
2. Μυκητιασική Κολπίτιδα ,ΧΩΡΙΣ εμφανή Αιδοιϊτιδα .
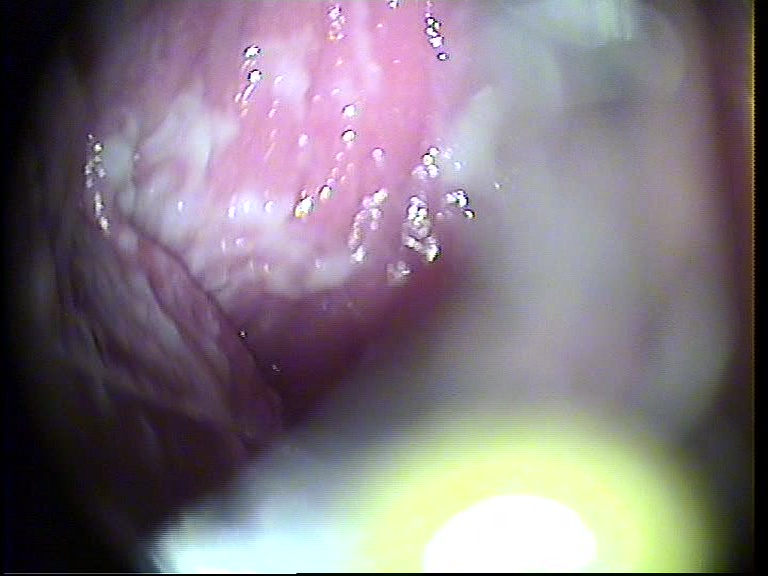
3. Μυκητιασική Κολπίτιδα .
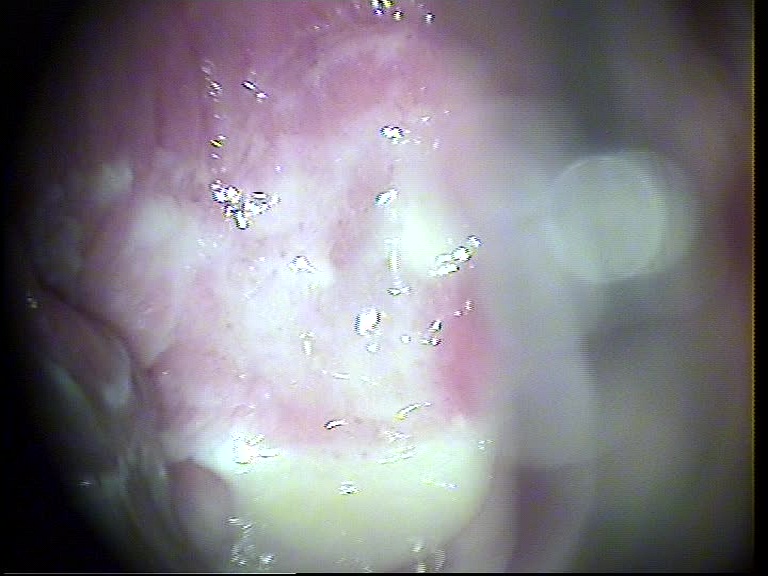
4. Μυκητιασική Τραχηλίτιδα
Εικόνα 1 : Σε Μυκητιασική Κολπίτιδα Από Candida Albicans , μπορεί να εμφανιστεί αιδοιϊτιδα ή και όχι . Δεν διακρίνονται στο εν λόγω περιστατικό εξωτερικά συμπτώματα .
Εικόνα 2 :Σε Μυκητιασική Κολπίτιδα Από Candida Albicans , προσέχουμε την ενδεχόμενη ύπαρξη δερματικών αλλοιώσεων . Δεν διακρίνονται στο εν λόγω περιστατικό εξωτερικά συμπτώματα ή σημεία .
Εικόνα 3 :Σε Μυκητιασική Κολπίτιδα Από Candida Albicans , μπορούμε να δούμε χαρακτηριστικές συναθροίσεις γαλακτοχρόου υγρού χωρίς φυσαλίδες , και χωρίς οσμή .
Εικόνα 4 :Σε Μυκητιασική τραχηλίτιδα Από Candida Albicans , μπορούμε να δούμε χαρακτηριστικές συναθροίσεις γαλακτοχρόου υγρού χωρίς φυσαλίδες , χωρίς οσμή , και χωρίς έντονες τραχηλικές αλλοιώσεις .
| Αιτιολογικός Παράγων | Καντιντίαση (Μυκητιασική Κολπίτιδα) |
| Έκκριμμα | Παχύ λευκό |
| Οσμή | Μη-ενοχλητική |
| Κνησμός | Αιδοιϊκός κνησμός |
| Άλλα Συμπτώματα | Ασυμπτωματική στο 10-20% των περιπτώσεων . Άλγος . Δυσπαρεύνεια . Δυσουρικά ενοχλήματα . |
| Ορατά Κλινικά Σημεία | Φυσιολογικά ευρήματα ή αιδοιϊκό ερύθημα , Οίδημα , Ρωγμές , Δορυφόρες βλάβες . |
| Κολπικό pH | 4,5 |
Κριτήρια για τη διάγνωση της αιδοιοκολπικής καντιντίασης
- 1. Η απουσία οσμής είναι ενδεικτική, αλλά όχι διαγνωστική
- 2. Μύκητες ή ψευδοϋφές σε υγρό παρασκεύασμα (40-60% ευαισθησία) του κολπικού εκκρίματος
- 3. Μύκητες ή ψευδοϋφές σε Gram-χρώση (ως 65% ευαισθησία) του κολπικού εκκρίματος
- 4. Κολπική καλλιέργεια θετική για κάποιο είδος Candida. Αν είναι δυνατό πρέπει να περιγραφεί ως Albicans ή ως μη-Albicans. Αν το δείγμα ενοφθαλμιστεί απευθείας σε τρυβλίο Sabouraud, τα αποτελέσματα θα πρέπει να χαρακτηριστούν ως ελαφριάς, μέτριας ή ισχυρής ανά πτυξης, καθώς αυτή η παρατήρηση συμπίπτει με την ειδικότητα
- 5. Επανειλημμένη απομόνωση στην καλλιέργεια των ίδιων ειδών μη-Albicans Candida (συνήθως C. Glabrata) μπορεί να υποδεικνύει μειωμένη αντιμυκητιασική ευαισθησία.

5.3 Επιπλεγμένη Και Μή Επιπλεγμένη Μυκητιασική Αιδοιοκολπίτιδα από Candida ή Άλλα
Η μυκητιασική αιδοιοκολπίτιδα μπορεί να ταξινομηθεί ως επιπλεγμένη ή μη (Πίνακας ). Η ταξινόμηση αυτή έχει σημασία για την εφαρμογή ανάλογης θεραπείας .
Ασθενείς με την επιπλεγμένη μορφή της μυκητιασικής αιδοιοκολπίτιδας, χρήζουν πιο επιθετικής θεραπείας για την ανακούφιση των συμπτωμάτων. Στις περιπτώσεις υποτροπιάζουσας μυκητιασικής αιδοιοκολπίτιδας από Candida Albicans, μετά την αρχική φάση τοπικής θεραπείας, χορηγούνται αντιμυκητιασικοί παράγοντες από το στόμα (Φλουκοναζόλη, Κετοκοναζόλη) για 6 μήνες, σε εβδομαδιαία βάση για την αποφυγή ηπατοτοξικότητας.
Σημειώνεται εδώ ότι περίπου 20% των γυναικών παρουσιάζουν ασυμπτωματική φορεία για μήνες ή για χρόνια .
Η χρόνια μυκητική κολπίτιδα θεωρείται ότι προκαλείται είτε από ποσοτική και ποιοτική ελάττωση της φυσιολογικής χλωρίδας , είτε από υπερευαισθησία στο αντιγόνο Candida . Η υπερευαισθησία αυτή αντικατοπτρίζεται στην αύξηση της ειδικής IgA στο αίμα . Το μεγαλύτερο πρόβλημα των μυκητικών λοιμώξεων είναι η υποτροπή , η οποία είναι συχνό φαινόμενο . Για τις υποτροπές έχει ενοχοποιηθεί η ύπαρξις ενδοκυττάριων μυκητηλίων στα εν τω βάθει επιθηλιακά κολπικά κύτταρα . Ο μόνος τρόπος αναγνώρισης αυτών είναι με ηλεκτρονικό μικροσκόπιο , πράγμα αδύνατον στην καθ'ημέραν πράξιν . Γενικά , είναι απαραίτητο το μυκητόγραμμα , διότι υπάρχουν στελέχη C. Albicans , C. Glabrata ανθεκτικά στην φλουκοναζόλη , και C. Glabrata με αντοχή στην Itraconazole .
Θεραπευτικά , στις υποτροπές μπορούν να χρησιμοποιηθούν και ενδοκολπικά υπόθετα βορικού οξέος 600 mg/24ωρο , για 6 (!) μήνες .
Αντοχή στην fluconazole παρουσιάζουν το 3% των Candida Albicans , και το 28% των Candida Glabrata . Αντοχή στην Itraconazole παρουσιάζει επίσης το 35% των Candida Glabrata .
| Μη επιπλεγμένη | Επιπλεγμένη |
| Σποραδικά ή ασυνήθη επεισόδια | Υποτροπιάζοντα επεισόδια (> 4 ανά έτος) |
| Ήπια ή μέτρια συμπτώματα ή σημεία | Σοβαρά συμπτώματα ή σημεία |
| Υποψία λοίμωξης από Candida Albicans | Υποψία λοίμωξης από Candida non-Albicans |
| Γυναίκα εκτός κύησης | Κύηση . |
| Γυναίκα χωρίς ιστορικό παθήσεων | Γυναίκα με Σακχαρώδη Διαβήτη, ανοσοκαταστολή, ή άλλες αιδοιοκολπικές παθήσεις |

5.2 Θεραπεία Στις Μυκητιασικές Κολπίτιδες
| Ιτρακοναζόλη (Sporanox®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Caps 100 mg |
1x2 |
3 ημέρες |
| Εκοναζόλη Νιτρική (Pevaryl®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Vag Cream 1% |
1x1 |
3 ημέρες |
Vag Supp 150 mg |
1x1 |
3 ημέρες |
| Ισοκοναζόλη (Travogen®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Vag Cream 1% |
1x1 |
7 ημέρες |
Vag Supp 600 mg |
1x1 |
1 ημέρα |
Vag Tabl 100, 300 mg |
1x1 , 1x1 |
7 ημέρες |
| Κλοτριμαζόλη (Canesten®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Vag Tabl 100 mg, 500 mg |
1x1, 1x1 |
6 ημέρες |
Vag Cream 2% |
1x1 |
3 ημέρες |
Vag Tabl 100, 300 mg |
1x1 , 1x1 |
7 ημέρες |
| Μικοναζόλη Νιτρική (Daktarin®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Vag Cream 2% |
1x2, 1x1 |
7 ημέρες, 14 ημέρες |
Vag Supp 200 mg, 400 mg |
1x1, 1x1 |
7 ημέρες, 3 ημέρες |
| Τιοκοναζόλη (Cotinazin®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Vag Tabl 100 mg |
1x1 |
3 ημέρες |
Vag Cream 2% |
1x1 |
3 ημέρες |
| Κετοκοναζόλη (Fungoral®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Tabl 200 mg |
2x1 |
5 ημέρες |
| Φλουκοναζόλη (Gynosant®) |
|
|
Μορφή |
Δόση |
Διάρκεια |
Caps 150 mg |
1x1 |
Άπαξ |
Τα βραχείας διάρκειας τοπικά σκευάσματα θεραπεύουν αποτελεσματικά τις μη-επιπλεγμένες αιδοιοκολπικές καντιντιάσεις. Τα τοπικά εφαρμοζόμενα παράγωγα αζόλης είναι πιο αποτελεσματικά από τη νυστατίνη. Η θεραπεία με από του στόματος αζόλες έχει σαν αποτέλεσμα την ανακούφιση των συμπτωμάτων και την αρνητικοποίηση των καλλιεργειών σε 80-90% των γυναικών που ολοκληρώνουν τη θεραπεία .

5.2 Μυκητιασική Αιδοιοκολπίτιδα Και Κύηση
Μυκητιασική αιδοιοκολπίτιδα και κύηση: Αποίκιση από είδη του γένους Candida και συμπτωματική αιδοιοκολπική λοίμωξη, είναι συχνή στη διάρκεια της κύησης. Η αντιμυκητιασική θεραπεία σε χαμηλές δόσεις δεν σχετίζεται με ανωμαλίες διάπλασης του εμβρύου, όμως υψηλές δόσεις (400-800 mg ημερησίως), πρέπει να αποφεύγονται. Έτσι, η θεραπεία της μυκητιασικής αιδοιοκολπίτιδας στην κύηση, θα πρέπει να βασίζεται στην τοπική χρήση των παραγόντων του Πίνακα .

5.2 Μυκητιασική Βαλανίτιδα Και Συμπτώματα Στους Ανδρες
Η αιδοιοκολπική καντιντίαση δεν αποκτάται απαραίτητα και μόνο με τη σεξουαλική επαφή . Υπάρχουν περισσότερες γυναίκες που πάσχουν από Μυκητική Κολπίτιδα παρά άνδρες . Μια μειοψηφία των αρρένων σεξουαλικών συντρόφων μπορεί να πάσχει από βαλανίτιδα, που χαρακτηρίζεται από ερυθηματώδεις περιοχές της βαλάνου του πέους σε συνδυασμό με κνησμό ή ερεθισμό. Αυτοί οι άνδρες επωφελούνται από τη θεραπεία με τοπικούς αντιμυκητιασικούς παράγοντες, που ανακουφίζουν τα συμπτώματα . Γενικά πάντως , μια αγωγή με τις ίδιες κολπικές κρέμες συνιστάται και στους άνδρες , άσχετα εάν αυτοί παρουσιάζουν συμπτώματα .
Βιβλιογραφία
1. Daniell JF, Gurley LD. Laparoscopic treatment of clinically significant symptomatic uterine fibroids. J Gynecol Surg. 1991;7:37.
2. Nezhat C, Nezhat F, Silfen SL, et al. Laparoscopic myomectomy. Int J Fertil. 1991;36:275–280.
3. Parker WH, Rodie IA. Patient selection for laparoscopicmyomectomy. J AmAssoc Gynecol Laparosc. 1994;2:23–26.
4. Sinha R, Hegde A,Warty N, Patil N. Laparoscopic excision of very large myomas. J AmAssoc Gynecol Laparosc. 2003;10(4):461–468
Μυκόπλασμα
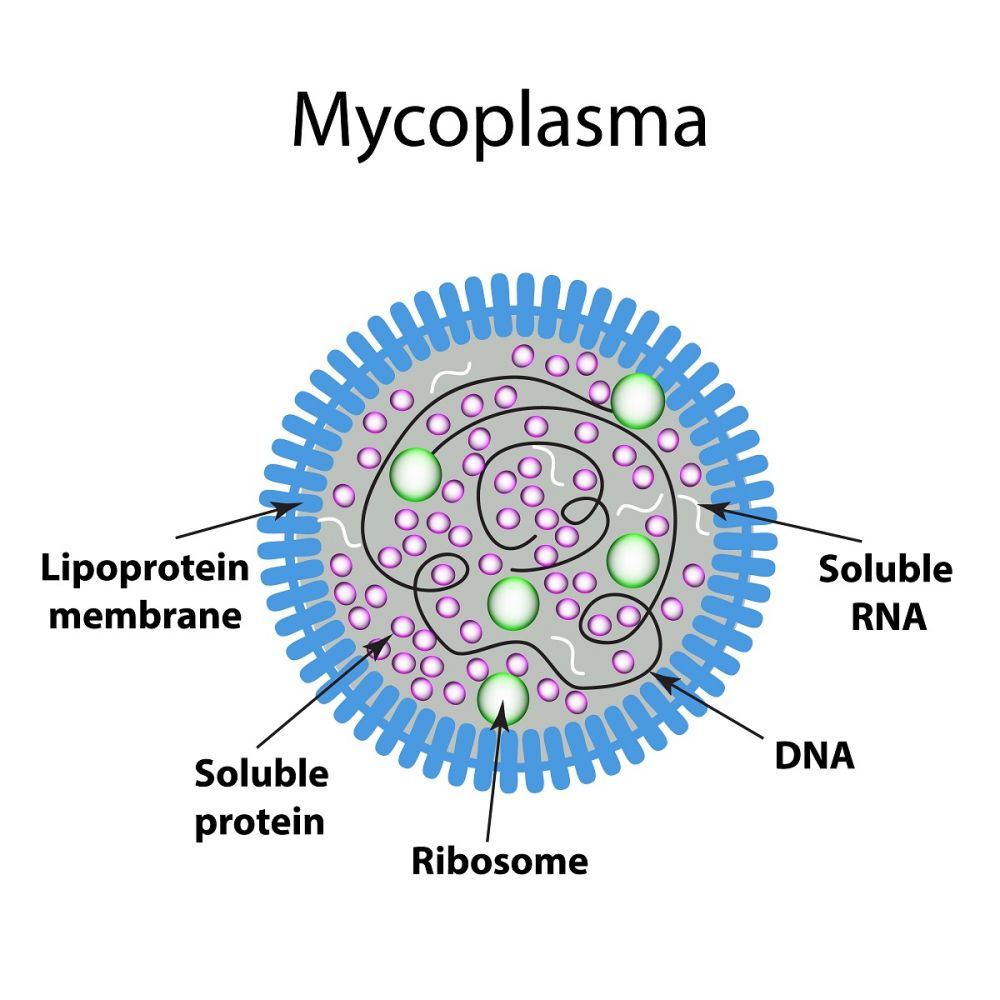
Εισαγωγή
Τα μυκοπλάσματα είναι οι μικρότεροι ελεύθεροι μικροοργανισμοί . Στην ουρογεννητική οδό, τα σχετικά είδη είναι M. genitalium, Ureaplasma urealyticum, U. parvum και Μ. Hominis. Το γεννητικό μυκόπλασμα απομονώθηκε για πρώτη φορά το 1980. Η μόλυνση από το Mycoplasma genitalium συνδέεται αναμφισβήτητα με την μή γονοκοκκική/χλαμυδιακή ουρηθρίτιδα των ανδρών . Ο επιπολασμός του Mycoplasma genitalium σε άνδρες με μή γονοκοκκική/χλαμυδιακή ουρηθρίτιδα κυμαίνεται από 10% έως 35% [3] , συμβάλλοντας έτσι σημαντικά στο συνολικό βάρος της ασθένειας . Σε σύγκριση, το Mycoplasma genitalium ανιχνεύεται σε ποσοστό μόνο 1% έως 3,3% των ανδρών και των γυναικών στο γενικό πληθυσμό [4-7 ] . Στις γυναίκες, αρκετές μελέτες έχουν αποδείξει την συσχέτιση μεταξύ του Mycoplasma genitalium και της ουρηθρίτιδας, της τραχηλίτιδας , της ενδομητρίτιδας και της πυελικής φλεγμονώδους νόσου [8-12 ]. Σε μια πρόσφατη μετα-ανάλυση, Βρέθηκαν σημαντικές συσχετίσεις μεταξύ του Mycoplasma genitalium και της και πυελικής φλεγμονώδους νόσου [13 ] . Το Mycoplasma genitalium έχει συσχετιστεί με πρόωρο τοκετό και αυθόρμητης αποβολής , αλλά ο επιπολασμός του Mycoplasma genitalium σε έγκυες γυναίκες στην Ευρώπη είναι χαμηλή, και επομένως, η σχετική σημασία του M. genitalium είναι πιθανώς μικρή [14,15] . Οι μελέτες έχουν επίσης δείξει μια σχέση με αυξημένο κίνδυνο υπογονιμότητας σαλπιγγικού παράγοντα (συγκεντρωμένη ή 2.43) . Η ανθεκτικότητα του Mycoplasma genitalium μετά από τη θεραπεία σχετίζεται με υποτροπιάζουσα ή επίμονη μή γονοκοκκική/χλαμυδιακή ουρηθρίτιδα και μέχρι 40% των ασθενών με αυτή την κατάσταση είναι Μ. genitalium θετικοί [16] . Σε μια πρόσφατη μετα-ανάλυση, το Mycoplasma genitalium ήταν ο παράγων που σχετίζεται με μεγάλη πιθανότητα για επίμονη ουρηθρίτιδα [26] . Έτσι, η μη εξάλειψη του Mycoplasma genitalium οδηγεί σε επίμονη ή επαναλαμβανόμενη ασθένεια στη μεγάλη πλειοψηφία των ανδρών με επίμονη μόλυνση και η διάγνωση και η βέλτιστη θεραπεία είναι εξαιρετικά σημαντική . Το Mycoplasma genitalium έχει αποδειχθεί ότι διευκολύνει την μετάδοση του ιού HIV ιδίως σε μελέτες από την υποσαχάρια Αφρική [18-20] . Εάν η εκρίζωση αποτύχει λόγω ακατάλληλης θεραπείας , αυτό μπορεί να έχει ιδιαίτερα σημαντικές επιπτώσεις στον αυξημένο κίνδυνο μετάδοσης του HIV .
Ένα σημαντικό στοιχείο της ορολογίας που πρέπει να κατανοήσουμε είναι η έννοια της ουρηθρίτιδας . Η ουρηθρίτιδα είναι η εμφανής φλεγμονή της ουρήθρας , είτε ανδρικής είτε γυναικείας . Ιδιαίτερα στους άνδρες , η ουρηθρίτιδα έχει απο αρχαιοτάτων χρόνων συνδεθεί με την βλεννόρροια , δηλαδή την έκκριση βλέννης από την ανδρική ουρήθρα , ένα κλασσικό αφροδίσιο νόσημα . Το νόσημα αυτό προκαλείται από τον γονόκοκκο , την Neisseria Gonorrheae . Επειδή παγκοσμίως , ο γονόκοκκος είναι συχνός , οι περιπτώσεις ουρηθρίτιδας οφείλονται κατα μείζονα λόγο σε αυτόν . Υπάρχουν όμως και περιπτώσεις που η ουρηθρίτιδα δεν οφείλεται σε γονόκοκκο ή χλαμύδιο , και αυτή η ουρηθρίτιδα ονομάζεται μή γονοκοκκική μή χλαμυδιακή ουρηθρίτιδα . Σε κάθε περίπτωση ουρηθρίτιδας , πρέπει να γίνεται έλεγχος για γονόκοκκο και χλαμύδιο . Στην σύγχρονη πρακτική , μπορούν να ληφθούν με μία καλλιέργεια , (δηλαδή στην ίδια επίσκεψη) πολλαπλά δείγματα , για σχεδόν όλους τους μικροβιακούς παράγοντες που προκαλούν ουρηθρίτιδα . Στο ιατρείο , μπορεί επίσης να ληφθεί εκτός της συμβατικής καλλιέργειας και ανίχνευση DNA των λοιμωδών αυτών παραγόντων με μικρό επιπρόσθετο κόστος .
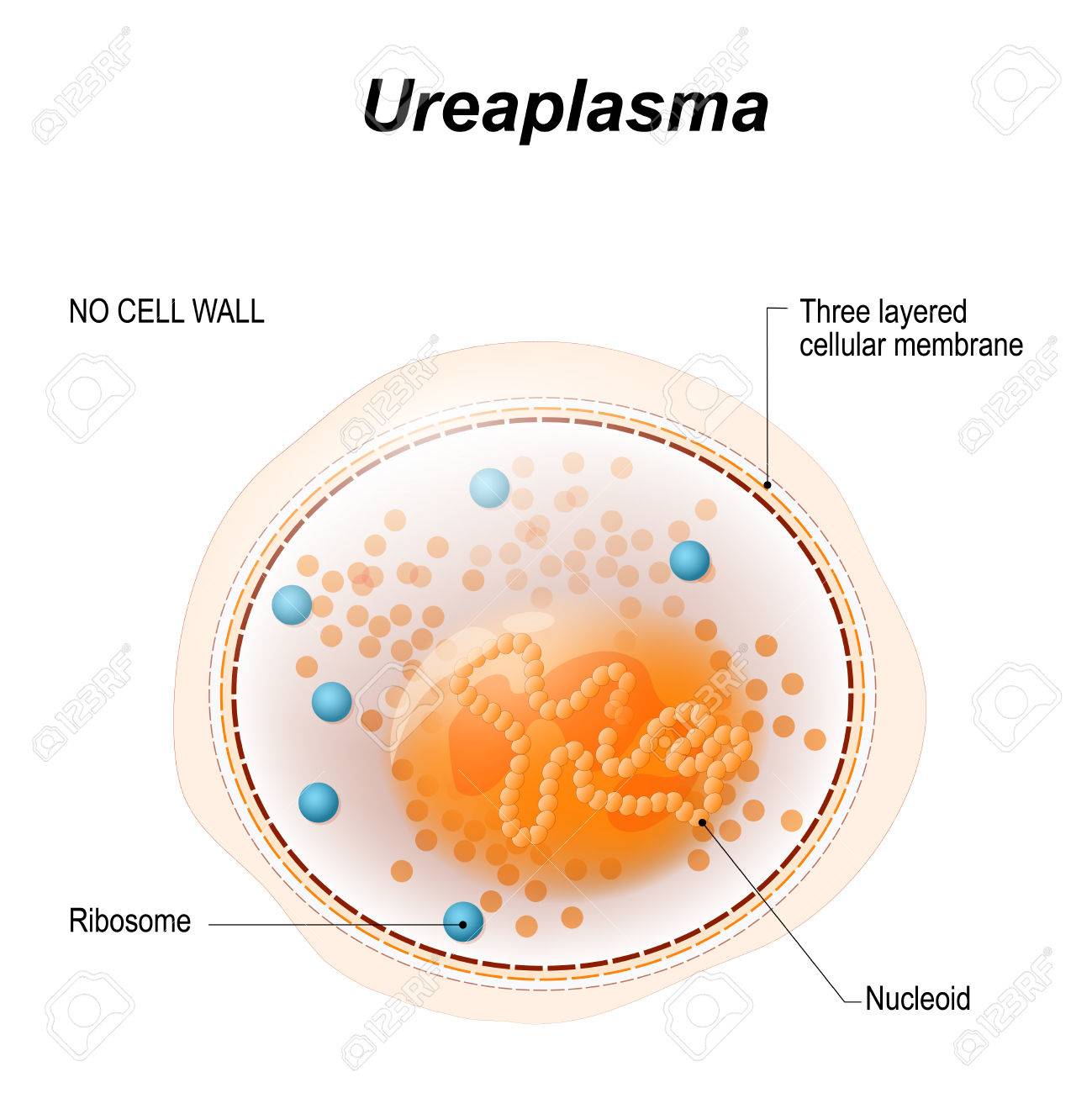
Μετάδοση Μυκοπλάσματος
Η μετάδοση οφείλεται κυρίως σε άμεση επαφή με τους βλεννογόνους των γεννητικών οργάνων . Το Mycoplasma genitalium έχει ανιχνευθεί σε δείγματα από τον πρωκτό με καλλιέργεια , και με NAATs, [21,22] και η μετάδοση από τη σεξουαλική επαφή του πέους-πρωκτού θεωρείται καθιερωμένη οδός [23] . Η επαφή με τα στοματικά γεννητικά όργανα είναι λιγότερο πιθανό να συμβάλει σε σημαντικό βαθμό , καθώς η μεταφορά του Mycoplasma genitalium από το γεννητικό όργανο στον οροφάρυγγα είναι χαμηλή [24,25] . Η μετάδοση από τη μητέρα στο παιδί κατά τη γέννηση δεν έχει μελετηθεί συστηματικά , αλλά υπάρχουν αναφορές ότι το Mycoplasma genitalium ανιχνεύθηκε στην αναπνευστική οδό νεογέννητων παιδιών [26] . Ο κίνδυνος μετάδοσης μυκοπλάσματος ανά σεξουαλική συνάντηση δεν έχει καθοριστεί , αλλά επειδή το Mycoplasma genitalium είναι παρών σε χαμηλότερη συγκέντρωση σε δείγματα γεννητικών οδών από ότι το Chlamydia trachomatis , θα μπορούσε να ειπωθεί ότι ο κίνδυνος μετάδοσης μυκοπλάσματος είναι ελαφρώς λιγότερος από τον κίνδυνο μετάδοσης χλαμυδίων [27] .

Κλινικά συμπτώματα και σημεία λοίμωξης από μυκόπλασμα
Συμπτώματα και σημεία στις γυναίκες
- Τραχηλίτιδα
- Ουρηθρίτιδα
- Δυσουρία
- Έπεξη Για Ούρηση
- Διαταραχή κολπικών εκκρίσεων
- Πυελικός πόνος
- Αιμορραγία μετά την επαφή (λόγω τραχηλίτιδας)
- Σπανιότερα , ανεξήγητη μεσοκυκλική αιμόρροια
Επιπλοκές Σε Γυναίκες
- Ενδομητρίτιδα
- Σαλπιγγίτιδα
- Σεξουαλικώς Μεταδιδόμενη Αντιδραστική Αρθρίτιδα [Sexually acquired reactive arthritis (SARA)] [31]
Συμπτώματα και σημεία στους άνδρες
- Ουρηθρίτιδα
- Δυσουρία
- Ουρηθρική Έκκριση
- Βαλανοποσθίτιδα
- Πρωκτίτιδα
Επιπλοκές Στους Άνδρες
- Επιδιδυμίτιδα
- Σεξουαλικώς Μεταδιδόμενη Αντιδραστική Αρθρίτιδα [Sexually acquired reactive arthritis (SARA)] [31]

Δοκιμές ενίσχυσης νουκλεϊκού οξέος (NAATs) για μυκόπλασμα
Οι δοκιμές ενίσχυσης νουκλεϊκού οξέος (NAATs) που αναγνωρίζουν το νουκλεϊκό οξύ ειδικού για το μυκόπλασμα (DNA ή RNA) στο τα κλινικά δείγματα είναι οι μόνες χρήσιμες μέθοδοι διάγνωσης [III; ΣΙ] . Ωστόσο, δεν διατίθενται στο εμπόριο δοκιμασίες NAAT οι οποίες να έχουν αξιολογηθεί σύμφωνα με το πρότυπο έγκρισης της FDA των ΗΠΑ , και οι δοκιμές στην αγορά, οι οποίες έχουν πιστοποιηθεί με σήμανση CE για τη συμμόρφωση εγγράφων σύμφωνα με τη νομοθεσία της ΕΕ , πάσχουν από περιορισμένη επικύρωση . Κατά συνέπεια, είναι εξαιρετικά σημαντικό τα διαγνωστικά εργαστήρια να επικυρώνουν προσεκτικά οποιαδήποτε εμπορική ή εσωτερικές αναλύσεις και να συμμετέχουν σε προγράμματα εξωτερικής αξιολόγησης της ποιότητας (EQA), όπως το EQUALIS σύστημα EQA . Αυτό το σύστημα EQA έχει αποδείξει σημαντικές διαφορές στην ευαισθησία των συμμετεχόντων εργαστηρίων . Με την ευρέως διαδεδομένη αντοχή μακρολίδης στην Ευρώπη, συνιστάται ιδιαίτερα να είναι όλες οι θετικές δοκιμές ακολουθούμενη από μια δοκιμασία ικανή να ανιχνεύει μεταλλάξεις που προκαλούν αντίσταση μακρολίδης . Υπάρχει μια ποικιλία από διαθέσιμες μεθόδους για το σκοπό αυτό [29,35-39] . Ο κύριος καθοριστικός παράγοντας για την επιλογή μιας δοκιμασίας αντίστασης είναι: 1) η πρακτική εφαρμογή του στο εργαστήριο, και 2) η ευαισθησία του . Η τελευταία πτυχή ποικίλει σημαντικά μεταξύ των αναλύσεων. Ο προσδιορισμός της αντοχής στη μοξιφλοξασίνη μπορεί επίσης να διεξαχθεί χρησιμοποιώντας μοριακές μεθόδους, αν και το η συσχέτιση μεταξύ των μεταλλάξεων στο parC και της in vitro αντοχής της μοξιφλοξασίνης είναι λιγότερο ξεκάθαρη . Επί του παρόντος, η ανίχνευση των μεταλλάξεων που προκαλούν αντίσταση στη μοξιφλοξασίνη, πιθανώς δεν αναφέρεται σε τακτική βάση στην Ευρώπη, διότι το επίπεδο αντίστασης είναι χαμηλό μικρότερο του 5% αλλά μπορεί να θεωρηθεί στην περιοχή Ασίας-Ειρηνικού όπου η μοξιφλοξασίνη η αντίσταση είναι πιο συχνή [41-43] ή σε ασθενείς που έχουν αποκτήσει τη λοίμωξη στην περιοχή αυτή [40] .

Δείγματα για μυκόπλασμα
Είναι δύσκολο να γίνουν ακριβείς συστάσεις σχετικά με τον βέλτιστο τύπο δείγματος . Τα πρώτα ούρα από τους άνδρες και τις γυναίκες παρέχουν ένα καλό διαγνωστικό δείγμα που μπορεί να ληφθουν από τους ίδιους τους ασθενείς [28] . Δεν υπάρχουν δεδομένα όσον αφορά τη σημασία της κράτησης ούρων για ορισμένο χρονικό διάστημα , οπότε εφαρμόζονται οι διαδικασίες που ισχύουν στην δειγματοληψία για Chlamydia trachomatis . Η λήψη με Κολπικό στυλεό παρέχει επίσης ικανοποιητική ευαισθησία [44-46] . Δεν υπάρχουν διαθέσιμα δεδομένα σχετικά με το πόσο χρόνο μετά την πρώτη έκθεση θα πρέπει να γίνεη η δοκιμή , αλλά σε αναλογία με το Chlamydia trachomatis , μια περίοδος διάρκειας δύο εβδομάδων θεωρείται ο ελάχιστος χρόνος επώασης . Η συσχέτιση μεταξύ μιας πρωκτικής λοίμωξης και των συμπτωμάτων είναι αβέβαιη , αλλά μια υπαρκτή πρωκτική μόλυνση είναι πιθανό να μεταφερθεί αν δεν ανιχνευθεί και δεν υποβληθούν σε θεραπεία . Στις περισσότερες περιπτώσεις , θα ήταν σκόπιμο να χρησιμοποιηθεί η ίδια διαδικασία δειγματοληψίας όπως για τη δοκιμή Chlamydia trachomatis. Ωστόσο, μερικά μέσα μεταφοράς όπως το μέσο μεταφοράς Aptima® που έχει σχεδιαστεί για το NAAT test Chlamydia trachomatis θα λύσει (εξοντώσει) το Mycoplasma genitalium , και έτσι δεν θα ανιχνευθεί εύκολα ή και καθόλου . Χρειάζεται μεγάλη προσοχή στην λήψη του δείγματος και στην επιλογή μέσου μεταφοράς .
Η λήψη κολπικού , τραχηλικού , ουρηθρικού , ή σπέρματος για καλλιέργεια μυκοπλάσματος γίνεται πάντα με πλαστικό στυλεό , και τοποθετείται σε ειδικό υλικό μεταφοράς και συντήρησης , αφήνοντας το στυλεό μέσα στο σωληνάριο . Η συντήρηση των δειγμάτων μπορεί να κρατήσει εώς και 48 ώρες στους 2-8 βαθμούς κελσίου . Η καλλιέργειας γίνεται σε ειδικά θρεπτικά υλικά (Α7 άγαρ) .
Τα Mycoplasma Fermentans και Mycoplasma Spermatophilium επηρεάζουν την κινητικότητα και μορφολογία των σπερματοζωαρίων και μπορούν να απομονωθούν στο σπέρμα ανδρών με υπογονιμότητα .

Συμβουλές για ασθενείς με λοίμωξη από μυκόπλασμα
- Οι ασθενείς με λοίμωξη από το Mycoplasma genitalium πρέπει να ενημερώνονται για να αποφύγουν τη σεξουαλική επαφή χωρίς προστασία έως ότου αυτοί και οι σύντροφοί τους έχουν ολοκληρώσει τη θεραπεία , τα συμπτώματά τους έχουν επιλυθεί , και η δοκιμή της θεραπείας είναι αρνητική .
- Οι ασθενείς με λοίμωξη από το Mycoplasma genitalium (και οι σεξουαλικές τους επαφές) πρέπει να ενημερώνονται σχετικά τη λοίμωξη, συμπεριλαμβανομένων λεπτομερειών σχετικά με τη μετάδοση , την πρόληψη και τις επιπλοκές .
- Οι ασθενείς με πρωκτική λοίμωξη θα πρέπει να ενημερώνονται για τον κίνδυνο μετάδοσης από αυτήν την τοποθεσία και ότι η μόλυνση μπορεί να είναι πιο δύσκολο να εξαλειφθεί . Κατά συνέπεια , η λήψη πρωκτικών καλλιεργειών είναι μια σημαντική δοκιμή θεραπείας .
- Οι ασθενείς με λοίμωξη από το Mycoplasma genitalium θα πρέπει να εξετάζονται για άλλα Σεξουαλικώς μεταδιδόμενα νοσήματα , συμπεριλαμβανομένων των Chlamydia trachomatis, Neisseria gonorrhoeae , syphilis, HIV και Τrichomonas vaginalis .
Εγκυμοσύνη και λοίμωξη από μυκόπλασμα
Οι λοιμώξεις από το Mycoplasma genitalium κατά τη διάρκεια της εγκυμοσύνης μπορεί να σχετίζονται με μέτρια αύξηση του κινδύνου για αποβολή και πρόωρο τοκετό [13] . Στις ευαίσθητες στις μακρολίδες μολύνσεις , μια πορεία πέντε ημερών με αζιθρομυκίνη είναι γενικά αποδεκτή . Η επιλογή φαρμάκων για μολύνσεις ανθεκτικές σε μακρολίδια είναι δύσκολο και ο κίνδυνος που σχετίζεται με τη θεραπεία με τα διαθέσιμα αντιβιοτικά μπορεί να υπερτερεί του κινδύνου για δυσμενές αποτέλεσμα της εγκυμοσύνης . Έτσι, η θεραπεία, ειδικά σε γυναίκες με μόλυνση με μακρολίδιο ανθεκτικού στελέχους Mycoplasma genitalium, μπορεί να θεωρηθεί ότι αναβάλλεται μέχρι μετά τον τοκετό . Η πριστιναμυκίνη θεωρείται ασφαλής κατά την εγκυμοσύνη και μπορεί να εξεταστεί σε συμπτωματικές γυναίκες μετά από διαβούλευση με τον υπεύθυνο μαιευτήρα [ ΑΛΛΑ , Η δραστική ουσία δεν κυκλοφορεί στην ελληνική αγορά ] . Αν και λίγα είναι γνωστά για τη μετάδοση κατά τη γέννηση, το το νεογνό πρέπει να παρατηρείται για σημεία λοίμωξης , κυρίως επιπεφυκίτιδα και λοίμωξη ανωτέρας αναπνευστικής οδού .
Γίνεται εμφανές ότι είναι καλύτερα να προλαβαίνουμε , παρά να χρησιμοποιούμε πολύπλοκα αντιβιοτικά κατά την διάρκεια της εγκυμοσύνης . Ο προγεννητικός έλεγχος , ή και ακόμα καλύτερα , ο τακτικός έλεγχος ακόμα και με συμβατική καλλιέργεια και ανίχνευση DNA , μπορεί να ανιχνεύσει ύπουλες λοιμώξεις οι οποίες μπορεί να επηρεάσουν αρκετά την μέλλουσα έγκυο / μητέρα .

Θεραπεία λοίμωξης από μυκόπλασμα
Η θεραπεία ατόμων με ουρογεννητική λοίμωξη του Mycoplasma genitalium αποτρέπει τη σεξουαλική μετάδοση και μειώνει τον κίνδυνο επιπλοκών , συμπεριλαμβανομένης της πυελικής φλεγμονώδους νόσου και της υπογονιμότητας από απόφραξη σαλπίγγων [13] . Μόνο λίγες αντιμικροβιακές τάξεις έχουν δραστικότητα έναντι των μυκοπλασμάτων, συμπεριλαμβανομένων των τετρακυκλινών, των μακρολιδών και των φθοροκινολόνων . Η δοξυκυκλίνη έχει χαμηλή αποτελεσματικότητα [48-51] με ποσοστά μικροβιολογικής θεραπείας μεταξύ 30% και 40%, ενώ η αζιθρομυκίνη που δίδεται ως μονή δόση 1 g έχει ρυθμό θεραπείας περίπου 85% σε ευαίσθητες σε μακρολίδια μολύνσεις [48,49] . Ωστόσο, ο ταχέως αυξανόμενος επιπολασμός της αντοχής των μακρολιδών μειώνει δραστικά το συνολικό ποσοστό θεραπείας . Πιθανότατα, αυτό οφείλεται στην ευρεία χρήση της αζιθρομυκίνης ως 1g μονής δόσης χωρίς δοκιμή θεραπείας και μετέπειτα εξάπλωση ανθεκτικών στελεχών . Η αζιθρομυκίνη που χορηγείται με 500 mg την πρώτη ημέρα και ακολουθούμενη από 250 mg στις ημέρες 2-5 (σύνολο 1,5 g δόση) συνιστάται ως η πρώτη επιλογή για τη θεραπεία μολύνσεων από το Mycoplasma genitalium . Αν το Mycoplasma genitalium υπάρχει ακόμα μετά το δοσολογικό σχήμα μονής δόσης 1 g αζιθρομυκίνης δεν θα εξαλειφθεί με το εκτενέστερο χρονικά σχήμα αζιθρομυκίνης . Είναι αρκετά πιθανό να υπάρχουν μεταλλάξεις που δίνουν στο συγκεκριμένο στέλεχος αντίσταση στις μακρολίδες . Τα ποσοστά ανθεκτικότητας των μυκοπλασμάτων στις μακρολίδες ποικίλλουν σημαντικά γεωγραφικά , αλλά όπου η απλή δόση αζιθρομυκίνης 1g είναι το συνιστώμενο σχήμα για τη θεραπεία της μή γονοκοκκικής ουρηθρίτιδας , η αντίσταση συνήθως βρίσκεται στο 30-45% των δειγμάτων [29,40,43,52] . Η ουσία Josamycin χρησιμοποιείται ευρέως στη Ρωσία με 500 mg τρεις φορές την ημέρα για 10 ημέρες, αλλά και αυτή δεν θα εξαλείψει τα ανθεκτικά στα μακρολίδια στελέχη . Η μοξιφλοξασίνη είναι το πιο συχνά χρησιμοποιούμενο αντιμικροβιακό φάρμακο δεύτερης γραμμής . Είναι βακτηριοκτόνο και έχει ρυθμό θεραπείας που πλησιάζει το 100% σε λοιμώξεις με ευαίσθητα στελέχη [53-56] . Ωστόσο, έχει αναπτυχθεί αντίσταση με αποτυχίες θεραπείας έως και 30% , κυρίως σε ασθενείς από την περιοχή Ασίας-Ειρηνικού . Σημαντικό ποσοστό των στελεχών Μycoplasma genitalium είχαν ταυτόχρονες μεταλλάξεις μεσολαβούντος στην αντοχή μακρολιδίου αφήνοντας πολύ λίγες διαθέσιμες θεραπευτικές επιλογές [42,57-59] . Η πριστιναμυκίνη είναι το μόνο αντιμικροβιακό φάρμακο με τεκμηριωμένη δράση σε ασθενείς που αποτυγχάνουν τόσο της αζιθρομυκίνης όσο και της αζιθρομυκίνης μοξιφλοξασίνη . Πολλές από αυτές τις περιπτώσεις απέτυχαν επιπλέον την εξάλειψη με εκτεταμένη δοσολογία δοξυκυκλίνης (100 mg δύο φορές την ημέρα για 14 ημέρες) [59] . Στην Ευρώπη, χρησιμοποιείται μόνο στη Γαλλία, αλλά μπορεί να αποκτηθεί μετά από ειδική συνταγή και στις περισσότερες ευρωπαϊκές χώρες . Θα πρέπει να χρησιμοποιείται μόνο στη μέγιστη συνιστώμενη δόση 1g τέσσερις φορές την ημέρα για 10 ημέρες (από του στόματος) καθώς αυτοί οι ασθενείς αντιμετωπίζουν την τελευταία γνωστή ενεργή αντιμικροβιακή θεραπεία και η μείωση της δόσης μπορεί να οδηγήσει σε αποτυχία . Η αποτυχία της θεραπείας έχει αναφερθεί επίσης για την πριστιναμυκίνη, αλλά η επιρροή της συμμόρφωσης σε αυτές τις περιπτώσεις δεν είναι πλήρως μελετημένη .
Συνιστώμενη θεραπεία για μή επιπλεγμένη λοίμωξη από Mycoplasma genitalium επί απουσίας στελέχους ανθεκτικού στις μακρολίδες
- Azithromycin 500mg την πρώτη μέρα και μετά 250mg στις ημέρες 2 με 5
- Azithromycin 500mg την πρώτη μέρα και μετά 500mg χ 2 την επόμενη ημέρα
Συνιστώμενη θεραπεία για μή επιπλεγμένη λοίμωξη από Mycoplasma genitalium επί στελέχους ανθεκτικού στις μακρολίδες
- Moxifloxacin 400 mg χ1 για 7 - 10 ημέρες . Η βέλτιστη διάρκεια θεραπείας δεν έχει καθοριστεί αλλά πολύ λίγες μελέτες έχουν αναφέρει μεγαλύτερο θεραπευτικό ρυθμό αν η θεραπεία επεκταθεί περισσότερο χρονικά [57].
Συνιστώμενη θεραπεία δεύτερης γραμμής για μή επιπλεγμένη , αλλά επίμονη , λοίμωξη από Mycoplasma genitalium
- Moxifloxacin 400 mg χ1 για 7 - 10 ημέρες
Συνιστώμενη θεραπεία τρίτης γραμμής για μή επιπλεγμένη , αλλά επίμονη , λοίμωξη από Mycoplasma genitalium , μετά από αποτυχία με azithromycin και moxifloxacin
- Μπορεί να γίνει δοκιμή με Doxycycline 100mg δύο φορές την ημέρα για 14 ημέρες . Αυτό το σχήμα θα εξαλείψει το Mycoplasma genitalium από το 30% των ασθενών , αλλά οι ασθενείς πρέπει να ενημερωθούν για την αναγκαιότητα επανελέγχου , την πτωχή επιτυχία της εκρίζωσης του μικροβίου , και να αποδεχθούν τις οδηγίες για χρήση προφυλακτικών και ενημέρωση συντρόφου .
- Pristinamycin 1g τέσσερις φορές την ημέρα για 10 μέρες με κατά γράμμα εφαρμογή της δοσολογίας .
- Moxifloxacin 400 mg χ1 για 14 ημέρες [60]
1. Taylor-Robinson D, Gilroy CB, Jensen JS. The biology of Mycoplasma genitalium. Venereology 2000;13:119-27.
2. Tully JG, Taylor-Robinson D, Cole RM, Rose DL. A newly discovered mycoplasma in the human urogenital tract.
Lancet 1981;I:1288-91.
3. Taylor-Robinson D, Jensen JS. Mycoplasma genitalium: from Chrysalis to Multicolored Butterfly. Clin Microbiol
Rev 2011;24(3):498-514.
4. Andersen B, Sokolowski I, Østergaard L, et al. Mycoplasma genitalium: prevalence and behavioural risk factors
in the general population. Sex Transm Infect 2007;83(3):237-41.
5. Oakeshott P, Aghaizu A, Hay P, et al. Is Mycoplasma genitalium in women the "New Chlamydia?" A
community-based prospective cohort study. Clin Infect Dis 2010;51(10):1160-6.
6. Manhart LE, Holmes KK, Hughes JP, Houston LS, Totten PA. Mycoplasma genitalium among young adults in the
United States: an emerging sexually transmitted infection. Am J Public Health 2007;97(6):1118-25.
7. Sonnenberg P, Ison CA, Clifton S, et al. Epidemiology of Mycoplasma genitalium in British men and women
aged 16-44 years: evidence from the third National Survey of Sexual Attitudes and Lifestyles (Natsal-3). Int J
Epidemiol 2015;44(6):1982-94.
8. Cohen CR, Manhart LE, Bukusi EA, et al. Association between Mycoplasma genitalium and acute endometritis.
Lancet 2002;359(9308):765-6.
9. Manhart LE, Critchlow CW, Holmes KK, et al. Mucopurulent cervicitis and Mycoplasma genitalium. J Infect Dis
2003;187(4):650-7.
10. Cohen CR, Mugo NR, Astete SG, et al. Detection of Mycoplasma genitalium in women with laparoscopically
diagnosed acute salpingitis. Sex Transm Infect 2005;81(6):463-6.
11. Anagrius C, Loré B, Jensen JS. Mycoplasma genitalium: prevalence, clinical significance, and transmission. Sex
Transm Infect 2005;81(6):458-62.
12. Falk L, Fredlund H, Jensen JS. Signs and symptoms of urethritis and cervicitis among women with or without
Mycoplasma genitalium or Chlamydia trachomatis infection. Sex Transm Infect 2005;81(1):73-8.
13. Lis R, Rowhani-Rahbar A, Manhart LE. Mycoplasma genitalium infection and female reproductive tract disease:
A meta-analysis. Clin Infect Dis 2015 .
14. Oakeshott P, Hay P, Taylor-Robinson D, et al. Prevalence of Mycoplasma genitalium in early pregnancy and
relationship between its presence and pregnancy outcome. BJOG 2004;111(12):1464-7.
15. Peuchant O, Le RC, Desveaux C, et al. Screening for Chlamydia trachomatis, Neisseria gonorrhoeae, and
Mycoplasma genitalium should it be integrated into routine pregnancy care in French young pregnant
women? Diagn Microbiol Infect Dis 2015;82(1):14-9.
16. Wikström A, Jensen JS. Mycoplasma genitalium: a common cause of persistent urethritis among men treated
with doxycycline. Sex Transm Infect 2006;82(4):276-9.
17. Jensen JS, Bradshaw C. Management of Mycoplasma genitalium infections - can we hit a moving target? BMC
Infect Dis 2015;15(1):343.12
18. Vandepitte J, Weiss HA, Bukenya J, et al. Association between Mycoplasma genitalium infection and HIV
acquisition among female sex workers in Uganda: evidence from a nested case-control study. Sex Transm
Infect 2014.
19. Mavedzenge SN, Van der Pol B, Weiss HA, et al. The association between Mycoplasma genitalium and HIV-1
acquisition among women in Zimbabwe and Uganda. AIDS 2012.
20. Manhart LE. Another STI associated with HIV-1 acquisition: now what? AIDS 2012;26(5):635-7.
21. Soni S, Alexander S, Verlander N, et al. The prevalence of urethral and rectal Mycoplasma genitalium and its
associations in men who have sex with men attending a genitourinary medicine clinic. Sex Transm Infect
2010;86(1):21-4.
22. Lillis RA, Nsuami MJ, Myers L, Martin DH. Utility of urine, vaginal, cervical, and rectal specimens for detection
of Mycoplasma genitalium in women. J Clin Microbiol 2011;49(5):1990-2.
23. Edlund M, Blaxhult A, Bratt G. The spread of Mycoplasma genitalium among men who have sex with men. Int J
STD AIDS 2012;23(6):455-6.
24. Bradshaw CS, Fairley CK, Lister NA, et al. Mycoplasma genitalium in men who have sex with men at male-only
saunas. Sex Transm Infect 2009.
25. Deguchi T, Yasuda M, Yokoi S, et al. Failure to detect Mycoplasma genitalium in the pharynges of female sex
workers in Japan. J Infect Chemother 2009;15(6):410-3.
26. Luki N, Lebel P, Boucher M, et al. Comparison of polymerase chain reaction assay with culture for detection of
genital mycoplasmas in perinatal infections. Eur J Clin Microbiol Infect Dis 1998;17(4):255-63.
27. Walker J, Fairley CK, Bradshaw CS, et al. The difference in determinants of Chlamydia trachomatis and
Mycoplasma genitalium in a sample of young Australian women. BMC Infect Dis 2011;11:35.
28. Jensen JS, Björnelius E, Dohn B, Lidbrink P. Comparison of first void urine and urogenital swab specimens for
detection of Mycoplasma genitalium and Chlamydia trachomatis by polymerase chain reaction in patients
attending a sexually transmitted disease clinic. Sex Transm Dis 2004;31(8):499-507.
29. Salado-Rasmussen K, Jensen JS. Mycoplasma genitalium testing pattern and macrolide resistance: A Danish
nationwide retrospective survey. Clin Infect Dis 2014;59(1):24-30.
30. Bjartling C, Osser S, Persson K. Mycoplasma genitalium in cervicitis and pelvic inflammatory disease among
women at a gynecologic outpatient service. Am J Obstet Gynecol 2012;206(6):476-8.
31. Taylor-Robinson D, Gilroy CB, Horowitz S, Horowitz J. Mycoplasma genitalium in the joints of two patients with
arthritis. Eur J Clin Microbiol Infect Dis 1994;13(12):1066-9.
32. Falk L, Fredlund H, Jensen JS. Symptomatic urethritis is more prevalent in men infected with Mycoplasma
genitalium than with Chlamydia trachomatis. Sex Transm Infect 2004;80(4):289-93.
33. Horner PJ, Taylor-Robinson D. Association of Mycoplasma genitalium with balanoposthitis in men with nongonococcal
urethritis. Sex Transm Infect 2010.
34. Björnelius E, Jensen JS, Lidbrink P. Conjunctivitis Associated with Mycoplasma genitalium Infection. Clin Infect
Dis 2004;39(7):e67-e69.
35. Jensen JS, Bradshaw CS, Tabrizi SN, Fairley CK, Hamasuna R. Azithromycin treatment failure in Mycoplasma
genitalium-positive patients with nongonococcal urethritis is associated with induced macrolide resistance.
Clin Infect Dis 2008;47(12):1546-53.
13
36. Twin J, Jensen JS, Bradshaw CS, et al. Transmission and selection of macrolide resistant Mycoplasma
genitalium infections detected by rapid high resolution melt analysis. PLoS ONE 2012;7(4):e35593.
37. Jensen JS. Protocol for the detection of Mycoplasma genitalium by PCR from clinical specimens and
subsequent detection of macrolide resistance-mediating mutations in region V of the 23S rRNA gene. In:
MacKenzie CR, Henrich B, editors. Diagnosis of Sexually Transmitted Diseases; Methods and Protocols. 903 ed.
New York: Humana Press, Springer; 2012. p. 129-39.
38. Touati A, Peuchant O, Jensen JS, Bebear C, Pereyre S. Direct detection of macrolide resistance in Mycoplasma
genitalium isolates from clinical specimens from France by use of real-time PCR and melting curve analysis. J
Clin Microbiol 2014;52(5):1549-55.
39. Wold C, Sorthe J, Hartgill U, et al. Identification of macrolide-resistant Mycoplasma genitalium using real-time
PCR. J Eur Acad Dermatol Venereol 2015.
40. Pond MJ, Nori AV, Witney AA, et al. High prevalence of antibiotic-resistant Mycoplasma genitalium in
nongonococcal urethritis: the need for routine testing and the inadequacy of current treatment options. Clin
Infect Dis 2014;58(5):631-7.
41. Shimada Y, Deguchi T, Nakane K, et al. Emergence of clinical strains of Mycoplasma genitalium harbouring
alterations in ParC associated with fluoroquinolone resistance. Int J Antimicrob Agents 2010;36(3):255-8.
42. Couldwell DL, Tagg KA, Jeoffreys NJ, Gilbert GL. Failure of moxifloxacin treatment in Mycoplasma genitalium
infections due to macrolide and fluoroquinolone resistance. Int J STD AIDS 2013;24(10):822-8.
43. Kikuchi M, Ito S, Yasuda M, et al. Remarkable increase in fluoroquinolone-resistant Mycoplasma genitalium in
Japan. J Antimicrob Chemother 2014.
44. Hardick J, Giles J, Hardick A, et al. Performance of the Gen-Probe transcription-mediated amplification
research assay compared to that of a multitarget real-time PCR for Mycoplasma genitalium detection. J Clin
Microbiol 2006;44(4):1236-40.
45. Wroblewski JK, Manhart LE, Dickey KA, Hudspeth MK, Totten PA. Comparison of transcription-mediated
amplification and PCR assay results for various genital specimen types for detection of Mycoplasma
genitalium. J Clin Microbiol 2006;44(9):3306-12.
46. Carlsen KH, Jensen JS. Mycoplasma genitalium PCR: does freezing of specimens affect sensitivity? J Clin
Microbiol 2010;48(10):3624-7.
47. Reinton N, Moi H, Olsen AO, et al. Anatomic distribution of Neisseria gonorrhoeae, Chlamydia trachomatis and
Mycoplasma genitalium infections in men who have sex with men. Sex Health 2013;10(3):199-203.
48. Björnelius E, Anagrius C, Bojs G, et al. Antibiotic treatment of symptomatic Mycoplasma genitalium infection in
Scandinavia: a controlled clinical trial. Sex Transm Infect 2008;84(1):72-6.
49. Mena LA, Mroczkowski TF, Nsuami M, Martin DH. A randomized comparison of azithromycin and doxycycline
for the treatment of Mycoplasma genitalium-positive urethritis in men. Clin Infect Dis 2009;48(12):1649-54.
50. Schwebke JR, Rompalo A, Taylor S, et al. Re-evaluating the treatment of nongonococcal urethritis: Emphasizing
emerging pathogens − Α Randomized Clinical Trial. Clin Infect Dis 2011;52(2):163-70.
51. Manhart LE, Gillespie CW, Lowens MS, et al. Standard treatment regimens for nongonococcal urethritis have
similar but declining cure rates: a randomized controlled trial. Clin Infect Dis 2013;56(7):934-42.
52. Nijhuis RH, Severs TT, Van der Vegt DS, Van Zwet AA, Kusters JG. High levels of macrolide resistance-associated
mutations in Mycoplasma genitalium warrant antibiotic susceptibility-guided treatment. J Antimicrob
Chemother 2015.
14
53. Bradshaw CS, Jensen JS, Tabrizi SN, et al. Azithromycin failure in Mycoplasma genitalium urethritis. Emerg
Infect Dis 2006;12(7):1149-52.
54. Jernberg E, Moghaddam A, Moi H. Azithromycin and moxifloxacin for microbiological cure of Mycoplasma
genitalium infection: an open study. Int J STD AIDS 2008;19(10):676-9.
55. Bradshaw CS, Chen MY, Fairley CK. Persistence of Mycoplasma genitalium following azithromycin therapy.
PLoS ONE 2008;3(11):e3618.
56. Anagrius C, Lore B, Jensen JS. Treatment of Mycoplasma genitalium. Observations from a Swedish STD Clinic.
PLoS ONE 2013;8(4):e61481.
57. Terada M, Izumi K, Ohki E, Yamagishi Y, Mikamo H. Antimicrobial efficacies of several antibiotics against
uterine cervicitis caused by Mycoplasma genitalium. J Infect Chemother 2012;18(3):313-7.
58. Gundevia Z, Foster R, Jamil MS, McNulty A. Positivity at test of cure following first-line treatment for genital
Mycoplasma genitalium: follow-up of a clinical cohort. Sex Transm Infect 2015;91(1):11-3.
59. Bissessor M, Tabrizi SN, Twin J, et al. Macrolide resistance and azithromycin failure in a Mycoplasma
genitalium-infected cohort and response of azithromycin failures to alternative antibiotic regimens. Clin Infect
Dis 2015;60(8):1228-36.
60. Judlin P, Liao Q, Liu Z, et al. Efficacy and safety of moxifloxacin in uncomplicated pelvic inflammatory disease:
the MONALISA study. BJOG 2010;117(12):1475-84.
61. Workowski KA, Bolan GA. Sexually transmitted diseases treatment guidelines, 2015. MMWR Recomm Rep
2015;64(RR-03):1-137.
62. Horner P, Blee K, O'Mahony C, et al. 2015 UK National Guideline on the management of non-gonococcal
urethritis. Int J STD AIDS 2015.
63. Falk L, Enger M, Jensen JS. Time to eradication of Mycoplasma genitalium after antibiotic treatment in men
and women. J Antimicrob Chemother 2015;70(11):3134-40.
Λοιμώξεις από Ουρεόπλασμα
Γρήγορα Δεδομένα Για Το Ουρεόπλασμα
Σχολιασμοί Για Το Ουρεόπλασμα , για τον / την μή-ιατρό
Νοσήματα Ενηλίκων (ανδρών/γυναικών) που σχετίζονται με Ουρεόπλασμα
Ουρεόπλασμα και αυτόματες αποβολές
Ουρεόπλασμα και Ασθένειες στο νεογέννητο
Ουρεόπλασμα και Ασθένειες στο νεογέννητο : Σχολιασμοί , για τον / την μή-ιατρό
Νοσήματα που προκαλεί το Ουρεόπλασμα Στα Νεογνά

Γρήγορα Δεδομένα Για Το Ουρεόπλασμα
Το Ureaplasma urealyticum αποικίζει τους βλεννογόνους του ουρογεννητικού και του ανωτέρου αναπνευστικού συστήματος και ανευρίσκεται στο γυναικείο κόλπο στο 40-80% σεξουαλικά δραστήριων, ασυμπτωματικών γυναικών. Μεταδίδεται στους ενήλικες μέσω της σεξουαλικής επαφής και από μητέρες σε έμβρυα είτε με την ανιούσα οδό από τον κόλπο της μητέρας, είτε αιματογενώς μέσω του πλακούντα, ενώ το νεογνό μπορεί να αποικισθεί και κατά τον τοκετό (η συχνότητα αποικισμού στα πρόωρα νεογνά κυμαίνεται από 18-55%) Τα μεγαλύτερα παιδιά και οι σεξουαλικά αδρανείς ενήλικες αποικίζονται σε ποσοστό 10% .
Έχει συσχετισθεί με ποικίλες παθολογικές καταστάσεις όπως ουρηθρίτιδα, ιστολογική χοριοαμνιονίτιδα, αυτόματες αποβολές, χρόνια αναπνευστική νόσος κ.α. Υπάρχουν όμως και περιπτώσεις κατά τις οποίες το ουρεόπλασμα δεν προκαλεί βλάβες, συμβιώνοντας ομαλά με τον οργανισμό. Όταν υπάρχουν συμπτώματα, μετά την αρχική μόλυνση αναπτύσσονται τσούξιμο, κνησμός, πόνος, δυσουρία, δυσφορία στην ουρήθρα, εκκρίσεις ουρήθρας, που μπορεί να λεκιάζουν τα εσώρουχα. Τα συμπτώματα οφείλονται σε ανάπτυξη φλεγμονής (κολπίτιδα, ουρηθρίτιδα, τραχηλίτιδα, σαλπιγγίτιδα). Περιστασιακά, η έναρξη είναι πιο οξεία και σοβαρή, με σοβαρή δυσουρία, άφθονες πυώδεις εκκρίσεις, άνοδο της θερμοκρασίας του σώματος.
Η συμπωματική νόσος μετά τη μόλυνση είναι συχνότερη σε άντρες . Στις γυναίκες , περισσότερο συχνή είναι η ασυμπτωματική νόσος ή , οι υφέσεις και εξάρσεις ουρηθρίτιδας .
Το ουρεόπλασμα , μπορεί να απομονωθεί από ποικιλία κλινικών δειγμάτων όπως κολπικό επίχρισμα, ούρα, σπέρμα, ουρηθρικό επίχρισμα, προστατικό έκκριμα, αίμα, πτύελα κ.α. Το ιατρείο ακολουθεί πιστά τις διεθνείς διαδικασίες συλλογής και επεξεργασίας του δείγματος καθότι δεν πρόκειται για τη συνηθισμένη διαδικασία που ακολουθείται στη συλλογή των κοινών μικροβίων . Για τη συλλογή του δείγματος χρησιμοποιούνται πλαστικοί στυλεοί από υλικό Dacron (αποφεύγουμε τους ξύλινους γιατί το ξύλο είναι τοξικό για το μικρόβιο) . Η εξέταση μπορεί να γίνει σε κολπικό-τραχηλικό υγρό, οφθαλμικό υγρό, αίμα, σπέρμα, ούρα, ιστό περιόδου , και αμνιακό υγρό .
Στο ιατρείο , υπάρχει και η δυνατότητα με χαμηλό επιπρόσθετο κόστος να εφαρμοστεί η μέθοδος της ποσοτικής PCR DNA ανίχνευσης , και έτσι να ανιχνευθεί με μεγάλη ευαισθησία (> 95%) η ύπαρξη του βακτηρίου Ureaplasma urealyticum στο δείγμα .
Πρέπει να αναφέρουμε ότι είναι ένα μικρόβιο χωρίς κυτταρικό τοίχωμα και επομένως ανθεκτικό σε πολλά αντιβιoτικά που έχουν ως στόχο το κυτταρικό τοίχωμα όπως οι πενικιλλίνες και οι κεφαλοσπορίνες. Ανάλογα με την κλινική εικόνα και την ευαισθησία του μικροβίου στα αντιβιοτικά ακολουθούνται διαφορετικά φαρμακευτικά σχήματα .
Ανεξαρτήτως συμπτωμάτων μετά την αρχική προσβολή, μπορεί να εμφανιστούν σε ευαίσθητα άτομα μια ποικιλία επιπλοκών όπως: • Στειρότητα, υπογονιμότητα • Προσβολή αρθρώσεων που μπορεί να είναι αντιδραστική ή να οφείλεται σε άμεση προσβολή της άρθρωσης από το ουρεόπλασμα • Υποτροπιάζουσες φλεγμονές γεννητικών οργάνων με αυξημένες εκκρίσεις γεννητικών οργάνων, τσούξιμο, κνησμό • Προσβολή καρδιακής βαλβίδας • Γενικευμένη ανοσολογική αντίδραση με επιπεφυκίτιδα, αρθρίτιδα, ουρηθρίτιδα-τραχηλίτιδα, εκτεταμένες βλεννογονοδερματικές βλάβες (σύνδρομο Reiter). Οι επικίνδυνες επιπλοκές σε άτομα που πάσχουν από σοβαρά υποκείμενα νοσήματα του ανοσοποιητικού (π.χ. λευχαιμία), είναι συχνότερες και σοβαρότερες. Τα πρόωρα βρέφη που μολύνονται κατά την γέννηση μπορεί να εκδηλώσουν σοβαρή πνευμονοπάθεια. Περισσότερα από 20% των νεογέννητων και κυρίως μη τελειόμηνα νεογνά μπορεί να αποικισθούν από Ureaplasma.Ο αποικισμός υποχωρεί συνήθως στους 3 μήνες.
Το Ureaplasma ανακαλύφθηκε για πρώτη φορά το 1954 από τους Shepard M et al., Ως παθογόνο που προκαλεί μη γονοκοκκική ουρηθρίτιδα στους άνδρες. Εφόσον οι μικροοργανισμοί παρήγαγαν μικρές αποικίες (διαμέτρου 7-15 μm), αρχικά ονομάζονταν στελέχη T (μικροσκοπικά-tiny), Τ-στέλεχος Mycoplasmas ή T-Mycoplasmas. Θεωρήθηκαν μοναδικοί μεταξύ των μυκοπλασμάτων ανθρώπινης προέλευσης κατά το ότι μεταβολίζουν την ουρία και όχι την αργινίνη ή τη γλυκόζη. Προτάθηκε λοιπόν να υπάρχει ένα νέο γένος και ονομασία ειδών για αυτούς τους μοναδικούς οργανισμούς με τη σειρά Mycoplasmatales. Ονομάστηκαν Ureaplasma urealyticum από τους Shepard M et al., Το 1974.
Τα ουρεαπλάσματα έχουν εξελιχθεί από θετικά κατά Gram βακτήρια με εκφυλιστική εξέλιξη για να χάσουν το πεπτιδογλυκανικό κυτταρικό τοίχωμά τους. Είναι σφαιρικά ή κοκκοβακτηριδιακά βακτήρια με διάμετρο μεταξύ 0,2-0,3 μm. Η έλλειψη κυτταρικού τοιχώματος καθιστά αυτούς τους οργανισμούς μη ευαίσθητους σε β-λακτάμες. Αυτό επίσης τους αποτρέπει από τη χρώση με Gram και είναι υπεύθυνη για την πλειομορφική μορφή τους. Δεδομένου ότι έχουν περιορισμένες βιοσυνθετικές δυνατότητες λόγω του μικρού γονιδιώματός τους, απαιτούν εμπλουτισμένο μέσο ανάπτυξης με συμπλήρωση ορού για την ανάπτυξή τους in vitro. Το Ureaplasma έχει χρόνο παραγωγής περίπου μίας ώρας. Το ουρεόπλασμα βρίσκεται στην ουρογεννητική οδό και στην αναπνευστική οδό και διεισδύει στο βλεννογόνο μόνο κατά τη διάρκεια της ανοσοκαταστολής . Στους ανθρώπους, το Ureaplasma μεταδίδεται μέσω σεξουαλικής επαφής. Μπορεί επίσης να μεταδοθεί από τη μητέρα στο παιδί μέσω μολυσμένων σωματικών υγρών τη στιγμή της γέννησης. Το Ureaplasma έχει 14 γνωστούς οροτύπους και χωρίζεται σε δύο ομάδες - Ureaplasma parvum, (UPA, biovar 1, parvo) και Ureaplasma urealyticum, (UUR, biovar 2, T960). Το Biovar 1 περιλαμβάνει τους ορότυπους 1, 3, 6 και 14 και οι υπόλοιποι 10 ορότυποι ανήκουν στο Biovar 2. Ο διαχωρισμός τους σε βιοσώματα βασίζεται σε φυλογενετικά στοιχεία μέσω μελετών υβριδισμού DΝΑ. Τα biovars επίσης διαφέρουν ως προς την ευαισθησία τους σε άλατα μαγγανίου, πολυμορφισμούς μήκους θραυσμάτων περιορισμού και μοτίβα ολικού κυττάρου σε ηλεκτροφόρηση πηκτής πολυακρυλαμιδίου (PAGE). Μελέτες του Ureaplasma που δημοσιεύθηκαν πριν από τη διαίρεσή τους στα δύο biovars αναφέρονται στον οργανισμό ως Ureaplasma sp. ή Ureaplasma urealyticum. U diversum, U gallorale, U felinum, U cati και U canigenitalium είναι Ureaplasma απομονωμένα από βοοειδή, πτηνά, αιλουροειδή και κυνόδοντα, αντίστοιχα. [9]
Το ουρεόπλασμα θεωρείται μέρος της φυσιολογικής χλωρίδας των γεννητικών οργάνων με ποσοστό αποικισμού 40-80%. Παρ 'όλα αυτά, ο οργανισμός έχει εμπλακεί σε διάφορες καταστάσεις όπως η μη γονοκοκκική ουρηθρίτιδα (NGU), προστατίτιδα, πέτρες ούρων, γυναικολογικές παθήσεις, στειρότητα και χρόνια πνευμονική νόσο στα νεογνά. Θεωρούνται ευκαιριακά παθογόνα επειδή μπορούν εύκολα να απομονωθούν από την κατώτερη ουρογεννητική οδό υγιών ανθρώπων καθώς και από άτομα με νόσο. Αρκετές μελέτες δείχνουν ότι το ουρεόπλασμα είναι μια αιτία μη γονοκοκκικής, μη χλαμυδιακής ουρηθρίτιδας στους άνδρες, αν και η παθογένεια της είναι ακόμη ασαφής. Ο πειραματικός εμβολιασμός του Ureaplasma σε εθελοντές ανθρώπους οδήγησε σε ουρηθρικά συμπτώματα, αποβολή οργανισμών και κυττάρων πύου και σταδιακή βελτίωση και εξάλειψη της μόλυνσης με μινοκυκλίνη για 6 ημέρες. Ωστόσο, είναι επίσης συχνό εύρημα σε υγιείς άνδρες. Ως εκ τούτου, κατατάσσεται πίσω από το Chlamydia trachomatis και το Mycoplasma genitalium ως αιτία της μή γονοκοκκικής ουρηθρίτιδας . Μελέτες , Έχουν δείξει επικράτηση από 11% εώς και 16,1% μόλυνσης με Ureaplasma σε ασθενείς με μη γονοκοκκική ουρηθρίτιδα. Το Ureaplasma έχει απομονωθεί από τις σάλπιγγες σε ασθενείς με πυελική φλεγμονώδη νόσο (PID), αλλά η εμφάνισή του σε αυτό το σημείο είναι σπάνια και συνήθως σχετίζεται με άλλα γνωστά παθογόνα. Αν και το Ureaplasma έχει απομονωθεί από μεγάλο ποσοστό (62-97%) των ασθενών με Βακτηριακή κόλπωση (Vaginosis) (BV), ο ρόλος του ως παθογόνου παραμένει ασαφής. Τα ποσοστά κολπικού αποικισμού από το Ureaplasma κυμαίνονται από 8,5-77,5% . Είναι δηλαδή συχνότατο . Οι τιμές του κολπικού αποικισμού σχετίζονται με τη σεξουαλική δραστηριότητα με μεγαλύτερη πιθανότητα σε άτομα με πολλαπλούς συντρόφους. Σε μια μελέτη από τους Dhawan Β και συνεργάτες, το Ureaplasma ανιχνεύθηκε σε 25,8% ασθενείς με λοιμώξεις των γεννητικών οργάνων και 20,8% σε γυναίκες με υπογονιμότητα .
Waites KB, Katz B, Schelonka RL. Mycoplasmas and ureaplasmas as neonatal pathogens. Clin Microbiol Rev 2005;18:757-89.
Shepard MC, Lunceford CD. Occurrence of urease in T strains of Mycoplasma. J Bacteriol 1967;93:1513-20.
[PUBMED]
Shepard MC, Lunceford CD, Ford DK, Purcell RH, Taylor-Robinson D, et al. Ureaplasma urealyticum gen. nov., sp. nov.:
Proposed nomenclature for the human T (T-strain) mycoplasmas. Int J Syst Bacteriol 1974;24:160-71.
Σχολιασμοί Για Το Ουρεόπλασμα , για τον / την μή-ιατρό
Το ουρεόπλασμα είναι αρκετά συχνό . Τα ποσοστά που αναφέρονται σημαίνουν ότι περίπου σε μισές γυναίκες θα ανευρεθεί ουρεόπλασμα σε κάποια φάση της ζωής τους . Το γεγονός αυτό δεν πρέπει να πανικοβάλλει τις νεαρές γυναίκες , και ούτε να αποδίδεται σε υπερβολικά ενεργές σεξουαλικές πρακτικές . Οι επιπλοκές που αναφέρονται ισχύουν , αλλά και αυτές δεν είναι τόσο συχνές . Γενικά , το ουρεόπλασμα θεωρείται αίτιο ουρηθρίτιδας και ενδεχομένως χρονίων ουροκυστικών φλεγμονών , ενώ η κολποτραχηλίτιδα που προκαλεί δεν έχει χαρακτηριστική οσμή και όψη , δεν μπορούμε δηλαδή να βγάλουμε διάγνωση μόνο με την γυναικολογική εξέταση . Τις περισσότερες φορές ανευρίσκεται σε ασυμπτωματικές γυναίκες , ή στην καλλιέργεια μετά από τη λήψη θεραπείας για κάποιο άλλο μικρόβιο . Σαφέστατα και έχει αξία η αντιμετώπιση και η εκρίζωσή του , όχι μόνο διότι έχει αποδειχθεί ότι μπορεί να υποτροπιάσει και να προκαλέσει ουρηθρίτιδα , αλλά και γιατί εξασθενεί το κατώτερο γεννητικό σύστημα , καθιστώντας το περισσότερο ευπαθές και σε άλλες λοιμώξεις . Μείζων σημασία αποδίδεται στις μαιευτικές και παιδιατρικές επιπλοκές που μπορεί να προκαλέσει , είτε μόνο του , είτε σε συνεργεία με άλλα μικρόβια . Ο ρόλος του στις καθέξιν αποβολές , στον πολύ πρόωρο τοκετό , στην χοριοαμνιονίτιδα , στην αποβολή στο δεύτερο τρίμηνο , και στην βρογχοπνευμονική δυσπλασία του πρόωρου νεογνού είναι εγκατεστημένος . Ως εκ τούτων , ο έλεγχος με καλλιέργεια , (συμβατική αλλά και DNA κατά προτίμηση) και η θεραπεία εκρίζωσής του συνιστάται από περισσότερο του 50% των ιατρών . Υπάρχει βέβαια και η αντίληψη ότι επειδή είναι αρκετά συχνό , μπορούμε να το αγνοήσουμε εάν δεν υπάρχουν συμπτώματα . Η δική μου θέση μετά από εκτενή βιβλιογραφική ανασκόπηση και πολυετή εμπειρία είναι ότι καλύτερα να αντιμετωπίζεται , παρά να αγνοείται .
Νοσήματα Ενηλίκων (ανδρών/γυναικών) που σχετίζονται με Ουρεόπλασμα
| Ενήλικες | Ureaplasma |
| Ανδρική Ουρηθρίτιδα | + |
| Χρόνια Προστατίτιδα | +/- |
| Επιδιδυμίτιδα | +/- |
| Ουρολιθίαση | + |
| Πυελονεφρίτιδα | +/- |
| Χρόνια Τραχηλίτιδα | - |
| Φλεγμονώδης Νόσος Της Πυέλου | - |
| Υπογονιμότητα | +/- |
| Χοριοαμνιονίτιδα | + |
| Αποβολή | +/- |
| Αρθρίτιδα | + |
Ερμηνεία :
NAI , σημαίνει ότι έχει αποδειχθεί ότι το ουρεόπλασμα προκαλεί την συγκεκριμένη νόσο .
ΟΧΙ , σημαίνει ότι δεν εχει αποδειχθεί ότι το ουρεόπλασμα προκαλεί την συγκεκριμένη νόσο .
+/- , σημαίνει ότι υπάρχουν βάσιμες ενδείξεις ότι το ουρεόπλασμα συνδέεται με κάποιο τρόπο με την συγκεκριμένη νόσο , αλλά δεν έχει αποδειχθεί ότι είναι ο αιτιολογικός παράγοντας
Είναι ενδιαφέρον ότι αρκετές μελέτες δεν ενοχοποιούν το ουρεόπλασμα , ώς αίτιο χρόνιας τραχηλίτιδας . Τόσο η κλινική-νοσοκομειακή πράξις , όσο και η χειρουργική-γυναικολογική πρακτική , αλλά και τόσο η επί του ιατρείου εμπειρία , ΔΕΝ ΕΝΟΧΟΠΟΙΟΥΝ το ουρεόπλασμα ώς αίτιο χρόνιας τραχηλίτιδας και επ'ουδενί όχι κολπίτιδας .
Στην άχαρη κατάσταση μιάς αποβολής , είναι λίγες οι περιπτώσεις που αποστέλλεται καλλιέργεια προϊόντων αποβολής . Παρά ταύτα , σε λιγότερο από 5% των καλλιεργειών που αποστέλλονται από προϊόντα αποβολής πρώτου τριμήνου , βγαίνει ουρεόπλασμα . Το πιό συχνό εύρημα είναι να είναι η καλλιέργεια στείρα , ή να δείχνει προσμίξεις επιδερμικών μικροβίων , όχι όμως ουρεόπλασμα .
Επιστροφή : Λοιμώξεις από Ουρεόπλασμα
Ουρεόπλασμα και αυτόματες αποβολές
Ο ρόλος των λοιμώξεων στις αυτόματες αποβολές , πρώτου και δεύτερου τριμήνου είναι μεν εγκατεστημένος , αλλά δεν αποτελεί πανάκεια . Τις περισσότερες φορές , δεν μπορούμε να εντοπίσουμε ενεργό συμπτωματική λοίμωξη , ιδιαίτερα στις αποβολές πρώτου τριμήνου , και ακόμα περισσότερο στις παλίνδρομες κυήσεις . Η πολύ πρώϊμη απώλεια εγκυμοσύνης (πρίν ακουστεί παλμός) οφείλεται συνήθως σε βαρύτατες χρωμοσωμικές ανωμαλίες , και αποτελεί έναν τρόπο φυσικής επιλογής , και ένα πεδίο εις το οποίο λίγα μπορεί να προσφέρει η επιστήμη , δεν μπορούμε να αλλάξουμε τα χρωμοσώματα ενός εμβρύου .
Στις αποβολές δευτέρου τριμήνου , [αποβολή θεωρείται ο τοκετός εμβρύου λιγότερο από 500γρ και μικρότερο από 27 εβδ] ο ρόλος των λοιμώξεων είναι μεγαλύτερος . Οι λοιμώξεις αυτές μπορεί να καταπολεμούνται από τον μητρικό οργανισμό , μέχρι εκείνου του σημείου στο οποίο το μητρικό περιβάλλον γίνεται αρκετά εχθρικό για το έμβρυο , λόγω λοίμωξης , και καταλήγει σε πρόωρο τοκετό [ τοκετός πρίν την 37η εβδ και μετά την 27η] .
Τόσο στις μέν όσο και στις δέ , υπάρχουν κατά καιρούς μελέτες που ενοχοποιούν ή που στοχοποιούν διάφορους μικροβιακούς παράγοντες . Η μεγαλύτερη αλήθεια όμως είναι ότι σε όλες τις μελέτες , οι μικροβιακοί παράγοντες είναι περισσότεροι του ενός . Το γεγονός αυτό αποδίδει μεγαλύτερη δυσκολία στον μητρικό οργανισμό για να καταπολεμήσει τη λοίμωξη .
Το κύριο ερώτημα είναι εάν το ουρεόπλασμα προκαλεί αυτόματες αποβολές . Υπάρχουν δύο τρόποι να απαντηθεί αυτό το ερώτημα .
Προοπτική μελέτη : Nα σχεδιαστεί μια μελέτη με γυναίκες οι οποίες είχαν ουρεόπλασμα στην αρχή της εγκυμοσύνης και να χωριστούν αυτές σε δύο ομάδες , οι μισές με θεραπεία και οι άλλες μισές χωρίς θεραπεία , και να δούμε τί θα γίνει . Οι δυσκολίες που θα αντιμετωπιστούν θα είναι πολλαπλές . Θα πρέπει δηλαδή οι δύο ομάδες να είναι παρόμοιες σε ηλικία , σε αριθμό προηγούμενων τοκετών , σε παρόμοιο ιστορικό , και φυσικά να είναι απόντες οι λοιποί μικροβιακοί παράγοντες . Οι συγκρίσεις δηλαδή θα είναι δύσκολες . Εννοείται ότι θα αποκλειστούν οι περιπτώσεις χρωμοσωμικών ανωμαλιών ώς άιτιο αποβολής .
Αναδρομική μελέτη : Μια μελέτη με γυναίκες που βίωσαν μια αυτόματη αποβολή , και που είχαν σε αρχική καλλιέργεια εγκυμοσύνης ουρεόπλασμα ή που η καλλιέργεια των προϊόντων αποβολής έβγαλε ουρεόπλασμα . Και στις δύο καλλιέργειες , θα πρέπει να υπάρχει μόνο ουρεόπλασμα και όχι άλλο μικρόβιο , έτσι ώστε να αποδοθεί η αποβολή μόνον στο μικρόβιο αυτό . Επίσης εννοείται ότι θα αποκλειστούν οι περιπτώσεις χρωμοσωμικών ανωμαλιών ώς άιτιο αποβολής .
Τέτοιες μελέτες με τόσο σκληρά κριτήρια , είναι σπάνιες . Οι λόγοι είναι πολλαπλοί , αλλά ο κυριότερος είναι ότι οι καλλιέργειες δεν βγάζουν μόνον ουρεόπλασμα , αλλά πολυμικροβιακές λοιμώξεις .
Παρακάτω παρατίθονται μερικές μελέτες , με τα συμπεράσματά τους .

Intrauterine infection and spontaneous midgestation abortion: is the spectrum of microorganisms similar to that in preterm labor?
McDonald HM, Chambers HM. Infect Dis Obstet Gynecol. 2000;8(5-6):220-7.
Συμπέρασμα : Η μελέτη ενοχοποιεί κυρίως τον Group-β αιμολυτικό στρεπτόκοκκο . Αναφέρει επίσης το ουρεόπλασμα ώς συχνό παράγοντα πολυμικροβιακών λοιμώξεων .

Routine screening for Chlamydia trachomatis and Neisseria gonorrhoeae in first trimester abortion.
Schlueter R1, Siu A2, Shelton J3, Lee MJ4. J Infect Public Health. 2018 Jul - Aug;11(4):584-585. doi: 10.1016/j.jiph.2017.10.012. Epub 2017 Nov 13.
Συμπέρασμα : Η μελέτη ενοχοποιεί κυρίως το Χλαμύδιο και τον γονόκοκκο .

The role of infection in miscarriage
Sevi Giakoumelou, Nick Wheelhouse, Kate Cuschieri,Gary Entrican, Sarah E.M. Howie, Andrew W. Horne .Human Reproduction Update, Vol.22, No.1 pp. 116–133, 2016
Συμπέρασμα : Η μελέτη απενοχοποιεί το Mycoplasma Genitalium , δεν αναφέρει ιδιαίτερα το ουρεόπλασμα , στοχοποιεί την χρόνια βακτηριακή κολπίτιδα και ενοχοποιεί την βρουκέλλωση , τον δάγγειο πυρετό , την κοινή γρίπη , και τον κυταρομεγαλοϊό . Καταλήγει επίσης σε μια παραδοχή σχετικής άγνοιας όσον αφορά στον απολύτως τεκμηριωμένο ρόλο των λοιμώξεων στην αποβολή .

Association between Ureaplasma urealyticum endocervical infection and spontaneous abortion.
Ahmadi A1, Khodabandehloo M2, Ramazanzadeh R2, Farhadifar F3, Nikkhoo B4, Soofizade N3, Rezaii M3. Iran J Microbiol. 2014 Dec;6(6):392-7.
Συμπέρασμα : Η μελέτη αναφέρει τη συχνή συνύπαρξη ουρεοπλάσματος σε αυτόματες αποβολές , αλλά μόνο ώς ένα από τα πολλά μικρόβια που συνυπάρχουν . Αναφέρει επίσης ότι ο άμεσος συσχετισμός ουρεοπλάσματος με αυτόματες αποβολές είναι αμφιλεγόμενος , και καταλήγει ότι χρειάζονται περισσότερες μελέτες για να αποδειχθεί αυτός ο συσχετισμός .

Epidemiology and pathogenesis of ureaplasma urealyticum in spontaneous abortion and early preterm labor.
Naessens A1, Foulon W, Cammu H, Goossens A, Lauwers S. Acta Obstet Gynecol Scand. 1987;66(6):513-6.
Συμπέρασμα : Η μελέτη συμπεραίνει ότι το ουρεόπλασμα είναι γενικά πάρα πολύ συχνό . Ως εκ τούτου , εμφανίζεται και σε αυτόματες αποβολές . Καταλήγει , ότι μπορεί να παίζει ένα ρόλο , αλλά δεν μπορεί να τον αποδείξει .
Θα μπορούσε κάποιος να συγκεντρώσει πολύ περισσότερα άρθρα και μελέτες , αλλά το γενικό συμπέρασμα είναι ότι από μόνο του το ουρεόπλασμα δεν μπορεί να θεωρηθεί ότι προκαλεί αποβολή . Μπορεί όμως να αποτελεί συμπαραμαρτούμενο μικροβιακό παράγοντα , ο οποίος σε ειδικές συνθήκες να προκαλεί δυσμενές περιγεννητικό αποτέλεσμα , και για το λόγο αυτό , καλό θα είναι να εντοπίζεται πρωϊμως και να αντιμετωπίζεται .
Ουρεόπλασμα και υπογονιμότητα
Η αποίκηση του κατώτερου γεννητικού συστήματος από το Ureaplasma έχει αξιολογηθεί ως αιτία υπογονιμότητας. Υπάρχουν αρκετές μελέτες που κατέδειξαν την παρουσία του Ureaplasma urealyticum σε περίπου 1 / 3 των υπογόνιμων γυναικών που συμμετείχαν στη μελέτη τους. Το ουρεόπλασμα έχει απομονωθεί από σάλπιγγες των ασθενών με PID. Επιπλέον, έχει αποδειχθεί ότι προσκολλάται στα κύτταρα σπέρματος προκαλώντας έτσι μειωμένη κινητικότητα σπέρματος. Αυτές οι μελέτες μπορεί να εξηγούν τη συσχέτιση του Ureaplasma με την υπογονιμότητα .
Gupta A, Gupta A, Gupta S, Mittal A, Chandra P, Gill AK. Correlation of mycoplasma with unexplained infertility. Arch Gynecol Obstet 2009;280:981-5.
Meseguer M, Ferrer MM, Caballero P. Changes in semen parameters by incubation with Urea plasma urealyticum strains.
In: Stanek G, Cassell GH, Tully JG, Whitcomb RF, editors. Recent advances in mycoplasmology. Stuttgart: Gustav Fischer Verlag; 1990. p. 745-9.
Ουρεόπλασμα και Ασθένειες στο νεογέννητο
Το ουρεόπλασμα προκαλεί περιστασιακά αναπνευστική νόσο στα νεογνά . Το ουρεόπλασμα εμφανίζεται να εμπλέκεται σε αναπνευστικά νοσήματα σε βρέφη με πολύ χαμηλό βάρος κατά τη γέννηση. Έτσι, τα βρέφη βάρους μικρότερο των 1.000 g στα οποία είχε απομονωθεί Ureaplasma από τις τραχειακές αναρροφήσεις έχουν διπλάσια πιθανότητα να παρουσιάσουν σοβαρές πνευμονικές επιπλοκές ή να αναπτύξουν χρόνια πνευμονική νόσο σε σχέση με τα μη μολυσμένα βρέφη με παρόμοιο βάρος κατά τη γέννηση ή σε σχέση με τα νεογνά που ζυγίζουν περισσότερο από 1,000 g. Η απομόνωση του Ureaplasma από ενδοτραχειακές εκκρίσεις νεογνών δείχνει ότι η μόλυνση του εμβρύου μπορεί να συμβεί στη μήτρα ή εναλλακτικά να αποκτηθεί με κατακόρυφη μετάδοση κατά τη γέννηση. Sethi S et al., Απομονωμένο Ureaplasma urealyticum από 14% τραχειακών αναρροφών που ελήφθησαν από βρέφη χαμηλού βάρους γέννησης με αναπνευστική δυσφορία. Υποτίθεται ότι η ενδομήτρια φλεγμονή και ο αποικισμός Ureaplasma προκαλούν πρόωρη ωρίμανση των πνευμόνων του πνεύμονα, προδιαθέτοντας το βρέφος στη μελλοντική πιθανότητα της βρογχοπνευμονικής δυσπλασίας (BPD) και της χρόνιας πνευμονικής νόσου (CLD). Ωστόσο, υπάρχουν αρκετές αναφορές οι οποίες αποδέχονται ή διαψεύδουν τη συσχέτιση του Ureaplasma στις αναπνευστικές εκκρίσεις των νεογνών με την ανάπτυξη της BPD. Ο Schelonka RL et al., Πραγματοποίησε μετα-ανάλυση δημοσιευμένων μελετών και διαπίστωσε ότι ο σχετικός κίνδυνος για BPD σε βρέφη θετικά σε Ureaplasma ήταν 1,6 (CI 1,1-2,3) για BPD στις 36 εβδομάδες ή 2,8 (CI 2,3-3,5 ) για την BPD στις 28 εβδομάδες σε σύγκριση με την αρνητική ομάδα του Ureaplasma. Η ετερογένεια στις μελέτες μπορεί να οφείλεται σε διαφορετικούς πληθυσμούς ασθενών, αποκλίνουσες πρακτικές διαχείρισης αναπνευστήρα, μη ομοιόμορφες τεχνικές καλλιέργειας ουρεόπλασματος , και μεροληψία δημοσίευσης. Η λοίμωξη με ουρεόπλασμα μπορεί επίσης να προκαλέσει αμφιβληστροειδοπάθεια του πρώορου νεογνού (ROP) με παρεμβολή σε φυσιολογική αγγείωση του αμφιβληστροειδούς. Ο Ozdemir R et al., Απέδειξε ότι ο αποικισμός Ureaplasma urealyticum συνδέεται με σοβαρή αμφιβληστροειδοπάθεια πρωορότητας - ROP και την ανάγκη για χειρουργική επέμβαση με λέιζερ.
Ουρεάπλασμα και Ασθένειες στο νεογέννητο : Σχολιασμοί , για τον / την μή-ιατρό
Η παραπάνω παράγραφος δεν σημαίνει επ'ουδενί ότι μια γυναίκα που κάποτε σε μία καλλιέργεια κολπικού είχε ουρεόπλασμα , θα γεννήσει πρόωρα . Ούτε σημαίνει ότι θα πάθει χοριοαμνιονίτιδα , ούτε ότι το νεογνό θα πάσχει . Και φυσικά δεν σημαίνει ότι σώνει και καλά θα πρέπει να κάνει καισαρική . Οι εκτιμήσεις στις κλινικές καταστάσεις είναι πολύ περισσότερο πολύπλοκες , και συνήθως πολύ περισσότερο καλοήθεις από ότι παρουσιάζονται στα άρθρα , και αυτό διότι υπάρχει η λεγόμενη "προκατάληψη" (publication bias , η ανάγκη να δημοσιεύσουμε κάτι για να προωθήσουμε την καριέρα μας ) . Θυμηθείτε ότι οι πληθυσμοί στους οποίους αναφέρονται οι μελέτες προέρχονται από κέντρα προωρότητας και ότι έχουν εξαχθεί αναδρομικά , δηλαδή πρώτα οι γυναίκες γέννησαν πρόωρα και μετά βγήκε στην καλλιέργεια ουρεόπλασμα . Από 100 γυναίκες με ουρεόπλασμα σε κάποια φάση της εγκυμοσύνης , πολύ λιγότερες από 10 % θα γεννήσουν πρόωρα , και αυτό θα είναι συνάρτηση πολύ περισσοτέρων παραγόντων . . .
Cassell GH, Waites KB, Crouse DT, Rudd PT, Canupp KC, Stagno S, et al.
Association of Ureaplasma urealyticum infection of the lower respiratory tract with
chronic lung disease and death in very-Iow-birth-weight infants. Lancet 1988;30:240-5.
Sethi S, Sharma M, Narang A, Aggrawal PB. Isolation pattern and clinical outcome of genital mycoplasma in neonates
from a tertiary care neonatal unit. J Trop Pediatr 1999;45:143-5.
Pandey A, Dhawan B, Gupta V, Chaudhry R, Deorari AK. Clinical significance of airways colonization
with Ureaplasma urealyticum in premature ( less than 34 wk) neonates. Indian J Med Res 2007;125:679-84.
[PUBMED] Medknow Journal
Schelonka RL, Katz B, Waites KB, Benjamin DK Jr. Critical appraisal of the role of Ureaplasma
in the development of bronchopulmonary dysplasia with meta-analytic techniques. Pediatr Infect Dis J 2005;24:1033-9.
Ozdemýr R, Sarý FN, Tunay ZO, Erdeve O, Canpolat FE, Oguz SS. The association between respiratory tract
Ureaplasma urealyticum colonization and severe retinopathy of prematurity in preterm infants less than 1250 g. Eye 2012;26:992-6.
Νοσήματα που προκαλεί το Ουρεόπλασμα Στα Νεογνά .
| Νεογνά | Ureaplasma |
| Προωρότητα | + |
| Χαμηλό Βάρος Γέννησης | + |
|
Ενδομήτρια Καθυστέρηση Της Ανάπτυξης |
+/- |
|
Νεογνική Πνευμονία |
+ |
|
Χρόνια Πνευμονική Νόσος |
+/- |
| Μηνιγγίτιδα | + |
| Αποστήματα | + |
Επιστροφή : Λοιμώξεις από Ουρεόπλασμα
Επειδή το Ureaplasma είναι συνηθισμένο στην ενήλικη γυναικεία γεννητική οδό, θεωρείται ότι έχει χαμηλή λοιμογόνο δράση. Ωστόσο, η αποίκιση του γυναικείου ουρογεννητικού συστήματος με Ureaplasma έχει συνδεθεί αιτιωδώς με την υπογονιμότητα τις καθ'έξιν αποβολές τον ενδομήτριο θάνατο και τον πρόωρο τοκετό . Η σχέση με αυτά τα αποτελέσματα παραμένει αμφισβητούμενη επειδή μια αιτιώδης σχέση ήταν δύσκολο να αποδειχθεί για κάθε κατάσταση λόγω 1) της ακρίβειας της διαφοροποίησης της παρουσίας βακτηριδίων ως δειγμάτων ρύπων έναντι των αληθών παθογόνων, 2) της πολυμικροβιακής φύσης της κολπικής χλωρίδας, 3) την ανίχνευση του Ureaplasma και άλλων επιδεκτικών μικροβίων και 4) τη συμβολή άλλων παραγόντων στην παθοφυσιολογία αυτών των πολύπλοκων διαταραχών. Τα πειραματικά μοντέλα in vitro και in vivo έδωσαν πρόσθετες αποδείξεις για την υποστήριξη του ρόλου του Ureaplasma σε αυτές τις μαιευτικές διαταραχές.
Οι μέθοδοι ορολογικής εξέτασης για το Ureaplasma περιλαμβάνουν τον μικροανοσοφθορισμό, την αναστολή του μεταβολισμού και την ανοσολογική δοκιμασία των ενζύμων, αλλά το γεγονός ότι το ουρεόπλασμα είναι πανταχού παρών σε υγιείς ανθρώπους καθιστά δύσκολη την ερμηνεία των τίτλων αντισωμάτων έναντι αυτών των οργανισμών (ουρεόπλασμα και μυκόπλασμα) . Δεν έχουν τυποποιηθεί ορολογικές δοκιμασίες για τα γεννητικά μυκοπλάσματα και δεν είναι διαθέσιμες για διαγνωστικούς σκοπούς .

Ανθεκτικότητα του Ουρεοπλάσματος στα αντιβιοτικά
Πίνακας Ευαισθησίας Στα Αντιβιοτικά Για Ουρεόπλασμα
| Πίνακας Ευαισθησίας Στα Αντιβιοτικά Για Ουρεόπλασμα | |
| Αντιβιοτικό |
Ureaplasma Ποσοστό Ευαίσθητων |
| Τετρακυκλίνη | 87,4% |
|
Δοξυκικλίνη Vibramycin |
98,2% |
|
Κλαριθρομυκίνη Klaricid |
48,6% |
|
Αζιθρομυκίνη Zithromax |
14,4% |
|
Ερυθρομυκίνη Erythrocin |
17,1% |
|
Σιπροφλοξασίνη Ciproxin |
4,5% |
| Οφλοξασίνη | 9% |
J Antimicrob Chemother. 2008 Jul;62(1):122-5. doi: 10.1093/jac/dkn158. Epub 2008 Apr 19.
Incidence and antimicrobial susceptibilities of genital mycoplasmas in outpatient women with clinical vaginitis in Athens, Greece.
Το γεννητικό ουρεόπλασμα όπως και το γεννητικό μυκόπλασμα , είναι ενδογενώς ανθεκτικά στα αντιβιοτικά που δρουν σε συστατικά κυτταρικού τοιχώματος (βήτα λακτάμες). Τα είδη Ureaplasma έχουν φυσική αντοχή στις λινκοσαμίδες (π.χ. κλινδαμυκίνη). Η παρατηρούμενη αντοχή στα μακρολίδια συσχετίζεται με μεταλλάξεις στο γονίδιο 23S rRNA, ενώ η αντοχή στην τετρακυκλίνη συνδέεται με την παρουσία του κινητού μεταμοσχεύματος tetM. Το γονίδιο tet M κωδικοποιεί μια πρωτεΐνη που δεσμεύεται με ριβοσώματα και στην περίπτωση του Ureaplasma urealyticum έχει αποδειχθεί ότι συσχετίζεται, στο χρωμόσωμα, με το Tn916, ένα συζευκτικό τρανσποζόνιο. Προηγούμενη μελέτη έδειξε ότι η ανθεκτικότητα στην ουρηπλασμία έναντι της κινολόνης οφείλεται κυρίως στις μεταλλάξεις της ελικάσης ενζύμου στόχου-DAN. Τα υπολείμματα 68-107 περιοχές είναι οι ανθεκτικές στην κινολόνη περιοχές (περιοχές κινολονών της αντοχής σε φάρμακο, QRDR).
Εκτός από τις βήτα λακτάμες, Το γεννητικό ουρεόπλασμα όπως και το γεννητικό μυκόπλασμα , εμφανίζουν επίσης αντίσταση σε σουλφοναμίδες, τριμεθοπρίμη και ριφαμπικίνη. Η αντοχή στη ριφαμπικίνη αποδίδεται στην παρουσία ενός μόνο αμινοξέος στη θέση 526 της βήτα υπομονάδας της RNA πολυμεράσης. Σε μια πρόσφατη μελέτη που διεξήχθη από τους Dhawan Β et al., Που αφορούσαν ασθενείς με υπογονιμότητα και εκκρίσεις των γεννητικών οργάνων, όλα τα στελέχη του M. hominis ήταν ανθεκτικά στην ερυθρομυκίνη αλλά ευαίσθητα στη δοξυκυκλίνη, τη δοσημυκίνη και την οφλοξακίνη. Το Ureaplasma sp. τα στελέχη ήταν ευαίσθητα στη δοξυκυκλίνη και στη δαζαμυκίνη. Το 77% των απομονώσεων ήταν ευαίσθητο σε οφλοξασίνη και 71% σε αζιθρομυκίνη. Αν και οι περισσότερες μελέτες αναφέρουν χαμηλότερα ποσοστά ανθεκτικότητας στις τετρακυκλίνες (μικρότερο του 5%), πρόσφατη μελέτη από τους Redelinghuyhs MJ et al., Απέδειξε μόνο 27% ευαισθησία των προϊόντων απομόνωσης Ureaplasma σε τετρακυκλίνη. Σε μια μελέτη του Chiang-tai Z et al., Στη Σαγκάη, το biovar 1 έδειξε υψηλούς ρυθμούς ευαισθησίας (πάνω από 90%) σε όλους τους αντιμικροβιακούς παράγοντες , αλλά η βιοποικιλότητα 2, διατηρούσε υψηλότερες ευαισθησίες (πάνω από 95%), μόνο στη δοξυκυκλίνη και στη μινοκυκλίνη. Στην πραγματικότητα, μόνο ένας μικρός αριθμός στελεχών βιοποικιλότητας 2 (biovar 2) ήταν ευαίσθητα στη ροξιθρομυκίνη και τις κινολόνες.
Bébéar CM, Bébéar C. Antimycoplasmal agents. In: Razin S, Herrmann R, editors. Molecular Biology and Pathogenicity of Mycoplasmas. London: Kluwer Academic/Plenum Publishers; 2002. p. 545-66. Back to cited text no. 47
Waites KB, Katz B, Schelonka RL. Mycoplasmas and ureaplasmas as neonatal pathogens. Clin Microbiol Rev 2005;18:757-89. Back to cited text no. 3
Xiao L, Crabb DM, Duffy LB, Paralanov V, Glass JI, Hamilos DL, et al. Mutations in ribosomal proteins and ribosomal RNA confer macrolide resistance in human Ureaplasma spp. Int J Antimicrob Agents 2011;37:377-9. Back to cited text no. 48
Duffy LB, Crabb D, Searcey K, Kempf MC. Comparative potency of gemifloxacin, new quinolones, tetracycline and clindamycin against Mycoplasma spp. J Antimicrob Chemother 2000;45:29-33. Back to cited text no. 49
Taylor-Robinson D, Bébéar C. Antibiotic susceptibilities of mycoplasmas and treatment of mycoplasmal infections. J Antimicrob Chemother 1997;40:622-30. Back to cited text no. 50
Redelinghuys MJ, Ehlers MM, Dreyer AW, Lombaard HA, Kock MM. Antimicrobial susceptibility patterns of Ureaplasma species and Mycoplasma hominis in pregnant women. BMC Infect Dis 2014;14:171. Back to cited text no. 51
Phillips I, Dimian C, Barlow D, Moi H, Stolz E, Weidner W, et al. A comparative study of two different regimens of sparfloxacin versus doxycycline in the treatment of non-gonococcal urethritis in men. J Antimicrob Chemother 1996;37 Suppl A: 123-34. Back to cited text no. 52
Επιστροφή : Λοιμώξεις από Ουρεόπλασμα

Θεραπεία Για Ουρεόπλασμα
Γονοκοκκικές Λοιμώξεις

Εισαγωγή
Στις Ηνωμένες Πολιτείες εμφανίζονται κάθε χρόνο περίπου 820.000 νέες μολύνσεις από Neisseria Gonorrhoeae (533). Η γονόρροια είναι η δεύτερη συχνότερα αναφερόμενη μεταδοτική ασθένεια (118). Οι μολύνσεις της ανδρικής ουρήθρας που προκαλούνται από το Neisseria Gonorrhoeae μπορούν να προκαλέσουν συμπτώματα που τους αναγκάζουν να αναζητήσουν θεραπευτική αγωγή αρκετά σύντομα για να αποτρέψουν τα επακόλουθα, αλλά συχνά όχι αρκετά σύντομα για να αποτρέψουν τη μετάδοση σε άλλους . Μεταξύ των γυναικών, οι γονοκοκκικές λοιμώξεις είναι συνήθως ασυμπτωματικές ή μπορεί να μην παράγουν αναγνωρίσιμα συμπτώματα μέχρι να εμφανιστούν επιπλοκές (π.χ. φλεγμονώδης νόσος της πυέλου). Η φλεγμονώδης νόσος της πυέλου μπορεί να οδηγήσει σε απόφραξη σάλπιγγας που μπορεί να οδηγήσει σε υπογονιμότητα και έκτοπη κύηση . Ο ετήσιος προσυμπτωματικός έλεγχος για τη λοίμωξη από Neisseria Gonorrhoeae συνιστάται για όλες τις σεξουαλικά δραστήριες γυναίκες ηλικίας κάτω των 25 ετών και για τις ηλικιωμένες γυναίκες που διατρέχουν αυξημένο κίνδυνο μόλυνσης (π.χ. εκείνοι που έχουν νέο σεξουαλικό σύντροφο, περισσότερους από έναν σεξουαλικούς συντρόφους, , ή ένας σεξουαλικός σύντροφος που έχει Σεξουαλικώς Μεταδιδόμενο Νόσημα ) (108). Πρόσθετοι παράγοντες κινδύνου για τη γονόρροια περιλαμβάνουν την ασυνεπή χρήση προφυλακτικού μεταξύ ατόμων που δεν ανήκουν σε αμοιβαία μονογαμικές σχέσεις , προηγούμενες ή συνυπάρχουσες σεξουαλικά μεταδιδόμενες μολύνσεις και την ανταλλαγή σεξουαλικών χρημάτων ή φαρμάκων . Οι κλινικοί γιατροί πρέπει να εξετάσουν τις κοινότητες που εξυπηρετούν και να επιλέξουν να συμβουλευτούν τις τοπικές αρχές δημόσιας υγείας για καθοδήγηση σχετικά με τον εντοπισμό ομάδων που διατρέχουν αυξημένο κίνδυνο. Ειδικότερα, η γονοκοκκική λοίμωξη συγκεντρώνεται σε συγκεκριμένες γεωγραφικές τοποθεσίες και κοινότητες. Ο έλεγχος της γονόρροιας σε άνδρες και ηλικιωμένες γυναίκες που παρουσιάζουν χαμηλό κίνδυνο μόλυνσης δεν συνιστάται (108). Ένα πρόσφατο ταξιδιωτικό ιστορικό με σεξουαλικές επαφές εκτός Ελλάδος θα πρέπει να αποτελεί μέρος οποιασδήποτε αξιολόγησης της γονόρροιας.
Διαγνωστικοί παράγοντες
Πρέπει να διεξάγεται ειδική μικροβιολογική διάγνωση μόλυνσης με N. gonorrhoeae σε όλα τα άτομα που κινδυνεύουν ή υποπτεύονται να έχουν γονόρροια . Η διάγνωση μπορεί να μειώσει τις επιπλοκές, τις επαναλήψεις και τη μετάδοση . Η καλλιέργεια και το NAAT διατίθενται για την ανίχνευση της ουρογεννητικής λοίμωξης με N. gonorrhoeae (394). Η καλλιέργεια απαιτεί δείγματα ενδοτραχηλικό δείγμα από τις γυναίκες και ουρηθρικό δείγμα από τους άνδρες . Το NAAT επιτρέπει την ευρύτερη ποικιλία τύπων δειγμάτων που έχουν καθαριστεί από τον FDA, συμπεριλαμβανομένων των επιθηλιακών επιθηλιακών επιχρισμάτων, των κολπικών επιχρισμάτων, των ουρηθρικών επιχρισμάτων (ανδρών) και των ούρων (τόσο από άνδρες όσο και από γυναίκες). Ωστόσο, πρέπει να συμβουλευτείτε προσεκτικά τα ένθετα προϊόντων για κάθε κατασκευαστή NAAT, διότι οι μέθοδοι συλλογής και οι τύποι δειγμάτων ποικίλλουν. Η καλλιέργεια είναι διαθέσιμη για την ανίχνευση γονοκοκκικής λοίμωξης από ορθικό, οροφαρυγγικό και επιπεφυκότα, αλλά το NAAT δεν έχει εκκαθαριστεί από τον FDA για χρήση με αυτά τα δείγματα. Ορισμένα εργαστήρια έχουν εκπληρώσει τις κανονιστικές απαιτήσεις CLIA και έχουν καθιερώσει προδιαγραφές απόδοσης για τη χρήση του NAAT με δείγματα από ορθικό και οροφαρυγγικό επίχρισμα . Ορισμένα ΝΑΑΤ που έχουν αποδειχθεί ότι ανιχνεύουν συνηθισμένα είδη Neisseria ενδέχεται να έχουν συγκριτικά χαμηλή ειδικότητα κατά τη δοκιμή δειγμάτων στοματοφαρυγγικού για N gonorrhoeae (394) . Η ευαισθησία του ΝΑΑΤ για την ανίχνευση του N. gonorrhoeae σε ουρογεννητικά και μη γεννητικά ανατομικά σημεία είναι ανώτερη από την καλλιέργεια αλλά ποικίλλει ανάλογα με τον τύπο NAAT (394.505-508). Σε περιπτώσεις υποψίας ή τεκμηριωμένης αποτυχίας της θεραπείας , οι κλινικοί ιατροί θα πρέπει να εκτελούν τόσο δοκιμασία καλλιέργειας όσο και αντιμικροβιακής ευαισθησίας, διότι οι δοκιμές μη καλλιέργειας δεν μπορούν να αποφέρουν αποτελέσματα αντιμικροβιακής ευαισθησίας . Επειδή το N. gonorrhoeae απαιτεί απαιτήσεις θρεπτικής και περιβαλλοντικής ανάπτυξης , επιτυγχάνονται βέλτιστοι ρυθμοί ανάκτησης όταν τα δείγματα εμβολιάζονται απευθείας και όταν το μέσο ανάπτυξης επωάζεται αμέσως σε αυξημένο περιβάλλον CO2 (394) . Διάφορα μη θρεπτικά συστήματα μεταφοράς μπαχαρικών είναι διαθέσιμα που θα μπορούσαν να διατηρήσουν τη γονιδοκοκκική βιωσιμότητα μέχρι 48 ώρες σε θερμοκρασίες περιβάλλοντος (534-536). Λόγω της υψηλής εξειδίκευσης (> 99%) και της ευαισθησίας (> 95%) , μια χρώση κατά Gram από ουρηθρικές εκκρίσεις που καταδεικνύει πολυμορφοπύρηνα λευκοκύτταρα με ενδοκυτταρικούς gram αρνητικούς διπλοκόκκους μπορεί να θεωρηθεί διαγνωστική για μόλυνση με N. gonorrhoeae σε συμπτωματικούς άντρες . Ωστόσο, λόγω της χαμηλότερης ευαισθησίας, μια αρνητική κηλίδωση Gram δεν πρέπει να θεωρείται επαρκής για την εξάλειψη της μόλυνσης σε ασυμπτωματικούς άνδρες . Η ανίχνευση λοίμωξης με βαφή Gram των δειγμάτων ενδοκαρδίωσης , φάρυγγα και ορθού είναι επίσης ανεπαρκής και δεν συνιστάται. Η χρώση MB / GV των ουρηθρικών εκκρίσεων είναι μια εναλλακτική διαγνωστική δοκιμή με χαρακτηριστικά απόδοσης παρόμοια με τη χρώση Gram .
Ανθεκτική στα αντιμικροβιακά N. gonorrhoeae
Η θεραπεία της γονόρροιας περιπλέκεται από την ικανότητα του N. gonorrhoeae να αναπτύξει αντοχή στα αντιμικροβιακά (537). Το 1986, δημιουργήθηκε το Εθνικό Έργο Παρακολούθησης Απομόνωσης Γονοκοκκικών Κυττάρων (GISP), ένα εθνικό σύστημα παρακολούθησης αποθεματικού για την παρακολούθηση των τάσεων στις αντιμικροβιακές ευαισθησίες των στελεχών της ουρήθρας Ν. Gonorrhoeae στις Ηνωμένες Πολιτείες (538). Η επιδημιολογία της αντιμικροβιακής αντοχής καθοδηγεί τις αποφάσεις σχετικά με τις συστάσεις για τη θεραπεία των γονοκοκκικών κυττάρων και εξελίχθηκε εξαιτίας των μεταβολών στα πρότυπα της μικροβιακής αντοχής . Το 2007, η εμφάνιση ανθεκτικών στην φθοροκινολόννη Ν. Gonorrhoeae στις Ηνωμένες Πολιτείες ώθησε το CDC να σταματήσει να συστήνει φθοροκινολόνες για τη θεραπεία της γονόρροιας , αφήνοντας τις κεφαλοσπορίνες ως μόνη εναπομένουσα κατηγορία αντιμικροβιακών φαρμάκων διαθέσιμων για τη θεραπεία της γονόρροιας στις Ηνωμένες Πολιτείες (539) . Ανταποκρινόμενοι σε ανησυχίες σχετικά με την αναδυόμενη αντοχή των γονοκοκκικών κυττάρων , οι κατευθυντήριες γραμμές της CDC για τη θεραπεία STD 2010 συνιστούσαν διπλή θεραπεία για τη γονόρροια με κεφαλοσπορίνη συν είτε αζιθρομυκίνη ή δοξυκυκλίνη , ακόμη και αν το NAAT για το C. trachomatis ήταν αρνητικό κατά τη στιγμή της θεραπείας . Ωστόσο, κατά τη διάρκεια της περιόδου 2006-2011 , οι ελάχιστες συγκεντρώσεις της κεφιξίμης που χρειάστηκαν για να αναστείλουν την in vitro ανάπτυξη των στελεχών N. gonorrhoeae που κυκλοφορούν στις Ηνωμένες Πολιτείες και σε πολλές άλλες χώρες αυξήθηκαν , γεγονός που υποδηλώνει ότι η αποτελεσματικότητα της cefixime μπορεί να μειώνεται (118,540). Επιπλέον, έχουν αναφερθεί αποτυχίες θεραπείας με cefixime ή άλλες από του στόματος κεφαλοσπορίνες στην Ασία (541-544), την Ευρώπη (545-549), τη Νότια Αφρική (550) και τον Καναδά (551,552) . Οι ανεπάρκειες θεραπείας με κεφτριαξόνη για φάρυγγες έχουν αναφερθεί στην Αυστραλία (553.554), την Ιαπωνία (555) και την Ευρώπη (556.557) . Ως αποτέλεσμα , το CDC δεν συνιστά πλέον τη συνηθισμένη χρήση του cefixime ως σχήμα πρώτης γραμμής για τη θεραπεία της γονόρροιας στις Ηνωμένες Πολιτείες (540) . Επιπλέον, τα γονοκοκκικά στελέχη των ΗΠΑ με αυξημένα MIC σε cefixime είναι επίσης πιθανό να είναι ανθεκτικά στις τετρακυκλίνες αλλά ευαίσθητα στην αζιθρομυκίνη (540) . Συνεπώς, συνιστάται μόνο μία αγωγή, διπλή θεραπεία με κεφτριαξόνη και αζιθρομυκίνη , για τη θεραπεία της γονόρροιας στις Ηνωμένες Πολιτείες. Το CDC (https:ss://www.cdc.gov/std/gisp) και τα κρατικά υγειονομικά τμήματα μπορούν να παράσχουν τις πιο πρόσφατες πληροφορίες σχετικά με τη γονοκοκκική ευαισθησία . Τα κριτήρια για την αντοχή στην κεφίξιμη και την κεφτριαξόνη δεν έχουν καθοριστεί από το Ινστιτούτο Κλινικών και Εργαστηριακών Προτύπων (CLSI) . Ωστόσο , τα απομονώματα με MICs cefixime ή ceftriaxone ≥ 0,5 μg / mL θεωρούνται ότι έχουν μειωμένη ευαισθησία (558) . Στις Ηνωμένες Πολιτείες, η αναλογία των απομονώσεων στο GISP που αποδεικνύει μειωμένη ευαισθησία στην κεφτριαξόνη ή στην κεφίξιμη παρέμεινε χαμηλή. κατά τη διάρκεια του 2013 , δεν εντοπίστηκαν στελέχη με μειωμένη ευαισθησία (MIC> 0,5 μg / mL) στην κεφτριαξόνη ή την κεφιξίμη (118) . Επειδή τα αυξανόμενα MICs μπορεί να προβλέψουν την εμφάνιση αντοχής, το GISP καθιέρωσε χαμηλότερα σημεία παρεμπόδισης MIC της κεφαλοσπορίνης από εκείνα που ορίζονται από την CLSI για να παρέχουν μεγαλύτερη ευαισθησία στην ανίχνευση της φθίνουσας ευαισθησίας για γονοκοκκικά για σκοπούς επιτήρησης . Το ποσοστό των απομονώσεων με MICs του cefixime ≥0,25 μg / mL αυξήθηκε από 0,1% το 2006 σε 1,4% το 2011 (118,540) και μειώθηκε σε 0,4% το 2013 (118). Το ποσοστό των απομονώσεων με MICs του ceftriaxone ≥0,125 μg / mL αυξήθηκε από μικρότερο του 0,1% το 2006 σε 0,4% το 2011 και μειώθηκε σε 0,05% το 2013. Στελέχη με MIC υψηλής συγκέντρωσης cefixime και ceftriaxone (MICs cefixime 1,5-8 μg / mL και MIC του ceftriaxone 1,5-4 μg / mL) έχουν εντοπιστεί στην Ιαπωνία (555), στη Γαλλία (549) και στην Ισπανία (559,560) . Η μειωμένη ευαισθησία του N. gonorrhoeae σε κεφαλοσπορίνες και άλλα αντιμικροβιακά αναμένεται να συνεχιστεί . Η κρατική και τοπική επιτήρηση της αντιμικροβιακής αντοχής είναι ζωτικής σημασίας για την καθοδήγηση των τοπικών συστάσεων θεραπείας (537) . Αν και περίπου το 3% όλων των αντρών των ΗΠΑ που έχουν γονοκοκκικές λοιμώξεις δειγματοληψούνται μέσω GISP , η παρακολούθηση από τους κλινικούς ιατρούς είναι επίσης κρίσιμη . Οι κλινικοί γιατροί που διαγνώσουν τη λοίμωξη από N. gonorrhoeae σε άτομο με υποψία ανεπάρκειας θεραπείας με κεφαλοσπορίνη πρέπει να διεξάγουν δοκιμές ευαισθησίας καλλιέργειας και αντιμικροβιακής ευαισθησίας (ΑΣΤ) σχετικών κλινικών δειγμάτων , να συμβουλεύονται ειδικό για λοιμώδη νοσήματα για καθοδήγηση στην κλινική διαχείριση . Τα τμήματα υγείας θα πρέπει να δώσουν προτεραιότητα στην κοινοποίηση και την αξιολόγηση της καλλιέργειας για τους σεξουαλικούς συνεργάτες των ατόμων με λοίμωξη από N. gonorrhoeae που πιστεύεται ότι σχετίζονται με την αποτυχία της θεραπείας με κεφαλοσπορίνη ή τα άτομα των οποίων τα απομονωμένα στελέχη αποδεικνύουν μειωμένη ευαισθησία στην κεφαλοσπορίνη.
Διπλή θεραπεία γονοκοκκικών λοιμώξεων
Με βάση την εμπειρία από άλλα μικρόβια που έχουν αναπτύξει γρήγορα αντιμικροβιακή αντίσταση , υπάρχει θεωρητική βάση για συνδυασμένη θεραπεία με τη χρήση δύο αντιμικροβιακών με διαφορετικούς μηχανισμούς δράσης (π.χ. κεφαλοσπορίνη συν αζιθρομυκίνη) για τη βελτίωση της αποτελεσματικότητας της θεραπείας και ενδεχομένως επιβράδυνση της εμφάνισης και εξάπλωσης αντοχή στις κεφαλοσπορίνες . Η χρήση της αζιθρομυκίνης σαν το δεύτερο αντιμικροβιακό προτιμάται έναντι της δοξυκυκλίνης εξαιτίας των πλεονεκτημάτων ευκολίας και συμμόρφωσης της θεραπείας μίας δόσης και του σημαντικά υψηλότερου επιπολασμού της γονοκοκκικής αντοχής στην τετρακυκλίνη παρά στην αζιθρομυκίνη μεταξύ απομονωμάτων GISP, ιδιαίτερα σε στελέχη με αυξημένα MICs cefixime (118.540) . Επιπλέον, οι κλινικές δοκιμές κατέδειξαν την αποτελεσματικότητα της αζιθρομυκίνης 1 g για τη θεραπεία του μη-επιπλεγμένου ουρογεννητικού GC (561.562). Περιορισμένα δεδομένα υποδεικνύουν ότι η διπλή θεραπεία με αζιθρομυκίνη μπορεί να ενισχύσει την αποτελεσματικότητα της θεραπείας για τη μόλυνση του φάρυγγα όταν χρησιμοποιούν από του στόματος κεφαλοσπορίνες (563.564) . Επιπροσθέτως, τα άτομα που έχουν μολυνθεί με N. gonorrhoeae συχνά συνενώνονται με C. trachomatis . Αυτό το εύρημα έχει οδηγήσει στη μακρόχρονη σύσταση ότι τα άτομα που υποβάλλονται σε θεραπεία για γονοκοκκική λοίμωξη πρέπει επίσης να υποβάλλονται σε αγωγή με αποτελεσματικό τρόπο κατά της απλής μόλυνσης των γεννητικών κυττάρων C. trachomatis , υποστηρίζοντας περαιτέρω τη χρήση διπλής θεραπείας που περιλαμβάνει αζιθρομυκίνη (565).
Μη επιπλεγμένες γονοκοκκικές λοιμώξεις του τραχήλου, της ουρήθρας και του ορθού
- Ceftriaxone 250 mg IM σε μία δόση ΚΑΙ Azithromycin 1g p.o. σε μία δόση
Ως διπλή θεραπεία, η κεφτριαξόνη και η αζιθρομυκίνη πρέπει να χορηγούνται μαζί την ίδια ημέρα , κατά προτίμηση ταυτόχρονα και υπό άμεση παρατήρηση . Η κεφτριαξόνη σε μία εφάπαξ ένεση 250 mg παρέχει σταθερά , υψηλά βακτηριοκτόνα επίπεδα στο αίμα . Η εκτεταμένη κλινική εμπειρία υποδεικνύει ότι η κεφτριαξόνη είναι ασφαλής και αποτελεσματική για τη θεραπεία της ανεπιθύμητης γονόρροιας σε όλες τις ανατομικές περιοχές , θεραπεύοντας το 99,2% των μη επιπλεγμένων ουρογεννητικών και ανορθολογικών και 98,9% φάρυγγων λοιμώξεων σε κλινικές δοκιμές (566,567) . Δεν υπάρχουν κλινικά δεδομένα που να υποστηρίζουν τη χρήση δόσεων κεφτριαξόνης> 250 mg. Οι δόσεις ενέσιμης μονοθεραπείας της κεφαλοσπορίνης (εκτός της κεφτριαξόνης 250 mg ΙΜ) που είναι ασφαλείς και γενικά αποτελεσματικές έναντι μη επιπλεγμένων ουρογεννητικών και ανορθικών γονοκοκκικών λοιμώξεων περιλαμβάνουν κεφτιζοξίμη (500 mg IM), κεφοξιτίνη (2 g IM με προβενεσίδη 1 g από του στόματος) και κεφαλοξίμη 500 mg ΙΜ) . Καμία από αυτές τις ενέσιμες κεφαλοσπορίνες δεν προσφέρει οποιοδήποτε πλεονέκτημα έναντι της κεφτριαξόνης για ουρογεννητική μόλυνση και η αποτελεσματικότητα για φλεγμονώδη μόλυνση είναι λιγότερο βέβαιη (566.567) . Πολλοί άλλοι αντιμικροβιακοί είναι δραστικοί έναντι του N. gonorrhoeae, αλλά κανένας δεν έχει σημαντικά πλεονεκτήματα έναντι του συνιστώμενου σχήματος και τα δεδομένα αποτελεσματικότητας (ειδικά για τη φλεγμονώδη μόλυνση) είναι περιορισμένα .
Κριτήρια για τη διάγνωση της γονόρροιας
Νοσήματα που σχετίζονται με Ουρεόπλασμα και Μυκόπλασμα
| Ενήλικες | Ureaplasma |
Mycoplasma Hominis |
Mycoplasma Genitalium |
| Ανδρική Ουρηθρίτιδα | +/- | +/- | +/- |
| Χρόνια Προστατίτιδα | +/- | +/- | +/- |
| Επιδιδυμίτιδα | +/- | +/- | +/- |
| Ουρολιθίαση | +/- | +/- | +/- |
| Πυελονεφρίτιδα | +/- | +/- | +/- |
| Χρόνια Τραχηλίτιδα | +/- | +/- | +/- |
| Φλεγμονώδης Νόσος Της Πυέλου | +/- | +/- | +/- |
| Υπογονιμότητα | +/- | +/- | +/- |
| Χοριοαμνιονίτιδα | +/- | +/- | +/- |
| Αποβολή | +/- | +/- | +/- |
| Αρθρίτιδα | +/- | +/- | +/- |
Κλινική Διαφοροδιάγνωση Κολπίτιδος
| Αιτιολογικός Παράγων | Τριχομονάδα (Trichomonas Vaginalis Κολπίτιδα) |
| Έκκριμμα | Αραιό έως άφθονο |
| Οσμή | Ενοχλητική |
| Κνησμός | Αιδοιϊκός κνησμός |
| Άλλα Συμπτώματα | Ασυμπτωματική στο 10-50% των περιπτώσεων . Δυσουρικά ενοχλήματα . Κατώτερο κοιλιακό άλγος . |
| Ορατά Κλινικά Σημεία | Αφρώδες κίτρινο έκκριμα . Αιδοιΐτιδα . Κολπίτιδα . Τραχηλίτιδα . Τράχηλος Δίκην Φράουλας . |
| Κολπικό pH | > 4,5 |
6. Ερωτήσεις - Απαντήσεις
Μπορεί το ureaplasma να προκαλέσει πρόωρο τοκετό ;
Υπάρχει αυξανόμενη υποψία ότι η παρουσία των Mycoplasma spp. και του Ureaplasma urealyticum παίζει ρόλο στον πρόωρο τοκετό . Παρά ταύτα , η απλή παρουσία αυτών των μικροοργανισμών στη κολπική χλωρίδα δεν είναι επαρκής από μόνη της για να ενοχοποιηθεί για τον πρόωρο τοκετό . Μπορεί ενδεχομένως να χρειάζονται συμπαραμαρτούμενοι παράγοντες όπως η βακτηριακή κόλπωση και η τραχηλική ανεπάρκεια για να προκληθεί πρόωρος τοκετός .
Παρατίθεται το βιβλιογραφικό άρθρο
Curr Opin Infect Dis. 2013 Jun;26(3):231-40. doi: 10.1097/QCO.0b013e328360db58. Ureaplasma urealyticum, Mycoplasma hominis and adverse pregnancy outcomes. Capoccia R1, Greub G, Baud D.
Abstract
PURPOSE OF REVIEW: Mycoplasma hominis and Ureaplasma urealyticum may colonize the human genital tract and have been associated with adverse pregnancy outcomes. Chorioamnionitis, spontaneous preterm labour and preterm premature rupture of membranes are significant contributors to neonatal morbidity and mortality. However, as these bacteria can reside in the normal vaginal flora, there are controversies regarding their true role during pregnancy and thus the need to treat these organisms.
RECENT FINDINGS: We review here the recent data on the epidemiology of mycoplasmas and their clinical role during pregnancy. The association of these organisms with preterm labour has been suggested by many observational studies, but proof of causality remains limited. PCR is an excellent alternative to culture to detect the presence of these organisms, but culture allows antibiotic susceptibility testing. Whether antimicrobial treatment of mycoplasma-colonized pregnant patients can effectively reduce the incidence of adverse pregnancy outcomes warrants further investigations.
SUMMARY: The role of Mycoplasma spp. and U. urealyticum in adverse pregnancy outcomes is increasingly accepted. However, sole presence of these microorganisms in the vaginal flora might be insufficient to cause pathological issues, but their combination with other factors such as bacterial vaginosis or cervical incompetence may be additionally needed to induce preterm birth.

Πρέπει πάντα να λαμβάνει θεραπεία ο σύντροφος ;
Tριχομονάδα :
Οι σεξουαλικοί σύντροφοι των ασθενών με λοίμωξη από τριχομονάδα πρέπει να λάβουν θεραπεία. Θα πρέπει να γίνει σύσταση στις ασθενείς να απέχουν από το σεξ μέχρι να θεραπευτούν οι ίδιες και οι σεξουαλικοί τους σύντροφοι (δηλαδή όταν ολοκληρωθεί η θεραπεία και όταν τόσο η ασθενής όσο και ο σύντροφος είναι ασυμπτωματικοί). Οι άρρενες σύντροφοι πρέπει να λάβουν και αυτοί μετρονιδαζόλη 500mg per os ανά 12ωρο για 7 ημέρες.
Αιδοιοκολπική καντιντίαση :
Η αιδοιοκολπική καντιντίαση δεν αποκτάται συνήθως με τη σεξουαλική επαφή. Δεν υπάρχουν αποδεικτικά στοιχεία που να υποστηρίζουν τη θεραπεία των σεξουαλικών συντρόφων. Η μειοψηφία των αρρένων σεξουαλικών συντρόφων μπορεί να πάσχει από βαλανίτιδα, που χαρακτηρίζεται από ερυθηματώδεις περιοχές της βαλάνου του πέους σε συνδυασμό με κνησμό ή ερεθισμό. Αυτοί οι άνδρες επωφελούνται από τη θεραπεία με τοπικούς αντιμυκητιασικούς παράγοντες, που ανακουφίζουν τα συμπτώματα.
Βακτηριακή κολπίτιδα :
Τα αποτελέσματα των κλινικών ερευνών δείχνουν ότι η ανταπόκριση μιας γυναίκας στη θεραπεία και η πιθανότητα επανεμφάνισης βακτηριακής κολπίτιδας δεν επηρεάζεται από τη θεραπεία των σεξουαλικών της συντρόφων . Επομένως δε συνιστάται θεραπεία ρουτίνας των σεξουαλικών της συντρόφων.

Τί κόστος έχουν οι καλλιέργειες , το NAAT , και τα άμεσα τέστ ;
Οι συμβατικές καλλιέργειες αναγράφονται στην ηλεκτονική συνταγογράφηση και το κόστος τους είναι μικρό . Για ανασφάλιστες γυναίκες , το κόστος κυμαίνεται από 50-70 ευρώ ανάλογα με το εργαστήριο . Τα NAAT δεν συνταγογραφούνται , και το κόστος τους κυμαίνεται από 20-30 ευρώ ανά εξέταση . Οι ορολογικές εξετάσεις αίματος συνταγογραφούνται ώς επί το πλείστον , και σε ιδιωτική βάση το κόστος τους κυμαίνεται περίπου 10 ευρώ ανά εξέταση . Τα άμεσα τεστ κατά τη διάρκεια της γυναικολογικής εξέτασης κυμαίνονται από 20-30 ευρώ ανά εξέταση .

Μπορώ να κάνω εξετάσεις αίματος για το μυκόπλασμα και το ουρεόπλασμα ;
Οχι . Οι μέθοδοι ορολογικής εξέτασης για το Ureaplasma περιλαμβάνουν τον μικροανοσοφθορισμό, την αναστολή του μεταβολισμού και την ανοσολογική δοκιμασία των ενζύμων, αλλά το γεγονός ότι το ουρεόπλασμα και το μυκόπλασμα είναι πανταχού παρών σε υγιείς ανθρώπους καθιστά δύσκολη την ερμηνεία των τίτλων αντισωμάτων έναντι αυτών των οργανισμών (ουρεόπλασμα και μυκόπλασμα) . Δεν έχουν τυποποιηθεί ορολογικές δοκιμασίες για τα γεννητικά μυκοπλάσματα και δεν είναι διαθέσιμες για διαγνωστικούς σκοπούς .

Αξίζει να μας κανει ο γυναικολόγος μας τεστ χλαμυδίων στο Ιατρείο ;
Σαφέστατα και ναί .
Τα τεστ χλαμυδίων στο ιατρείο (στυλεός / ούρα) βασίζονται στην ανίχνευση ειδικών αντιγόνων χλαμυδίων , με την χρήση μονοκλωνικών αντισωμάτων εναντίον του αντιγόνου λιποπολυσακχαρίτη των χλαμυδίων (Antigen-specific lipopolysaccharide (LPS) monoclonal antibody) . Η δοκιμή ανιχνεύει τα χλαμύδια trachomatis μέσω της οπτικής ερμηνείας της ανάπτυξης χρώματος στην εσωτερική δοκιμαστική ταινία . Το ειδικό για αντιγόνο λιποπολυσακχαρίτη (LPS) μονοκλωνικό αντίσωμα ακινητοποιείται στην περιοχή της γραμμής δοκιμής της μεμβράνης . Κατά τη διάρκεια του τέστ , το το δείγμα αντιδρά με άλλα μονοκλωνικά αντι-Χλαμύδια-LPS αντισώματα συζευγμένα με έγχρωμα σωματίδια και προ-επικαλυμμένα επί της συζευγμένης βάτας του τέστ . Το μείγμα στη συνέχεια μεταναστεύει κατά μήκος της μεμβράνης με τριχοειδή δράση και αλληλεπιδρά με αντιδραστήρια στη μεμβράνη . Εάν υπάρχουν επαρκή χλαμύδια αντιγόνα στο δείγμα, θα εμφανιστεί μια έγχρωμη γραμμή στο περιοχή γραμμής δοκιμής της μεμβράνης . Η παρουσία της η έγχρωμης γραμμής δείχνει ένα θετικό αποτέλεσμα, ενώ η απουσία του υποδηλώνει αρνητικό αποτέλεσμα . Η εμφάνιση μιας έγχρωμης γραμμής στην περιοχή της γραμμής ελέγχου χρησιμεύει ως διαδικαστικός έλεγχος, υποδεικνύοντας ότι έχει προστεθεί ο σωστός όγκος του δείγματος και εχει συμβει η αποκόλληση της μεμβράνης .
Η ευαισθησία είναι 90% (100% έχει το DNA test) και η ειδικότητα 96% .
Το τεστ μπορεί να χρησιμοποιηθεί εύκολα , γρήγορα , στην ίδια επίσκεψη , και να συνδυαστεί με ταυτόχρονη λήψη NAAT (δηλαδή τεστ DNA ανίχνευσης) του οποίου τα αποτελέσματα έρχονται αργότερα . Το τεστ αυτό δεν θα χάσει μια οξεία αρχόμενη λοίμωξη , και θα επιτρέψει την έναρξη θεραπείας αμέσως .
Το κυριότερο όμως είναι ότι το κόστος του τεστ δεν είναι απαγορευτικό , και μπορεί να επαναλαμβάνεται κάθε εξάμηνο ή έτος , δίνοντας μια μεγαλύτερη σιγουριά , απέναντι σε μια ύπουλη λοίμωξη .

Μπορεί να υποτροπιάσει η μυκητίαση ;
Σαφέστατα και ναί .

Είναι ανάγκη να ξανακάνω καλλιέργεια ακόμα και μετά τη θεραπεία ;
Σαφέστατα και Ναι . Υπάρχουν αρκετές περιπτώσεις που η θεραπεία πρώτης γραμμής ΔΕΝ επαρκεί , κυρίως διότι υπάρχει μικροβιακή αντίσταση . Ακόμα και σε περιπτώσεις που η θεραπεία συνταγογραφείται βάσει αντιβιογράμματος , και που αναμένουμε με μεγάλη βεβαιότητα να έχει εξαλειφθεί ένα συγκεκριμένο μικρόβιο , υπάρχει η πιθανότητα να ανακαλυφθεί και έτερο σημαντικό μικρόβιο το οποίο απλά δεν το έπιανε η καλλιέργεια , διότι αυτό ήταν σε μικρό πληθυσμό . Η εξάλειψη του ενός μικροβίου , ενδέχεται να αποκαλύψει και την ύπαρξη άλλου . Αλλος σημαντικός λόγος για την test-of-cure καλλιέργεια , είναι η επιβεβαίωση της θεραπείας και εκρίζωσης του μικροβίου και έτσι η εξάλειψη της πιθανότητας για ανάπτυξη μικροβιακής αντοχής , αλλά και υποτροπών .
Δυστυχώς , οι εγγυήσεις μπορούν να δοθούν μόνον αν ακολουθηθούν τόσο τα πρωτόκολλα θεραπείας όσο και τα πρωτόκολλα παρακολούθησης . Και φυσικά αυτό μπορεί να σημαίνει οικονομικό κόστος . Η φθηνή παροχή υγείας οδηγεί σε "πασαλείματα" και επιτρέπει την ανάπτυξη ύπουλων λοιμώξεων . Εάν το κόστος θεωρείται απαγορευτικό , υπάρχει πάντα η επιλογή του δημοσίου τομέα , με αρτιότατες υποδομές , με μόνο τίμημα μια σχετική ταλαιπωρία και αναμονή . Και οι δύο τακτικές είναι αποδεκτές , και τουλάχιστον μία , είναι επιβεβλημένη . Επ ουδενί , δεν πρέπει να εθελοτυφλούμε .
Η σελίδα έχει εώς τώρα
Επισκέπτες
Δείτε Επίσης :
Υπερηχογραφική Παρακολούθηση Φυσιολογικού Κύκλου Και Επιβεβαίωση Ωορρηξίας
