Μαιευτική Γυναικολογική Μέριμνα
Πλακούντας
Φυσιολογική αποκόλληση πλακούντα
Ανωμαλίες κατακράτησης πλακούντα
Ανωμαλίες Θέσεως Εμφύτευσης Του Πλακούντα (Επιχείλιος , Παραχείλιος , Επιπωματικός - Προδρομικός)
Προδρομικός - Επιπωματικός Πλακούντας : Διάγνωση και Προγεννητική Αντιμετώπιση
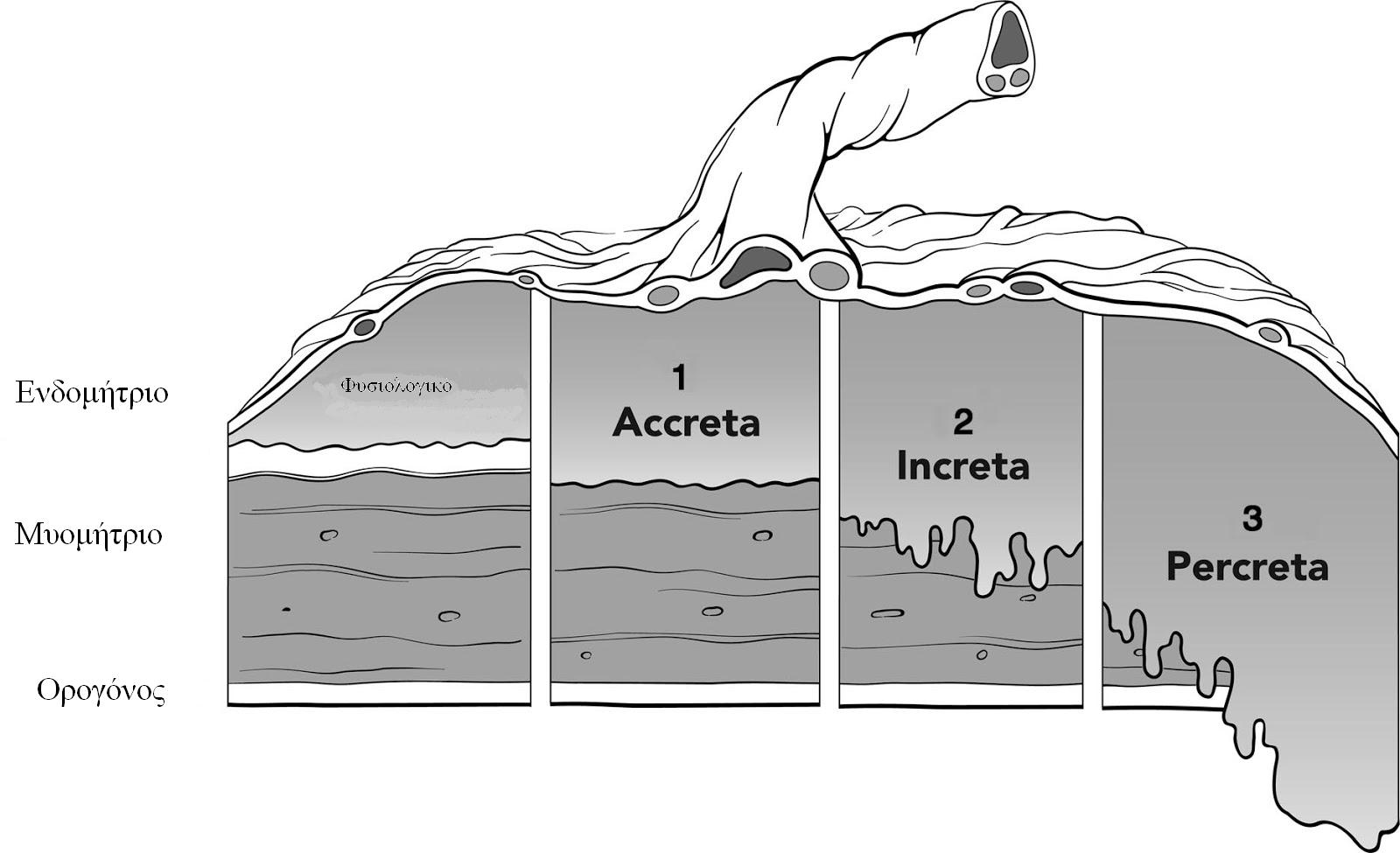
Ανωμαλίες Πρόσφυσης Του Πλακούντα (Συμφυτικός - Στιφρός - Διεισδυτικός Accreta - Increta - Percreta)
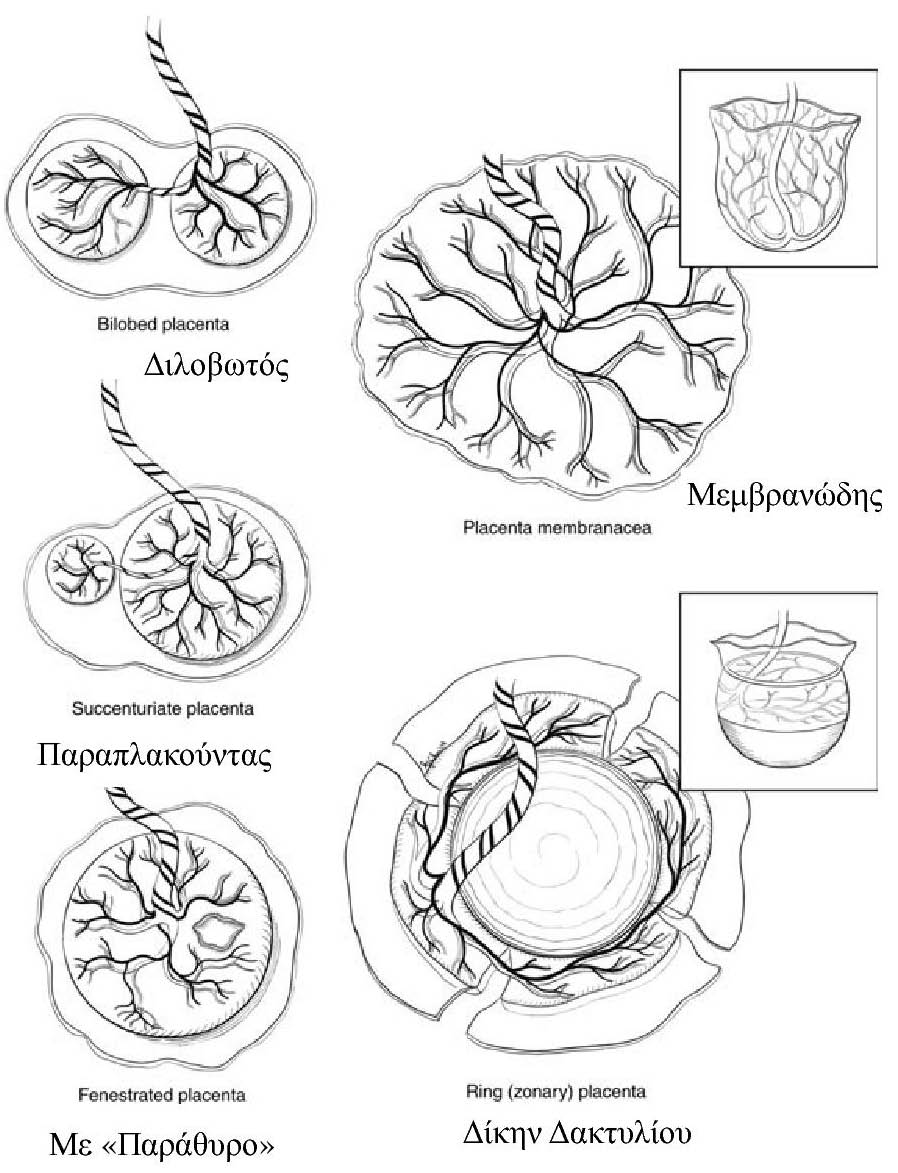
Ανωμαλίες του σχήματος του πλακούντα (Διλοβωτός , Μεμβρανώδης , Παραπλακούντας κλπ)
Δίλοβος πλακούντας - Παραπλακούντας
Αντιφωσφολιπιδικό Σύνδρομο Και Πλακούντας
Πλακουντιακό Grading – Βαθμοί Ωρίμανσης Του Πλακούντα
Πόσο σίγουρη είναι η διάγνωση του προδρομικού - επιπωματικού πλακούντα ;
Επηρεάζει ο προδρομικός - επιπωματικός πλακούντας τη θέση του παιδιού μέσα στη μήτρα ;
Επηρεάζει ο προδρομικός - επιπωματικός πλακούντας τη θρέψη του παιδιού μέσα στη μήτρα ;
"Γερνάει" πιό γρήγορα ο επιπωματικός πλακούντας ;
Ο πλακούντας αποτελεί το όργανο - κλειδί στην μαιευτική . Οπως κάθε όργανο έτσι και ο πλακούντας μπορεί να νοσήσει ή να παρουσιάσει διάφορες ανωμαλίες . Οι ανωμαλίες που περιγράφονται σε αυτήν την σελίδα είναι σπάνιες , και κάθε μή - ιατρός αναγνώστρια δεν θα πρέπει να πανικοβάλλεται , αλλά να συζητά την δική της περίπτωση και να ενημερώνεται από τον θεράποντα γυναικολόγο - μαιευτήρα της , ο οποίος είναι άλλωστε ο υπεύθυνος .
Εισαγωγή - Μακροσκοπική Περιγραφή
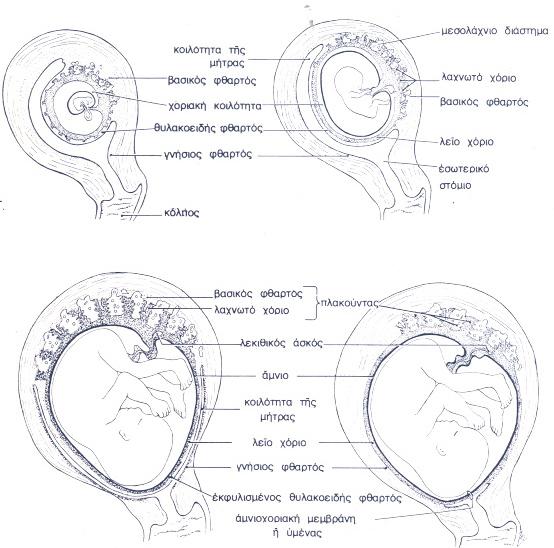
Το όλο σχήμα του πλακούντα είναι δισκοειδές και κυρτό .Στον πλακούντα διακρίνουμε δύο επιφάνειες , την εμβρυϊκή και την μητρική . Η μητρική επιφάνεια είναι λοβώδης , κυρτή , συνδέεται στο εσωτερικό της μήτρας και είναι εντόνως ερυθρή . Η εμβρυϊκή επιφάνεια είναι στίλβουσα , σχετικά λεία , και περισσότερο λευκή παρά ερυθρή . Η εμβρυϊκή επιφάνεια καλύπτεται από την αμνιακή μεμβράνη , υπο την οποία καλύπτεται εν συνεχεία και ο ομφάλιος λώρος . Ο ομφάλιος λώρος περιέχει τις δύο ομφαλικές αρτηρίες , την μία ομφαλική φλέβα (άζυγο φλέβα - το όνομα δηλώνει την μονηρη φύση της φλέβας) , την Βαρθώνειο Πηκτή (Wharton's Jelly) και τα υπολείμματα της αλλαντοϊδος και του λεκιθικού πόρου . Η έκφυση της ομφαλίδος εκ του πλακούντος είναι κεντρική , περιφερική , επιχείλιος ή υμενώδης , και έχει σημασία για την μαιευτική . Η έσω επιφάνεια της μητρικής επιφάνειας του πλακούντα , ονομάζεται και λαχνωτό χόριο . Εμπεριέχει πολλαπλές λάχνες οι οποίες είναι οι μονάδες ανταλλαγής αερίων και θρεπτικών συστατικών . Ανάμεσα στις λάχνες υπάρχουν αιματολίμνες που ονομάζονται μεσολάχνιος χώρος . Οι λάχνες είναι μικροσκοπικές δομές , δεν φαίνονται με γυμνό μάτι , οργανώνονται όμως σε κοτυληδόνες οι οποίες φαίνονται και μετρώνται πάνω στον πλακούντα . Σε μικροσκοπικό επίπεδο οι λάχνες καλύπτονται από την τροφοβλάστη , η οποία είναι ένα συγκύτιο , δηλαδή αποτελείται από έναν ιστό ο οποίος έχει μεν πολλαπλούς κυτταρικούς πυρήνες , αλλά όχι εμφανή κυτταρικό διαχωρισμό , φαίνεται δηλαδή σαν ένα κύτταρο με πολλούς πυρήνες . Ακόμα πιό έξω από την τροφοβλάστη , προς την μεριά της μητέρας , υπάρχει η κάλυψη από τον φθαρτό , δηλαδή το ενδομήτριο της κύησης . Μετά την αποκόλληση του πλακούντα παραμένει στη μήτρα η βασική στιβάδα του φθαρτού (δηλαδή η βασική στοιβάδα του ενδομητρίου) . Ολοι οι υπόλοιποι ιστοί περαν αυτού αποκολλούνται και αποβάλλονται . Το συνολικό μέγεθος του πλακούντα αυξάνεται συνεχώς μέχρι πέρατος της κυήσεως . Η διάμετρός του είναι περί τον πέμτο μήνα περίπου 10-12 εκατοστά , τον έκτο 12-13 εκατοστά , τον όγδοο 14-15 εκατοστά και τον ένατο μέχρι 20 εκατοστά . Αναλόγως βαθμιαία αύξησις παρατηρείται εις το πάχος του πλακούντα , το οποίο φθάνει τα 2-5 εκατοστά περίπου . Το βάρος του πλακούντα φθάνει στο τέλος της κυήσεως μέχρι ακόμα και ένα κιλό , αλλά εξαρτάται από το βάρος του εμβρύου .
Ανάπτυξη Του Πλακούντα
Η Πρώιμη ανάπτυξη του πλακούντα χαρακτηρίζεται από ταχύ πολλαπλασιασμό της τροφοβλάστης και από ανάπτυξη του χοριακού σάκου και των χοριακών λαχνών . Μέχρι το τέλος της τρίτης εβδομάδας, οι ανατομικές δομές που είναι απαραίτητες για την φυσιολογική ανταλλαγή μεταξύ της μητέρας και του εμβρύου έχουν εδραιωθεί . Για την κατανόηση της ανάπτυξης του πλακούντα , χρειάζεται η κατανόηση της εμφύτευσης του εμβρύου . Το έμβρυο , στο στάδιο της εμφύτευσης είναι ένα σύνολο από κύτταρα . Μόλις εμφανιστεί μια συλλογή υγρού σε αυτό το σύνολο κυττάρων , τότε το έμβρυο ονομάζεται βλαστοκύστη . Αυτή η συλλογή υγρού ΔΕΝ φαίνεται στον υπέρηχο , αυτό το εμφυτευμένο έμβρυο ΔΕΝ φαίνεται στον υπέρηχο . Σε αυτό το στάδιο , το έμβρυο έχει πλέον διαχωρίσει τα κύτταρα που θα γίνουν πλακούντας από τα κύτταρα που θα γίνουν νεογνό . Τα κύτταρα που θα γίνουν πλακούντας σχηματίζουν ένα συγκύτιο που ονομάζεται συγκυτιοτροφοβλάστη ή απλά τροφοβλάστη . Συγκύτιο ονομάζεται κάθε ιστός που έχει πολλαπλούς κυτταρικούς πυρήνες αλλά όχι εμφανώς διαχωρισμένα κύτταρα . Η τροφοβλάστη είναι δυεισδυτική και εισβάλλει στο ενδομήτριο με σκοπό να έρθει σε επαφή με το μητρικό αίμα έτσι ώστε να έχει πρόσβαση σε θρεπτικές ουσίες και οξυγόνο . Μέσα στην τροφοβλάστη , σχηματίζονται αγγεία και αιματολίμνες . Η όλη δομή μέχρι την 4η εβδομάδα της κύησης θα εμπεριέχει και τις λεγόμενες "λάχνες" οι οποίες είναι αγγειακοί σχηματισμοί που έχουν σκόπό την ανταλλαγή αερίων και θρεπτικών συστατικών . Οι λάχνες είναι οι μικροσκοπικές δομές στις οποίες επιτελούνται όλες οι ανταλλαγές μεταξύ μητέρας και εμβρύου . Ολα αυτά τα γεγονότα δεν μπορούμε να τα απεικονίσουμε υπερηχογραφικά . Επιγραμματικά αναφέρουμε ότι το λαχνωτό χόριο είναι το τμήμα εκείνο του χορίου που έχει εμφυτευτεί στο ενδομήτριο και έχει λάχνες , και θα γίνει πλακούντας , ενώ το λείο (άλαχνο) χόριο είναι εκείνο το τμήμα του εμβρύου που αποτελεί την "οροφή" του εμβρυϊκού σάκου και θα γίνει χοριακή μεμβράνη . Αργότερα (περί την 10η -14η εβδομάδα) μια άλλη μεμβράνη του εμβρύου , η αμνιακή , θα "κολλήσει" πάνω στη χοριακή μεμβράνη . Ετσι , στο τέλος της εγκυμοσύνης , η μεμβράνη , ο σάκος που περιέχει το αμνιακό υγρό , ενώ φαίνεται ότι είναι μια , στην πραγματικότητα έχει προκύψει από δύο μεμβράνες , την χοριακή από την εξωτερική πλευρά και την αμνιακή από την εσωτερική . Τα κύτταρα που λαμβάνουμε από την τροφοβλάστη είναι εμβρυϊκά κυτταρα και έχουν το ίδιο ακριβώς DNA με το παιδί που θα γεννηθεί . Είναι ενδιαφέρον ότι η φύση "ξοδεύει" πάρα πολλά κύτταρα για την δημιουργία του πλακούντα , περισσότερα από τα μισά κυτταρα όλου του εμβρύου στο στάδιο της βλαστοκύστης . Αυτό το γεγονός υποδηλώνει την τεράστια σημασία του πλακούντα .
Σχέδιο μιας μετωπικής τομής της μήτρας που δείχνει την ανύψωση του θυλακοειδούς φθαρτού που δημιουργήθηκε από τον επεκτεινόμενο χοριακό σάκο σε ένα εμφυτευμένο έμβρυο 4 εβδομάδων . Στο σχήμα φαίνονται οι μεταβαλλόμενες σχέσεις των εμβρυϊκών υμένων προς το φθαρτό . Στο τελικό σχέδιο το άμνιο και το χόριο έχουν συνενωθεί μεταξύ τους καθώς και με το γνήσιο φθαρτό , εξαλείφοντας έτσι τη μητρική κοιλότητα . Παρατηρήστε ότι οι λάχνες εξακολουθούν να υπάρχουν μόνο όπου το χόριο έρχεται σε σχέση με το βασικό φθαρτό και ότι στην αρχή ο πλακούντας είναι μεγαλύτερος από το έμβρυο . Απο τα μισά της εγκυμοσύνης και μετά το έμβρυο αρχίζει να μεγαλώνει πιό γρήγορα από τον πλακούντα .
-
Το λαχνωτό χόριο εμφυτεύεται στο βασικό φθαρτό
-
Το λείο χόριο δεν έχει λάχνες , δεν θα γίνει πλακούντας , θα γίνει μεμβράνη και αυτή η μεμβράνη είναι που ανοίγει όταν "σπανε" τα νερά . Το σωστό όνομα είναι "αμνιοχοριακή μεμβράνη" .
-
Ο βασικός φθαρτός είναι το τμήμα του ενδομητρίου που εμφυτεύεται το έμβρυο . Από εκεί αργότερα θα δούμε ότι αναπτύσσεται ο πλακούντας .
-
Ο θυλακοειδής φθαρτός είναι το ενδομήτριο που καλύπτει το έμβρυο όταν αυτό εμβυθιστεί για να εμφυτευτεί . Δεν προκύπτουν εμβρυϊκές δομές από αυτό το τμήμα .
-
Ο γνήσιος φθαρτός είναι το υπόλοιπο ενδομήτριο της κύησης . Δεν προκύπτουν εμβρυϊκές δομές από αυτό το τμήμα .
-
Ο πλακούντας θα προκύψει από την τροφοβλάστη , το λαχνωτό χόριο και το βασικό φθαρτό .
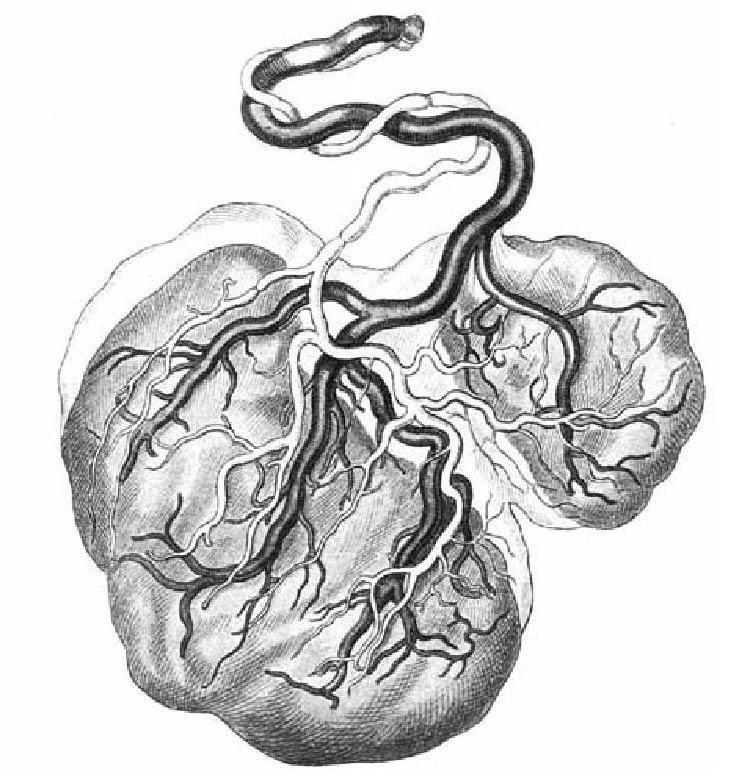
Αιμάτωση του Πλακούντα
Σχήμα αιματώσεως του πλακούντα
Ο πλακούντας και ο ομφάλιος λώρος σχηματίζουν ένα σύστημα μεταφοράς ουσιών μεταξύ της μητέρας και του εμβρύου. Τα Θρεπτικά συστατικά και - κυρίως - το οξυγόνο περνούν από το αίμα της μητέρας μέσω του πλακούντα στο εμβρυϊκό αίμα . Το οξυγόνο μεταφέρεται από τη μητέρα στο έμβρυο ενώ το διοξείδο του άνθρακα περνά από το έμβρυο στη μητέρα . Το διοξείδιο του άνθρακα αποτελεί το τελικό προϊόν του μεταβολισμού του εμβρύου και πρέπει με κάποιο τρόπο να αποβληθεί . Ετσι , ο πλακούντας αποτελεί για το έμβρυο , ότι και ο πνεύμονας για τον ενήλικα , αποβάλλει δηλαδή το διοξείδιο του άνθρακα εκτός εμβρύου , στην περίπτωση αυτή δηλαδή το αποβάλλει στο μητρικό αίμα , και εν συνεχεία , οι πνεύμονες της μητέρας αποβάλλουν περισσότερη ποσότητα διοξειδίου του άνθρακα , της μητέρας και του έμβρύου μαζί . Οι λειτουργίες του πλακούντα είναι πολλαπλές και ποικίλλες . Εκτός από την ανταλλαγή αερίων (οξυγόνου και διοξειδίου) ο πλακούντας επιτελεί μεταβολικές αλλά και ορμονικές λειτουργίες .
Φυσιολογική αποκόλληση πλακούντα κατά το τέταρτο στάδιο του τοκετού (δηλ. κατά την υστεροτοκία)
Φυσιολογική Αποκόλληση Πλακούντα Κατά Την Υστεροτοκία
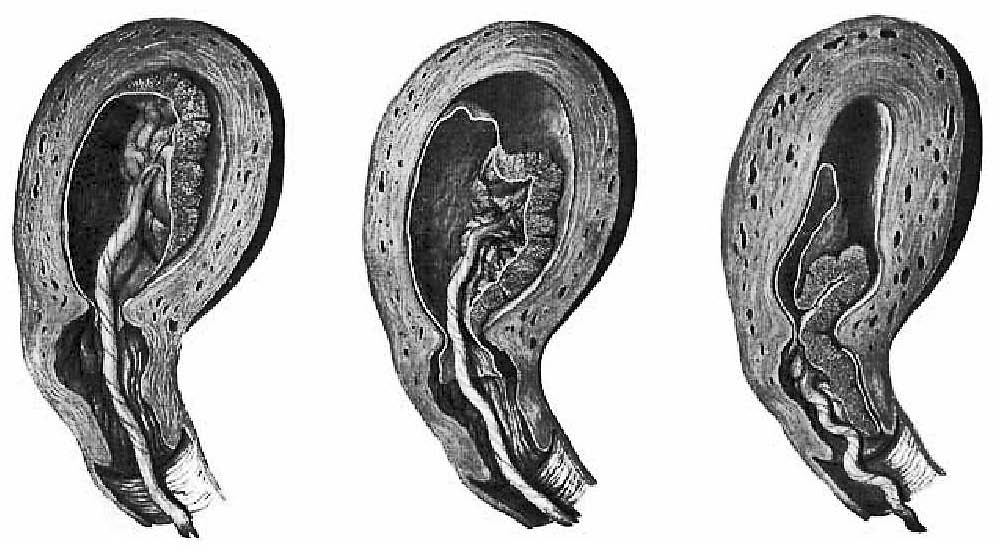
Μετά την έξοδο του νεογνού επακολουθεί το στάδιο της υστεροτοκίας . Κατά το στάδιο ετούτο , μετά περίοδο ηρεμίας 10 - 15 λεπτών επέρχονται νέες ωδίνες οι οποίες αποσκοπούν στην αποκόλληση του πλακούντα . Η αποκόλληση αυτή άρχεται από την σπογγώδη στοιβάδα του βασικού φθαρτού , της οποίας το μεγαλύτερο τμήμα παραμένει εντός της μήτρας . Η αποκόλληση μπορεί να γίνει με δύο μηχανισμούς (Schultze , Duncan) . Με τον πρώτο μηχανισμό η αποκόλλησ άρχεται από το κέντρο και επεκτείνεται προς την περιφέρεια , ενώ με τον δεύτερο γίνεται αντίστροφα . Σε κάθε περίπτωση δημιουργείται μια άθροιση αίματος μεταξύ του μητρικού τοιχώματος και της αποκολληθείσας μοίρας του πλακούντος . Μετά την έξοδο του πλακούντα εξέρχεται και το συσσωρευμένο αίμα από το οπισθοπλακουντιακό αιμάτωμα . Μετά την έξοδο του πλακούντα η μήτρα συσπάται και η αιμορραγία από την τραυματική επιφάνεια περιορίζεται .
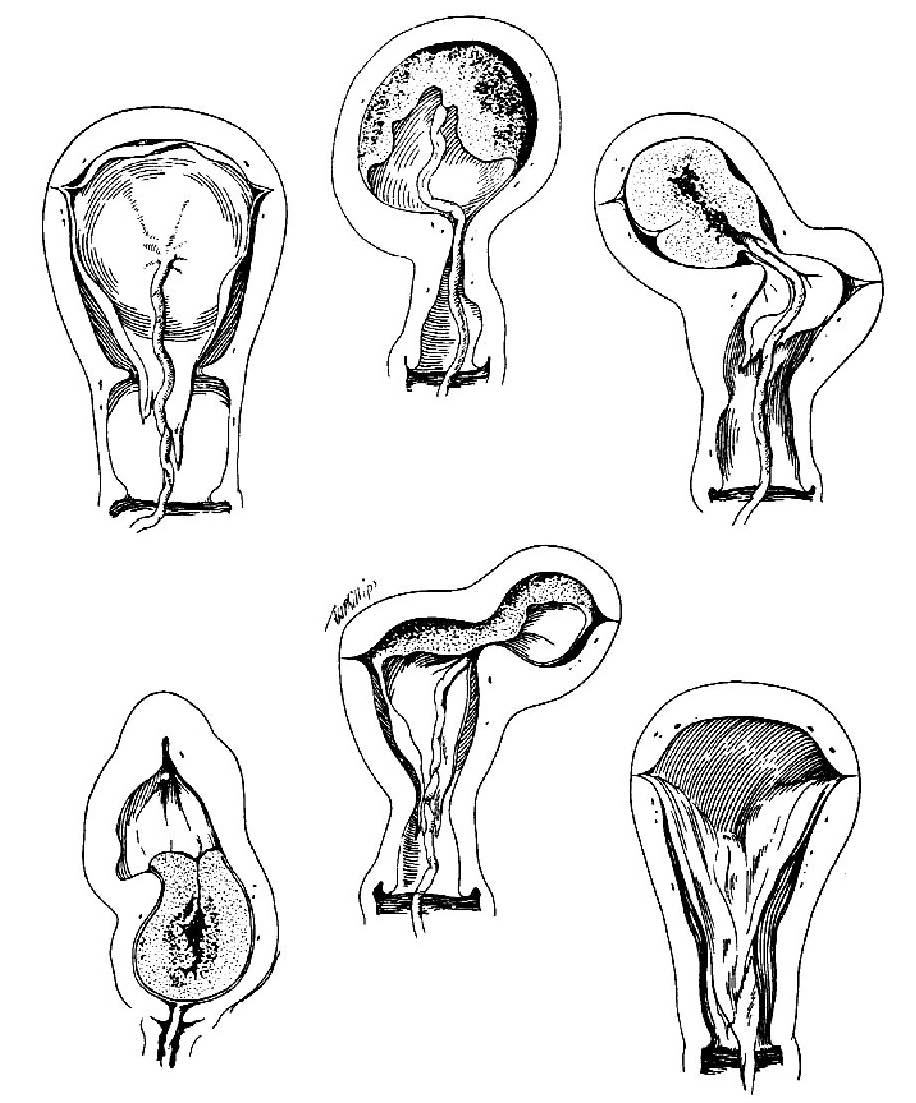
Ανωμαλίες κατακράτησης πλακούντα
Η σωστή και ομαλή αποκόλληση του πλακούντα αποτελεί υψίστης σημασίας δρώμενο στην μαιευτική . Ο μαιευτήρας είναι υπεύθυνος για την διεκπεραίωση των γεγονότων αυτών . Στις περισσότερες περιτπώσεις η υστεροτοκία , ο τοκετός δηλαδή του υστέρου (εκείνο που έρχεται μετά το βρέφος) , εξελίσσεται ομαλά . Αλλά υπάρχουν και περιτπώσεις που ο πλακούντας κατακρατείται . Στο παρακάτω σχήμα φαίνονται μερικές μόνο από αυτές τις περιτπώσεις . Ενδεικτικά αναφέρουμε ότι οι περιπτώσεις αυτές δεν μπορούν να γίνουν πάντα αντιληπτές με την προγεννητική υπερηχογραφία . Οι ανωμαλίες του Συμφυτικού - Στιφρού - Διεισδυτικού [ Accreta - Increta - Percreta ] πλακούντα μπορούν στις περισσότερες περιπτώσεις να προβλεφθούν (εξετάζονται παρακάτω) . Σε όλες αυτές τις περιπτώσεις , ο μαιευτήρας καλείται να αντιμετωπίσει μια απρόβλεπτη (τις περισσότερες φορές) κατάσταση η οποία μπορεί να εξελιχθεί σε σοβαρή αιμορραγία .
Μορφές κατακρατηθέντος πλακούντος. α. Κατακρατηθείς πλακούς λόγω συμφύσεων στο τοίχωμα της μήτρας. β. Κατακρατηθείς πλακούς λόγω δακτυλίου σύσπασης. γ. Κατακρατηθείς πλακούς από ανώμαλες συσπάσεις του ενός κέρατος. δ. Κατακρατηθείς πλακούς από εξωτερική σύσφιξη. ε. Κατακρατηθείς πλακούς από συσπάσεις ολόκληρης της μήτρας. στ. Κατακράτηση των μεμβρανών.
Είναι σημαντικό να σημειωθεί οτι οι παραπάνω ανωμαλίες μπορεί να παρουσιάζουν ελαφρότερες παραλλαγές , οι οποίες μπορεί να μήν είναι εμφανείς στην υπερηχογραφία .
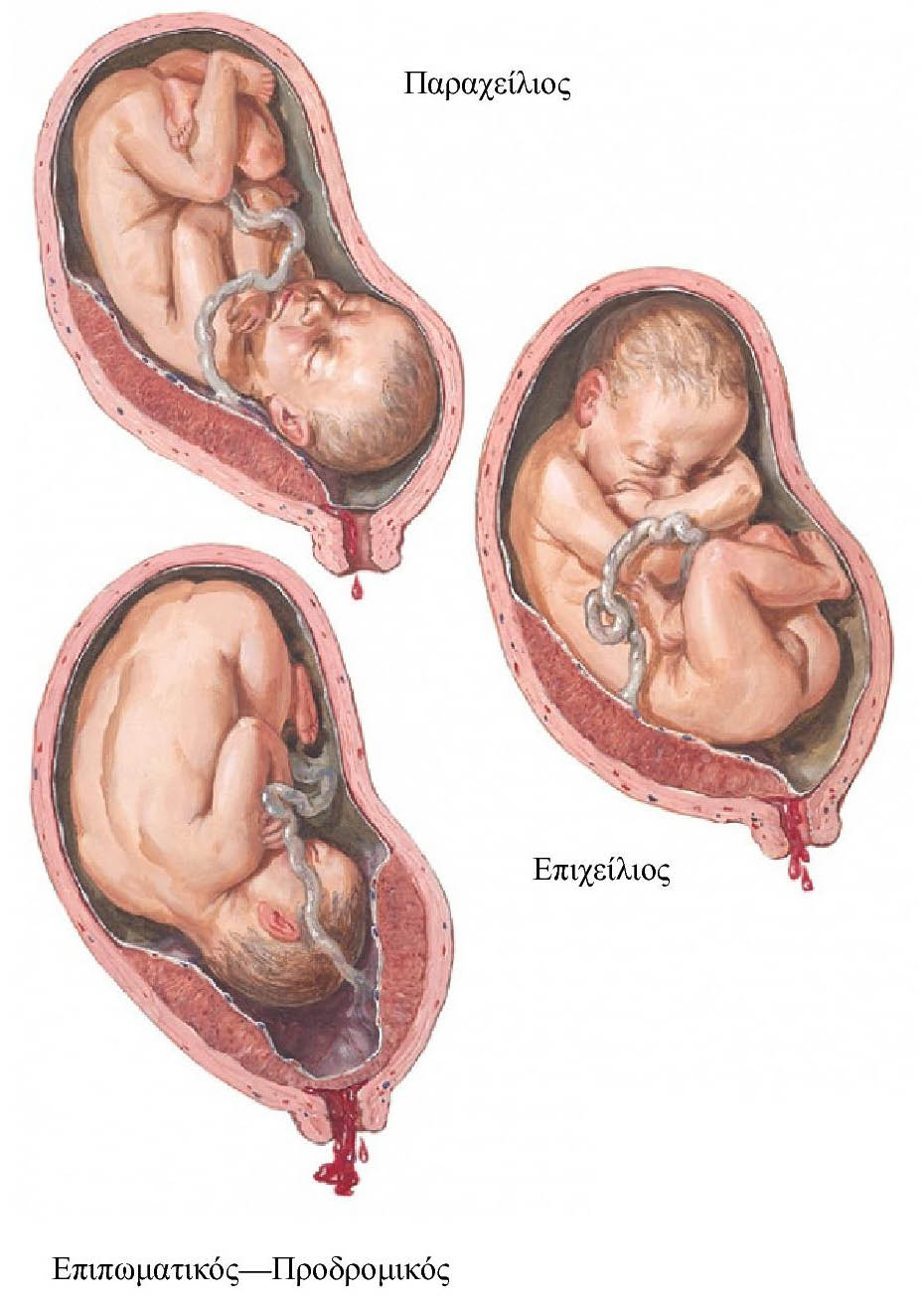
Ανωμαλίες Θέσεως Εμφύτευσης Του Πλακούντα (Επιχείλιος , Παραχείλιος , Επιπωματικός - Προδρομικός)
Αυτές οι ανωμαλίες ανιχνεύονται με την υπερηχογραφία . Ανάλογα με τη θέση εμφύτευσης του πλακούντα , μπορούμε να διαχωρήσουμε τρείς καταστάσεις πέραν του φυσιολογικού .
-
Το φυσιολογικό , οπου το όριο του πλακούντα είναι μεγαλύτερο από 2 εκατοστά από το τραχηλικό στόμιο
-
Τον παραχείλιο , όπου το όριο του πλακούντα , το χείλος του δηλαδή , αγγίζει το τραχηλικό στόμιο
-
Τον επιχείλο , όπου το χείλος του πλακούντα , καλύπτει το τραχηλικό στόμιο
-
Και τον Επιπωματικό ή Προδρομικό , όπου ολόκληρος ο πλακούντας ή τουλάχιστον μεγάλο τμήμα του , καλύπτει το τραχηλικό στόμιο .
Η συμβολή Της Υπερηχογραφίας στην διάγνωση του προδρομικού πλακούντα είναι ανεκτίμητη . Η υπερηχογραφία μπορεί να προβλέψει με ακρίβεια και βεβαιότητα αν υπάρχει ή όχι προδρομικός πλακούντας και έτσι να ληφθούν τα απαραίτητα μέτρα για την αποφυγή σοβαρόταων επιπλοκών . Στο υπερηχογράφημα του δευτέρου τριμήνου της κύησης μεταξύ των άλλων θα πρέπει να ελέγχεται η θέση του πλακούντα και θα πρέπει να επαναπροσδιορίζεται με διακολπικό υπερηχογράφημα στις 32 εβδομάδες. Οι προηγούμενη υπερηχογραφικοί έλεγχοι είναι καθοριστικοί τον εντοπισμό των εγκύων γυναικών υψηλού κινδύνου, για εμφάνιση προδρομικού πλακούντα και για αιμορραγίες κατά το τρίτο τρίμηνο της κύησης. Ο υπερηχογραφικός επανέλεγχος της θέση και της απόστασης του πλακούντα από το έσω τραχηλικό στόμιο στις 32 εβδομάδες είναι κεφαλαιώδους σημασίας διότι σύμφωνα με την υπόθεση του “τροφοτροπισμού” η οποία στηρίχτηκε στη μελέτη των Oppenheimer και συν., ο πλακούντας μετατοπίζεται σε θέσεις του μυομήτριο με μεγαλύτερη αιμάτωση και η ταχύτητα μετατόπισης του πλακούντα είναι περίπου 5mm/εβδομάδα, ενώ στις περιπτώσεις γυναικών με προηγούμενη καισαρική τομή η παραπάνω μετατόπιση είναι μόλις 0.5mm/εβδομάδα. Θα πρέπει να τονισθεί (σύμφωνα με τα αποτελέσματα της ίδιας μελέτης), ότι δεν παρατηρήθηκε καμία μετατόπιση του πλακούντα όταν αυτός επικάλυπτε το έσω τραχηλικό στόμιο περισσότερο των 2 εκ. μετά τις 25 εβδομάδες της κύησης. Η θέση της μαγνητικής τομογραφίας στην διάγνωση προδρομικού πλακούντα είναι κυρίως χρήσιμη όταν ο πλακούντας έχει οπίσθια θέση του οποίου η υπερηχογραφική διάγνωση παραμένει δύσκολη.
Χαρακτηριστικό σύμπτωμα του προδρομικού - επιπωματικού είναι η ανώδυνη αιμορραγία που συμβαίνει ξαφνικά και συνήθως αφορά μεγάλη ποσότητα αίματος. Σημαντικό είναι επίσης το γεγονός ότι μπορεί να προκληθεί "εν αιθρία" δηλαδή χωρίς να προϋπάρχουν συσπάσεις της μήτρας . Η αιμορραγία συνήθως εμφανίζεται μετά την 32η εβδομάδα και μπορεί να υποχωρήσει μόνη της, για να επανεμφανιστεί σε σύντομο χρονικό διάστημα ή και μετά την έναρξη του τοκετού, οπότε είναι και σοβαρότερη. Η καρδιακή λειτουργία του εμβρύου συνήθως είναι φυσιολογική, εκτός από τις περιπτώσεις που υπάρχει μεγάλη αιμορραγία και εκτεταμένη αποκόλληση. Η ύπαρξη προδρομικού πλακούντα σχετίζεται με ανώμαλες προβολές του εμβρύου .
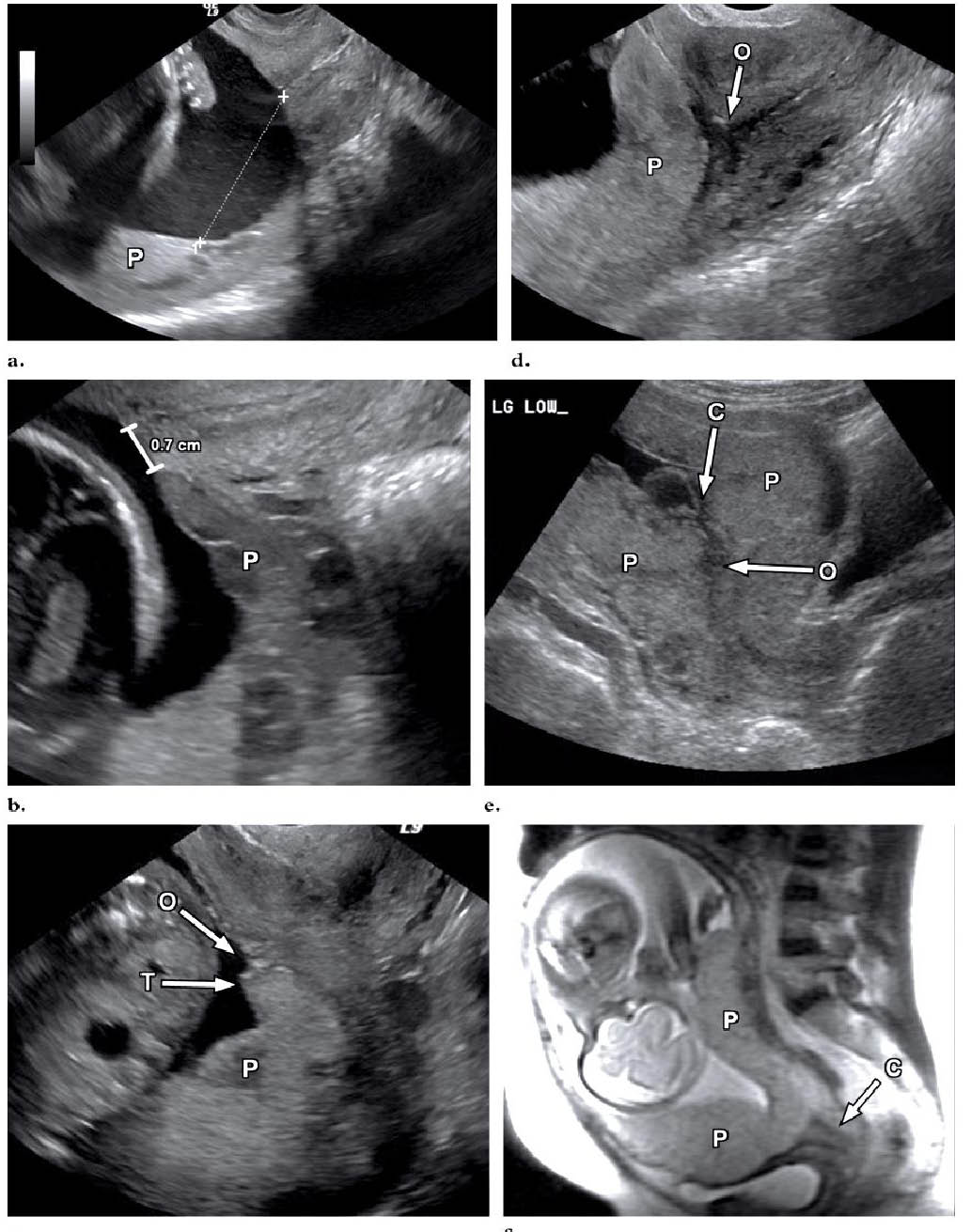
Φάσμα του πρόδρομικού πλακούντα . (a) διακολπικό υπερηχογράφημα που λαμβάνεται στις 27 εβδομάδες κύησης , το οποίο δείχνει καθαρά ένα οπίσθιο πλακούντα (P) χωρίς προδρομικό. Η κατώτερη άκρη του πλακούντα είναι περίπου 5 εκατοστά από το έσω τραχηλικό στόμιο . Οι αποστάσεις μεγαλύτερες από 2 cm θεωρούνται φυσιολογικές . (b) Διακολπικό υπερηχογράφημα που λαμβάνεται στις 20 εβδομάδες κύησης δείχνει έναν πλακούντα χαμηλής πρόσφυσης (Ρ). Το περιθώριο του πλακούντα έρχεται μόλις 0,7 cm από από το έσω τραχηλικό στόμιο. (c) Διακολπικό υπερηχογράφημα που λαμβάνεται στις 19 εβδομάδες κύησης παρουσιάζει οριακό προδρομικό πλακούντα. Η άκρη του πλακούντα (Τ) βρίσκεται αμέσως στο εσωτερικό του στομίου του τραχήλου (O), αλλά δεν το καλύπτει . P = σώμα του πλακούντα . (d) Διακολπικό υπερηχογράφημα που λαμβάνεται στις 19 εβδομάδες κύησης δείχνει πλήρη προδρομικό πλακούντα . Ο πλακούντας (Ρ) καλύπτει πλήρως το έσω τραχηλικό στόμιο (O). (e) Διακοιλιακά υπερηχογραφήματα που λαμβάνονται στις 18 εβδομάδες κύησης και εικόνα μαγνητικής τομογραφίας (f) που λαμβάνεται στις 29 εβδομάδες κύησης δείχνουν Επιπωματικό - προδρομικό πλακούντα . Ο πλακούντας (Ρ) καλύπτει πλήρως το έσω τραχηλικό στόμιο (O στην e). Στην περίπτωση που φαίνεται στην υπερηχογραφική εικόνα (e) , ο ομφάλιος λώρος (c στην e) εισάγεται ακριβώς πάνω από το έσω τραχηλικό στόμιο .
Ο πρόδρομικος πλακούντας , όπως και οι συμφητικος - στιφρός - διεισδυτικός πλακούντας , και τα προδρομικα αγγεια είναι σημαντικές αιτίες της αιμορραγίας κατά το δεύτερο ήμισυ της εγκυμοσύνης και του τοκετού. Οι παράγοντες κινδύνου για πρόδρομικο πλακούντα περιλαμβάνουν την προηγούμενη καισαρική τομή, την διακοπή της κύησης , την ενδομήτρια χειρουργική επέμβαση, το κάπνισμα, την πολυδυμη κύηση, την πολυτοκια , και την ηλικία της μητέρας. Η διαγνωστική μεθοδος επιλογής για πρόδρομικο πλακούντα είναι το διακολπικό υπερηχογράφημα, και στις γυναίκες με πλήρη πρόδρομικο πλακούντα θα πρέπει να γινεται καισαρική τομή. Διάφορες μελέτες δείχνουν ότι, όταν ο πλακούντας είναι σε απόσταση απο τραχηλικό στόμιο άνω των 2 cm, οι γυναίκες μπορούν να έχουν ασφαλή κολπικό τοκετό. Ο τοκετος θα πρέπει να λάβει χώρα σε ένα κεντρο, με επαρκείς εγκαταστάσεις φύλαξης αίματος. Η συχνότητα του συμφητικου πλακούντα αυξάνεται, κυρίως λόγω της αύξησης στα ποσοστά της καισαρικής τομής . Αυτή η κατάσταση μπορεί να σχετίζεται με μεγάλη αιμορραγία κατά το χειρουργειο. Η προγεννητική διάγνωση μπορεί να συμβάλει στη μείωση της νοσηρότητας και της θνησιμότητας. Ακόμα και οι γυναίκες που είναι γνωστό ότι έχουν απλό συμφητικο πλακούντα θα πρέπει κάνουν καισαρική τομή .
Οι προδιαθεσικοί παράγοντες είναι κοινοί για τον προδρομικό και στιφρό
πλακούντα:
• Μεγάλη μητρική ηλικία (>35έτη)
• Πολυτοκία
• Προηγούμενες επεμβάσεις στην ενδομήτρια κοιλότητα [καταστροφή του
στρώματος του ενδομητρίου (θεραπευτική απόξεση, υστεροσκοπική αφαίρεση
λειομυωμάτων μήτρας)]
• Ουλή στην μήτρα [πλημμελής αιμάτωση της μήτρας (καισαρική τομή,
εκπυρήνηση ινομυωμάτων)
• Αυξημένη τιμή της α-φετοπρωτεϊνης (>2ΜοΜ) στον ορό της μητέρας (αύξηση
του ποσοστού εμφάνισης στιφρού πλακούντα)
• Συνύπαρξη καισαρικής τομής και προδρομικού πλακούντα αυξάνει δραματικά
την εμφάνιση στιφρού πλακούντα
Προδρομικός - Επιπωματικός Πλακούντας : Διάγνωση και Προγεννητική Αντιμετώπιση
Η νοσηρότητα και η θνησιμότητα του Εμβρύου και της μητέρας από προδρομικό πλακούντα είναι σημαντικότατη [1-4] και συνδέεται με υψηλές απαιτήσεις σε νοσοκομειακούς και ιατρικούς πόρους . Υπάρχουν μερικές συναινετικές απόψεις ως προς το πώς πρέπει να διαχειρίζονται και να ελέγχονται αυτές τις περιπτώσεις, ειδικά στον 21ο αιώνα που παρατηρείται μια αυξανόμενη συχνότητα αυτών των επιπλοκών . [5,6] . Σκοπός των αναφορών αυτών είναι να παρουσιαστούν οι επικρατούσες απόψεις (κατευθυντήριες οδηγίες) για τις μεθόδους διάγνωσης του προδρομικού πλακούντα και την κλινική διαχείριση αυτού τόσο στην προγεννητική όσο και στην περιγεννητική περίοδο. Προδρομικός πλακούντας υπάρχει όταν ο πλακούντας εμφυτεύεται εξ ολοκλήρου ή εν μέρει στο κατώτερο τμήμα της μήτρας. Αν καταπατά το τραχηλικό στόμιο θεωρείται επιπωματικός . Αυτή η διάγνωση προσδιορίζεται με υπερηχογραφικές τεχνικές που αποσκοπούν στην απεικόνιση του πλακούντα πάνω στο τραχηλικό στόμιο και τη σχέση του με το έμβρυο .
Κύηση 24 εβδομάδων .
3D Trans Cine
Τρισδιάστατη Υπερηχογραφία από προσωπικό αρχείο .
Κατώτερο όριο πλακούντα σε όλο το πλάτος τραχήλου .
Οι κλινικές αποφάσεις για τις γυναίκες με προδρομικό πλακούντα πλακούντα γίνονται με βάση τα υπερηχογράφημα ευρήματα. Η διάγνωση και η προγεννητική αντιμετώπιση του προδρομικού - επιπωματικού πλακούντα αποτελεί ένα τεράστιο κεφάλαιο , και φυσικά δεν μπορεί να αναλυθεί πλήρως σε μία σελίδα ... Παρόλαυτά υπάρχουν μερικές ουσιαστικές οδηγίες οι οποίες έχουν αποδειχθεί και διαθέτουν ουσιαστική τεκμηρίωση . Μερικές από αυτές παρουσιάζονται παρακάτω .
" Transvaginal ultrasound is safe in the presence of placenta praevia, and is more accurate than transabdominal ultrasound in locating the placenta. "
Το Διακολπικό υπερηχογράφημα είναι ασφαλές σε παρουσία προδρομικού πλακούντα , και είναι πιο ακριβές από ό, τι το διακοιλιακό στον εντοπισμό του πλακούντα. Υπάρχουν πολλές προοπτικές μελέτες στις οποίες έχει χρησιμοποιηθεί διακολπικό υπερηχογράφημα για τη διάγνωση του προδρομικού πλακούντας και σε καμμία δεν έχει παρατηρηθεί αιμορραγική επιπλοκή , επιβεβαιώνοντας έτσι την ασφάλεια του διακολπικού υπερηχογραφήματος . [7-11] Στο δεύτερο τρίμηνο , η διακοιλιακή υπερηχογραφία συνδέεται με πολύ υψηλό αριθμό ψευδώς θετικών διαγνώσεων για προδρομικό – επιπωματικό πλακούντα [13] . Στο δεύτερο τρίμηνο 26-60 % των περιπτώσεων που διαγιγνώσκονται ως επιπωματικοί πλακούντες με διακοιλιακό υπερηχογράφημα αναταξινομούνται από το διακολπικό [8,10] ενώ στο τρίτο τρίμηνο η διακολπική υπερηχογραφία αλλάζει τη διάγνωση που έχει τεθεί από την διακοιλιακή υπερηχογραία στο 12% των εγκύων . Δηλαδή , μέχρι το τρίτο τρίμηνο , πολλές περιπτώσεις προδρομικού πλακούντα θα αναιρεθουν . Παρά ταύτα , χρειάζεται αυξημένη προσοχή .Η Μαγνητική τομογραφία συντελέι στη διάγνωση του Προδρομικού πλακούντα όταν η διακοιλιακή υπερηχογραφία δεν είναι απολύτως διαγνωστική και έχει το πλεονέκτημα ότι είναι δυνατή χωρίς γεμάτη ουροδόχο κύστη, και αποτελεί αντικειμενικό κριτήριο . Είναι ιδιαίτερα χρήσιμη στην απεικόνιση του οπίσθιου πλακούντα .
"In-patient management is still appropriate for women with major placenta praevia in the third trimester. Any home based care for such women should be conducted within a research context."
Η ενδονοσοκομειακή παρακολούθηση εξακολουθεί να συνιστάται για τις γυναίκες με επιβεβαιωμένο προδρομικό - επιπωματικό πλακούντα κατά το τρίτο τρίμηνο. Κάθε φροντίδα επιτόκου κατ’οίκον πρέπει να διεξάγεται εντός κάποιου ερευνητικού πλαισίου. [ Grade of recommendation A : Requires at least one randomized controlled trial as part of a body of literature of overall good quality and consistency addressing the specific recommendation. (Evidence levels Ia, Ib) . ] Η παραπάνω πρόταση αποτελεί "δόγμα" . Μια επίτοκος με προδρομικό πλακούντα πρέπει να βρίσκεται μέσα στο νοσοκομείο κατά το τρίτο τριμηνο . Αν αρχίσει να ματώνει , οι συνέπειες μπορεί να είναι καταστροφικές . Οποια γυναίκα επιθυμεί να λάβει μέρος σε μελέτες , είναι βέβαια ελεύθερη να το κάνει . Σε περιτπώσεις αρνήσεως καλό είναι να υπάρχει η ενυπόγραφη απόδειξη της ενημέρωσης του υπεύθυνου μαιευτήρα προς την επίτοκο .
"The use of cervical cerclage to reduce bleeding and prolong pregnancy is not backed up by sufficient evidence to recommend this practice outside of a clinical trial."
Η περίδεση του τραχήλου της μήτρας (cerclage) για τη μείωση της αιμορραγίας και την παράταση της κύησης δεν συνοδεύεται από επαρκή αποδεικτικά στοιχεία για να συστηθεί αυτή η πρακτική έξω από μια κλινική δοκιμή. [ Grade of recommendation A : Requires at least one randomized controlled trial as part of a body of literature of overall good quality and consistency addressing the specific recommendation. (Evidence levels Ia, Ib) . ]
"Women who have had a caesarean section in a previous pregnancy and who have a placenta praevia subsequently should be considered at high risk of having a morbidly adherent placenta. In such cases particular attention should be focused to confirming or excluding this diagnosis using ultrasound imaging. "
Οι γυναίκες που έχουν υποβληθεί σε καισαρική τομή σε μια προηγούμενη εγκυμοσύνη και οι οποίες έχουν προδρομικό πλακούντας , έχουν μεγάλες πιθανότητες να έχουν ΚΑΙ νοσηρά προσκολλημένο πλακούντα (Συμφυτικό - Στιφρό – Διεισδυτικό πλακούντα Accreta - Increta – Percreta ) . Σε τέτοιες περιπτώσεις, ιδιαίτερη προσοχή πρέπει να επικεντρωθεί στο να επιβεβαιώσει ή να αποκλείσει την εν λόγω διάγνωση χρησιμοποιώντας ενδελεχή υπερηχογραφική μελέτη . Η συνύπαρξη των ανωμαλιών αυτών προκαλεί μέγιστες επιπλοκές . [ Grade of recommendation B : Requires the availability of well controlled clinical studies but no randomised clinical trials on the topic of recommendations. (Evidence levels IIa, IIb, III) ] . (σημειώνεται ότι ακόμα και το Grade of recommendation B εχει ισχυρότατη κλινική τεκμηρίωση , και αποτελεί εξίσου "δογματική" οδηγία ) .
"The mode of delivery should be based on clinical judgment in each situation, but a placenta encroaching within 2cm of the internal os is a contraindication to attempting vaginal delivery."
Ο τρόπος τοκετού θα πρέπει να βασίζεται στην κλινική κρίση σε κάθε περίπτωση, αλλά κάθε πλακούντας του οποίου το χείλος καταπατά εντός 2 εκατοστά πλησίον του εσωτερικού τραχηλικού στομίου αποτελεί αντένδειξη για την προσπάθεια κολπικού τοκετού , και ένδειξη για καισαρική τομή . Η πρόταση αυτή αναφέρεται στους επιχείλιους και παραχείλιους πλακούντες .[ Grade of recommendation B : Requires the availability of well controlled clinical studies but no randomized clinical trials on the topic of recommendations. (Evidence levels IIa, IIb, III) ] . (σημειώνεται ότι ακόμα και το Grade of recommendation B εχει ισχυρότατη κλινική τεκμηρίωση , και αποτελεί εξίσου "δογματική" οδηγία ) .
Ανωμαλίες Πρόσφυσης Του Πλακούντα (Συμφυτικός - Στιφρός - Διεισδυτικός Accreta - Increta - Percreta)
Κατά τη διαδικασία της εμφύτευσης και ανάπτυξης του πλακούντα , ένα ελάττωμα στον κανονικό βασικό φθαρτό υμένα από προηγούμενη χειρουργική επέμβαση μπορεί να επιτρέψει την ανώμαλη προσκόλληση ή τη διείσδυση των χοριονικών λαχνών μέσα στο τοίχωμα της μήτρας (6). Η έκταση της εισβολής του πλακούντιακού ιστού ποικίλλει :
-
Η Επιφανειακή (επιπολής - Superficial) εισβολή ονομάζεται συμφυτικός πλακούντας (accreta) (περίπου 75% των περιπτώσεων)
-
Bαθύτερη εισβολή του μυομητρίου ονομάζεται στιφρός πλακούντας (increta) και
-
ακόμη βαθύτερη εισβολή που αφορά μέχρι και τον ορογόνο ή πλησίον πυελικών οργάνων ονομάζεται διεισδυτικός πλακούντας (percreta) (6)
Αυτή η ανώμαλη πρόσφυση του πλακούντα στην μήτρα μπορεί να οδηγήσει σε καταστροφική περιγεννητική αιμορραγία κατά τη στιγμή της υστεροτοκίας , η οποία συχνά απαιτεί υστερεκτομή (30). Ο επιπολασμός του συμφυτικού πλακούντα (accreta) έχει αυξηθεί περισσότερο από 10 φορές τα τελευταία 30 χρόνια (περίπου 1 στα 2.500 τοκετούς) (7,31). Αυτή η αύξηση φαίνεται να σχετίζεται με την αύξηση του ποσοστού των χειρουργικών επέμβασεων της μήτρας (απόξεση , υστεροσκοπικά χειρουγεία , ή καισαρική τομή),πράγμα που οδηγεί σε μια αδυναμία του φθαρτού που επιτρέπει την ανώμαλη πρόσφυση του πλακούντα (1,8). Δεδομένης της σημαντικής νοσηρότητας και θνησιμότητας που συνδέονται με τις ανωμαλίες πρόσφυσης του πλακούντα , η προγεννητική διάγνωση είναι σημαντική για να καταστεί δυνατή η προετοιμασία του μαιευτήρα για την διαχείριση των συνδεδεμένων επιπλοκών (6,34).
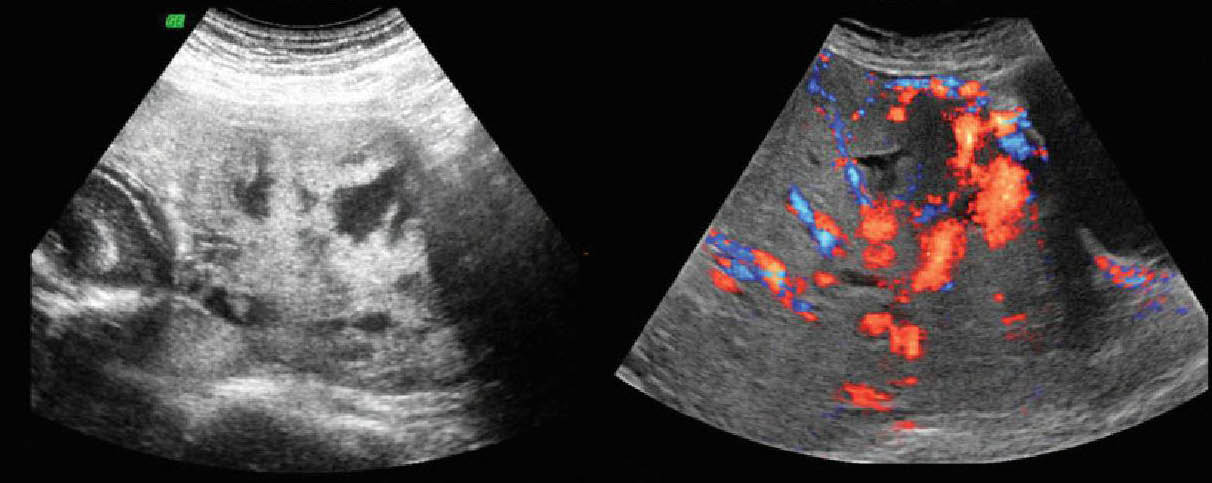
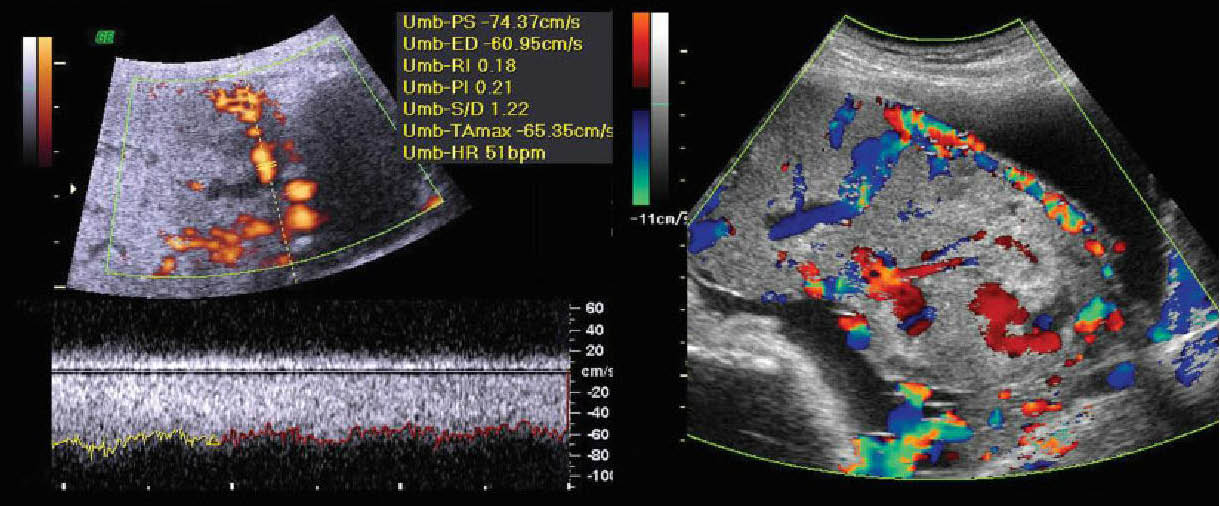
Δεδομένης της σημαντικής νοσηρότητας και θνησιμότητας που συνδέονται με τις ανωμαλίες πρόσφυσης του πλακούντα , η προγεννητική διάγνωση είναι σημαντική για να καταστεί δυνατή η προετοιμασία του μαιευτήρα για την διαχείριση των συνδεδεμένων επιπλοκών (6,34). Η υπερηχογραφία και το Doppler φαίνεται να είναι αποτελεσματικές στρατηγικές απεικόνισης για την ανίχνευση του πλακούντα με ανωμαλίες πρόσφυσης . Ιδιαίτερα ΄δε όταν εφαρμόζονται σε πληθυσμό υψηλού κινδύνου, όπως οι έγκυες με προηγηθείσα χειρουργική επέμβαση στην μήτρα ή προδρομικό πλακούντα (6,35). Τα υπερηχογραφικά ευρήματα του συμφυτικού πλακούντα (accreta) περιλαμβάνουν απώλεια του φυσιολογικού οπισθοπλακουντιακού ελεύθερου χώρου , ανωμαλίες της επαφής του μυομητρίου με την ουροδόχο κύστη , εξέχοντα πλακούντιακά κενά - πλακουντιακές λίμνες (Placental Lacunae) , και αυξημένη αγγείωση στη διεπαφή της μήτρας και της ουροδόχου κύστης (7,34,35). Από αυτές τις διάφορες υπερηχογραφικές ενδείξεις , η παρουσία των επιφανών πλακούντιακών λιμνών (Placental Lacunae) έχει την υψηλότερη θετική προγνωστική αξία (36). Οι λίμνες χαρακτηρίζονται από ασαφή όρια , ακανόνιστο σχήμα και και τυρβώδη αιματική ροή .
Υπερηχογραφικά διαγνωστικά κριτήρια του συμφυτικού πλακούντα και των λοιπών συναφών ανωμαλιών : Απώλεια του οπισθοπλακουντιακού υποηχογενούς χώρου , και εστιακή απώλεια της συνέχειας της υπερηχογένειας του βλεννογόνου της ουροδόχου κύστεως (βέλη) με ταυτόχρονη παρουσία εξωφυτικής πλακουντιακής μάζας (λευκό παχύ βέλος) να εισβάλλει στο χώρο της ουροδόχου κύστεως .
Υπερηχογραφικά διαγνωστικά κριτήρια του συμφυτικού πλακούντα και των λοιπών συναφών ανωμαλιών : Εμφάνιση "σκωροφαγωμένων" πλακουντιακών λιμνών (Moth-eaten placental lacunae) . Διάχυτη αιματική ροή μέσα στις πλακουντιακές λίμνες .
Υπερηχογραφικά διαγνωστικά κριτήρια του συμφυτικού πλακούντα και των λοιπών συναφών ανωμαλιών : Μεγάλη μέγιστη συστολική ταχύτητα ροής (Peak Systolic Velocity) και μικρή αντίσταση στη ροή . Υπεραγγείωση του ορίου μεταξύ ουροδόχου κύστεως και πλακούντα .
Ανωμαλίες του σχήματος του πλακούντα (Διλοβωτός , Μεμβρανώδης , Παραπλακούντας κλπ)
Οι Στρογγυλοί ή οβάλ πλακούντες είναι η κυρίαρχη μορφή πλακούντα του ανθρώπου , αλλά υπάρχουν και πολλές άλλες . Όταν ο πλακούντας είναι παράτυπος , το σχήμα του καθορίζεται από τη θέση, την τροφοδότηση με αίμα , την ενδεχόμενη ατροφία, και τον τρόπο της αρχικής εμφύτευσης . Ανωμαλίες μπορεί να αναπτυχθούν από παθολογικά γονίδια του εμβρύου που εκφράζονται από τον πλακούντα , από ένα μη φυσιολογικό μητρικό περιβάλλον , ή μια ανώμαλη αλληλεπίδραση εμβρύου-μητέρας .
Γενικές ανωμαλίες σχήματος πλακούντα
Δίλοβος πλακούντας - Παραπλακούντας
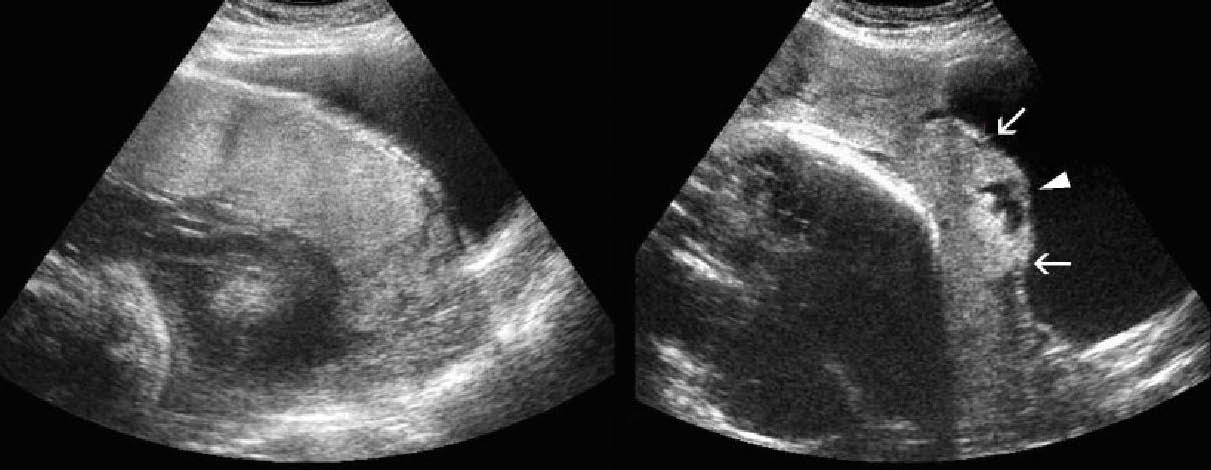
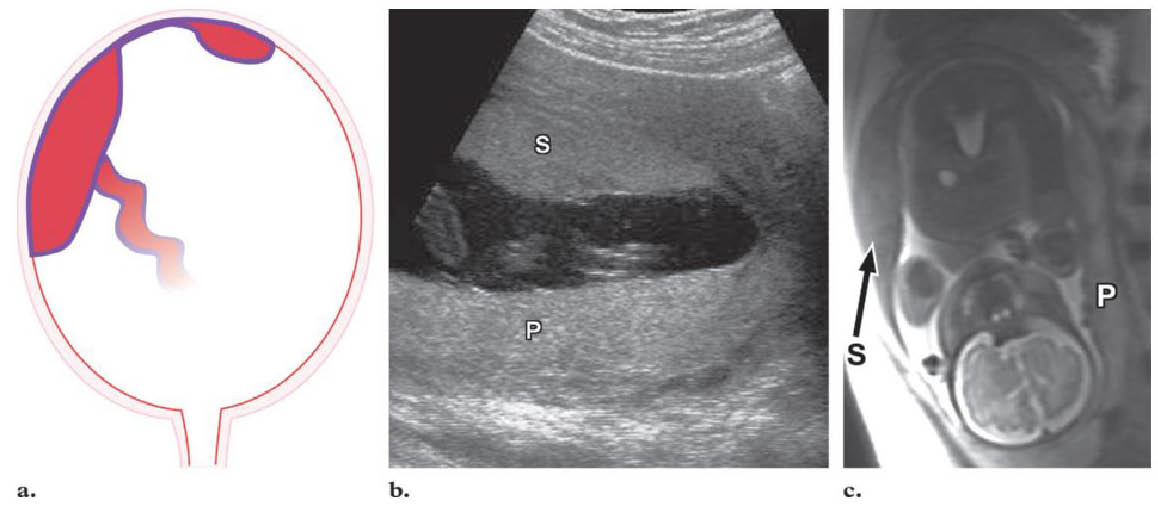
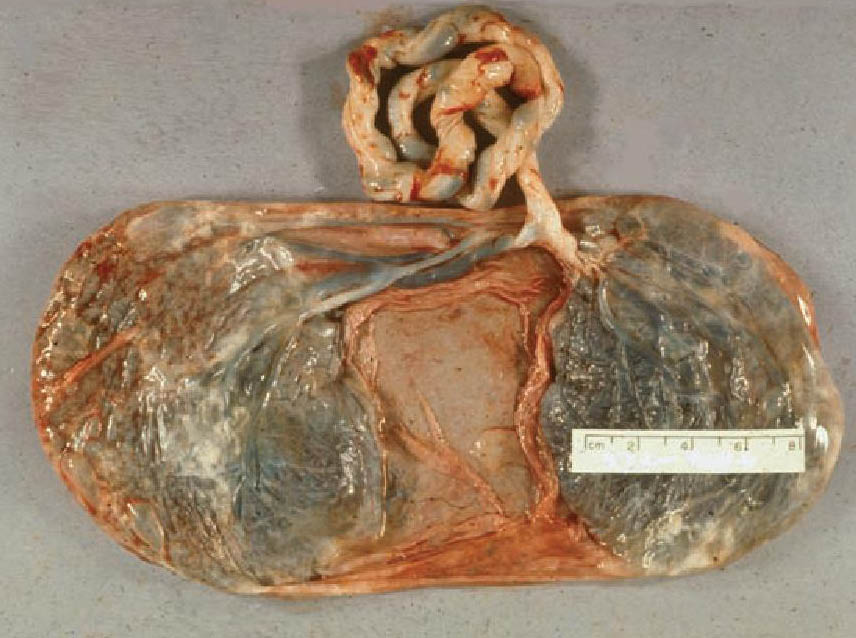
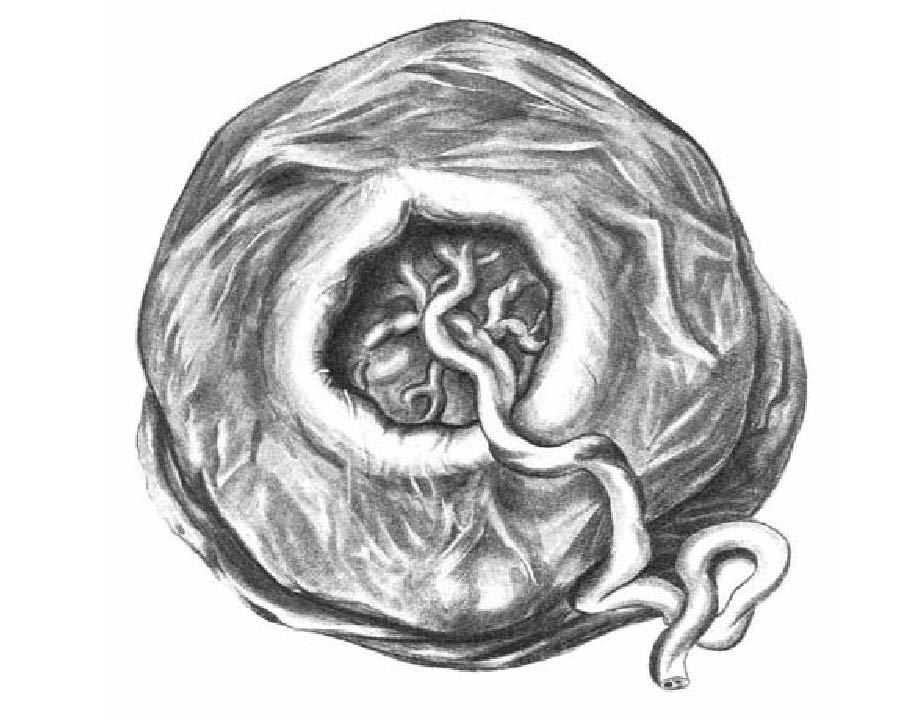
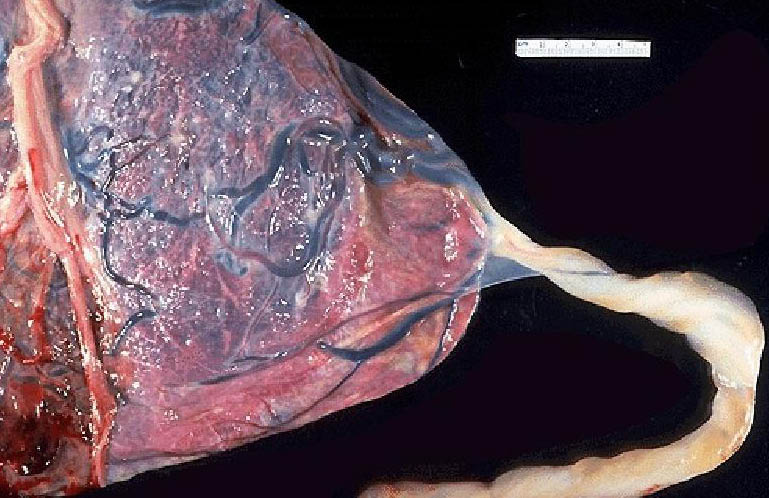
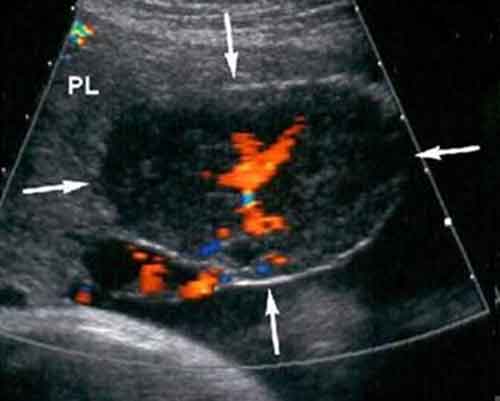
Μία από τις πιο εντυπωσιακές ανωμαλίες είναι ο δίλοβος πλακούντας , στον οποίο οι δύο περίπου ίσου μεγέθους λοβοί διαχωρίζονται με ένα τμήμα των μεμβρανών . Είναι παρών σε 1% έως 3% των κυήσεων . Ο ομφάλιος λώρος εισάγεται είτε σε κάποιο λοβό ή διαμέσου μεμβρανών , με υμενώδη έκφυση (velamentous insertion) . Ακόμη και αν η εισαγωγή δεν είναι υμενώδης , υπάρχουν πάντα μεμβρανώδη αγγεία που συνδέουν τους δύο λοβούς . Αν ένας λοβός είναι πολύ μικρότερος από τον άλλον , τότε ο πλακούντας λέγεται ότι έχει παραπλακούντα (succenturiate lobe) .
a) Διάγραμμα παραπλακούντα b) Διακοιλιακή Υπερηχογραφία η οποία δείχνει τον πλακούντα (P) και τον παραπλακούντα (S) . c) Μαγνητική τομογραφία . Radiographics. 2009 Sep-Oct;29(5):1371-91. doi: 10.1148/rg.295085242. Imaging of the placenta: a multimodality pictorial review. Elsayes KM1, Trout AT, Friedkin AM, Liu PS, Bude RO, Platt JF, Menias CO.
Οι πολυλοβωτοί πλακούντες προκύπτουν λόγω της εμφύτευσης σε περιοχές της μήτρας με μειωμένη αιμάτωση . Ένα παράδειγμα είναι η πλάγια εμφύτευση στα πρόσθια και στα οπίσθα τοιχώματα της μήτρας με ένα λοβό στο πρόσθιο και ένα στο οπίσθιο τοίχωμα. Άλλοι τοπικοί παραγόντες που οδηγούν σε πολυλοβωτό πλακούντα είναι η εμφύτευση πάνω σε ινομυώματα , σε περιοχές με προηγούμενη χειρουργική επέμβαση, πάνω στο δεξιό ή αριστερό κέρας της μήτρας , ή πάνω από τον τράχηλο . Μετά την εμφύτευση , υπάρχει προνομιακή αύξηση σε περιοχές υψηλής αιμάτωσης και ατροφία σε περιοχές με κακή αιμάτωση . Αυτό ονομάζεται τροπομορφισμός . Πράγματι , παρατηρούνται και ενδιάμεσες μορφές στις οποίες υπάρχουν δύο λοβοί , με μερική ή πλήρη απόφραξη του υπολειμματικού ιστού μεταξύ των λοβών. Αυτό το εύρημα υποδηλώνει ότι η κανονική δισκοειδείς πλακουντοποίηση ήταν αρχικά φυσιολογική , αλλά τοπικοί παραγόντες οδήγησαν σε ατροφία , με αποτέλεσμα να την ύπαρξη πολλαπλών λοβών .
Παραπλακούντας που συνδέεται αγγειακά με "εκτεθειμένο" τμήμα ομφαλίου λώρου (παραπλακούντας με υμενώδη έκφυση ομφαλίδας)
Διλοβωτός Πλακούντας . Διακρίνονται δύο περίπου ισομεγέθεις λοβοί .
Τα υμενώδη αγγεία που συνδέουν τους δύο λοβούς μπορεί περιστασιακά να υποστούν θρόμβωση, ρήξη , να συμπιεστούν ή να παρουσιάζουν κλινικά συμπτώματα όπως προδρομικά αγγεία (Vasa previa) με αιμορραγία. Προδρομικά αγγεία (Vasa previa) έχουμε όταν τα υμενώδη αγγεία εμποδίζουν το νεογνό να γεννηθεί , δηλαδή όταν μπαίνουν μπροστά στην πορεία του στον πυελογεννητικό σωλήνα . Οι δίλοβοι πλακούντες , όπως και οι παραπλακούντες συνδέονται με πολλαπλό αριθμό γεννήσεων , ινομυώματα , και προηγούμενες επεμβάσεις στη μήτρα . Οι μαιευτικές επιπλοκές συμπεριλαμβάνουν την προγεννητική αλλά και την περιγεννητική αιμορραγία, πρόδρομικό πλακούντα, και κατακράτηση ιστού του πλακούντα και μετά τον τοκετό .
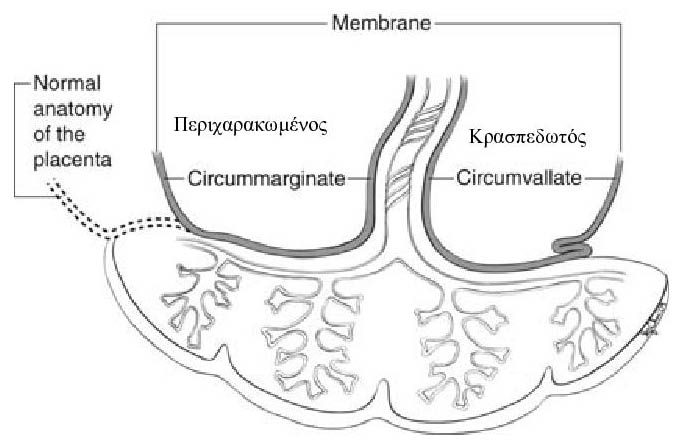
Περιχαρακωμένος Πλακούντας (Circumarginata , Circummarginate ) και Κρασπεδωτός Πλακούντας (Circumvallata , Circumvallate)
Σε Κρασπεδωτούς και περιχαρακωμένους πλακούντες , οι μεμβράνες του χορίου δεν εισάγονται στην άκρη του πλακούντα αλλά μάλλον σε κάποια απόσταση προς τα μέσα από το περιθώριο, προς τον ομφάλιο λώρο . Στο περιθώριο, βρίσκει κανείς συνήθως μεταβλητές ποσότητες ινώδους, πρόσφατους θρόμβους , και παλιό αίμα. Σε πλήρη κρασπέδωση , υπάρχει πλήρες περιφερειακό δαχτυλίδι που περιορίζει τη συνολική επιφάνεια του χορίου (Σχήματα 13.5, 13.6). Στην περιφέρεια, προεξέχει "γυμνός" πλακούντιακός ιστός . Το ινώδες που υπάρχει στην εισαγωγή των μεμβρανών προκαλεί πτύχωση των μεμβρανών, η οποία είναι χαρακτηριστική των κρασπεδωτών πλακούντων (circumvallates) Το άμνιο μπορεί να ακολουθήσει το χόριο σε πτύχωση , ή συνηθέστερα, καλύπτει την πτύχωση χωρίς περίπτυξη. Όταν δεν παρατηρείται πτύχωση των μεμβρανών, αυτό ονομάζεται περιχαράκωση (circummarginate) πλακούντα . Αυτές οι δύο μορφές δεν διαχωρίζονται σε αρκετές περιπτώσεις και υπάρχει μείγμα κοινών χαρακτηριστικών . Υπάρχει ευπάθεια , και μπορεί να υπάρξει Αιμορραγία στο περιθώριο του πλακούντα και να μιμείται έτσι την αποκόλληση του πλακούντα
Διάγραμμα που δείχνει τη διαφορά μεταξύ περιχαρακωμένου και κρασπεδωτού πλακούντα . Η κλινικη διάκριση (η διάκριση στην πράξη δηλαδή) είναι αρκετά δύσκολη .
Η συχνότητα των κρασπεδωτών είναι από 1,0% έως 6,5%, και η συχνότητα εμφάνισης των περιχαρακωμένων (circummargination) είναι έως και 25% των περιπτώσεων . Τις περισσότερες φορές όμως η έκταση είτε της κρασπέδωσης είτε της περιχαράκωσης είναι μικρή και έτσι περνούν απαρατήρητοι και χωρίς συμπτώματα . Οι συμπτωματικές περιπτώσεις είναι σπάνιες . Είναι σπάνιο επίσης να εντοπιστούν στο πρώτο τρίμηνο. Οι μαιευτικές επιπλοκές περιλαμβάνουν την αιμορραγία και τον πρόωρο τοκετό Πρόσθετα, περιλαμβάνουν την πρόωρη ρήξη μεμβρανών .Ο περιγεννητικός θάνατος , οι συγγενείς ανωμαλίες , η μονήρης ομφαλική αρτηρία , και ενδομήτρια καθυστέρηση της ανάπτυξης είναι περιπτώσεις που συνδέονται με αυτές τις ανωμαλίες του πλακούντα , με σχέση αιτίας - αποτελέσματος . Οταν στις περιπτώσεις αυτές υπάρχει κολπική αιμορραγία το αίμα που χάνεται είναι συχνά ένα μίγμα της μητέρας και του εμβρύου . (σε αντιδιαστολή με την κλασσική αποκόλληση όπου το αίμα είναι αποκλειστικά μητρικό) . Ετσι , μπορεί να προκύψει σημαντική νεογνική αναιμία . Έχει προταθεί ότι η περιχαράκωση (circummargination) έχει μικρότερη κλινική σημασία , ενώ η κρασπέδωση (circumvallation) έχει μεγαλύτερη μαιευτική σημασία . Ωστόσο, πολλοί προτιμούμε να βλέπουμε αυτές τις δύο οντότητες ως πτυχές της ίδιας διαδικασίας .
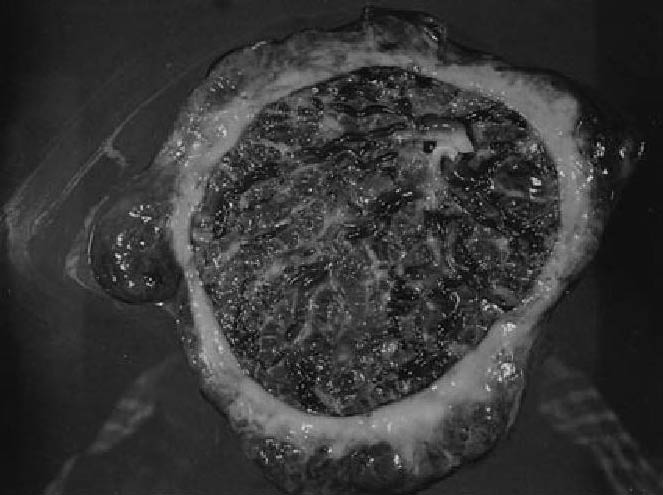
Τυπικός κρασπεδωτός πλακούντας , σχήμα
Τυπικός κρασπεδωτός πλακούντας , παρασκεύασμα(εικόνα Google)
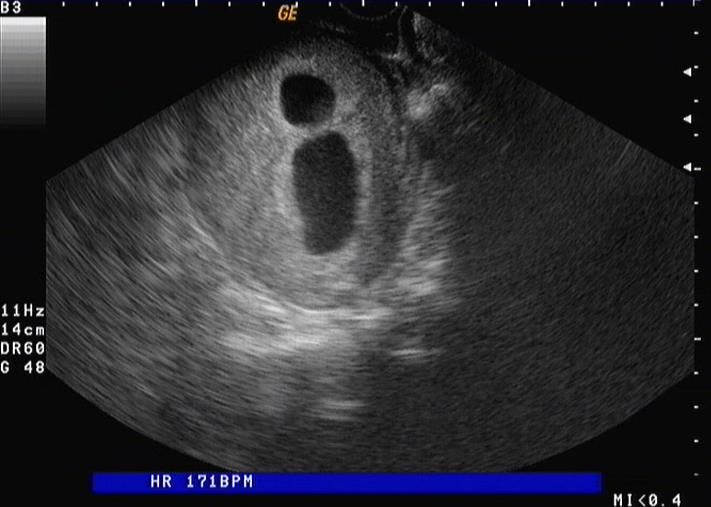
Στις πρώτες εβδομάδες ο κρασπεδωτός πλακούς μπορεί να δίδει την εντύπωση δύο σάκων κύησης .Φωτό από προσωπικό αρχείο .
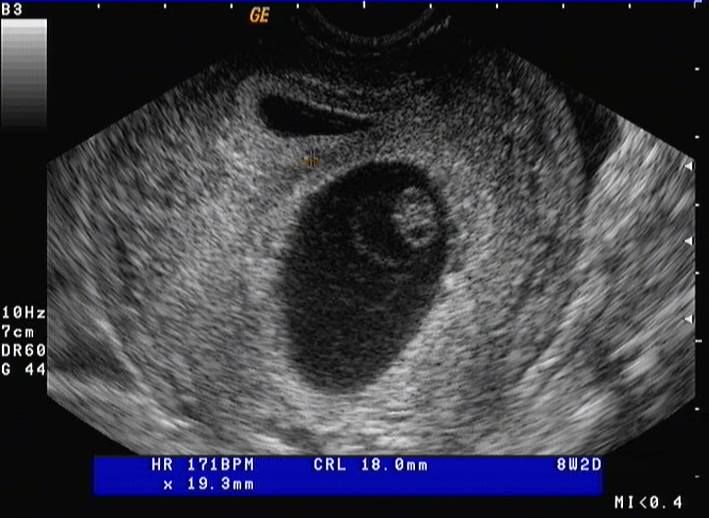
Στις πρώτες εβδομάδες , το κράσπεδο στην άκρη του πλακούντα μπορεί να φανεί όπως στην εικόνα και μάλιστα να "κολλάει" στο απέναντι τμήμα της μήτρας . Διακρίνεται , το έμβρυο , ο λεκιθικός ασκός και ο αμνιακός σάκος που δεν έχει κολλήσει στο χόριο ακόμα .Φωτό από προσωπικό αρχείο .
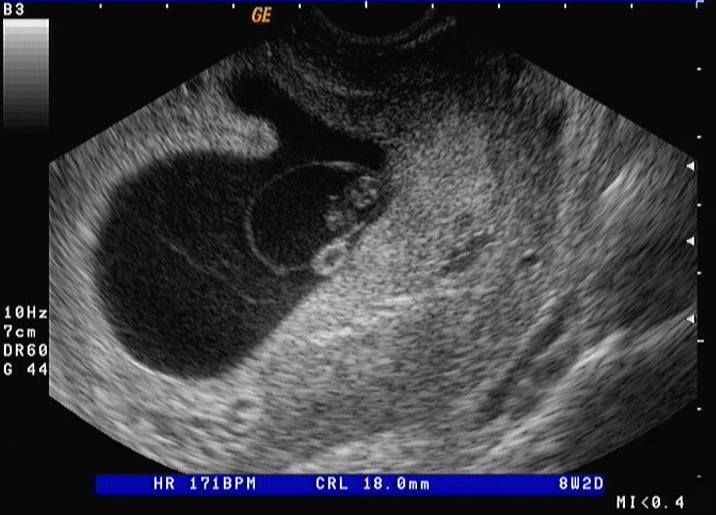
Στις πρώτες εβδομάδες , το κράσπεδο στην άκρη του πλακούντα μπορεί να φανεί όπως στην εικόνα . Διακρίνεται το έμβρυο , ο λεκιθικός ασκός και ο αμνιακός σάκος που δεν έχει κολλήσει στο χόριο ακόμα .Φωτό από προσωπικό αρχείο .
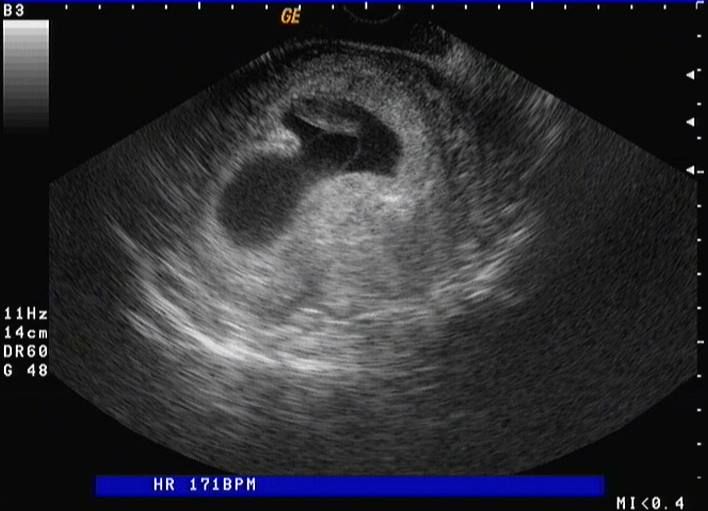
15 εβδομάδες . Το φύλο είναι εμφανές . Το άμνιο "κολλάει" στο απέναντι τοίχωμα της μήτρας . Το τμήμα του πλακούντα που περισσεύει , θα φανεί αργότερα να "επιπλέει" μέσα στη μήτρα . Χρειάζεται ενδελεχής παρακολούθηση για τον αποκλεισμό του συνδρόμου αμνιακής ταινίας . Φωτό από προσωπικό αρχείο .
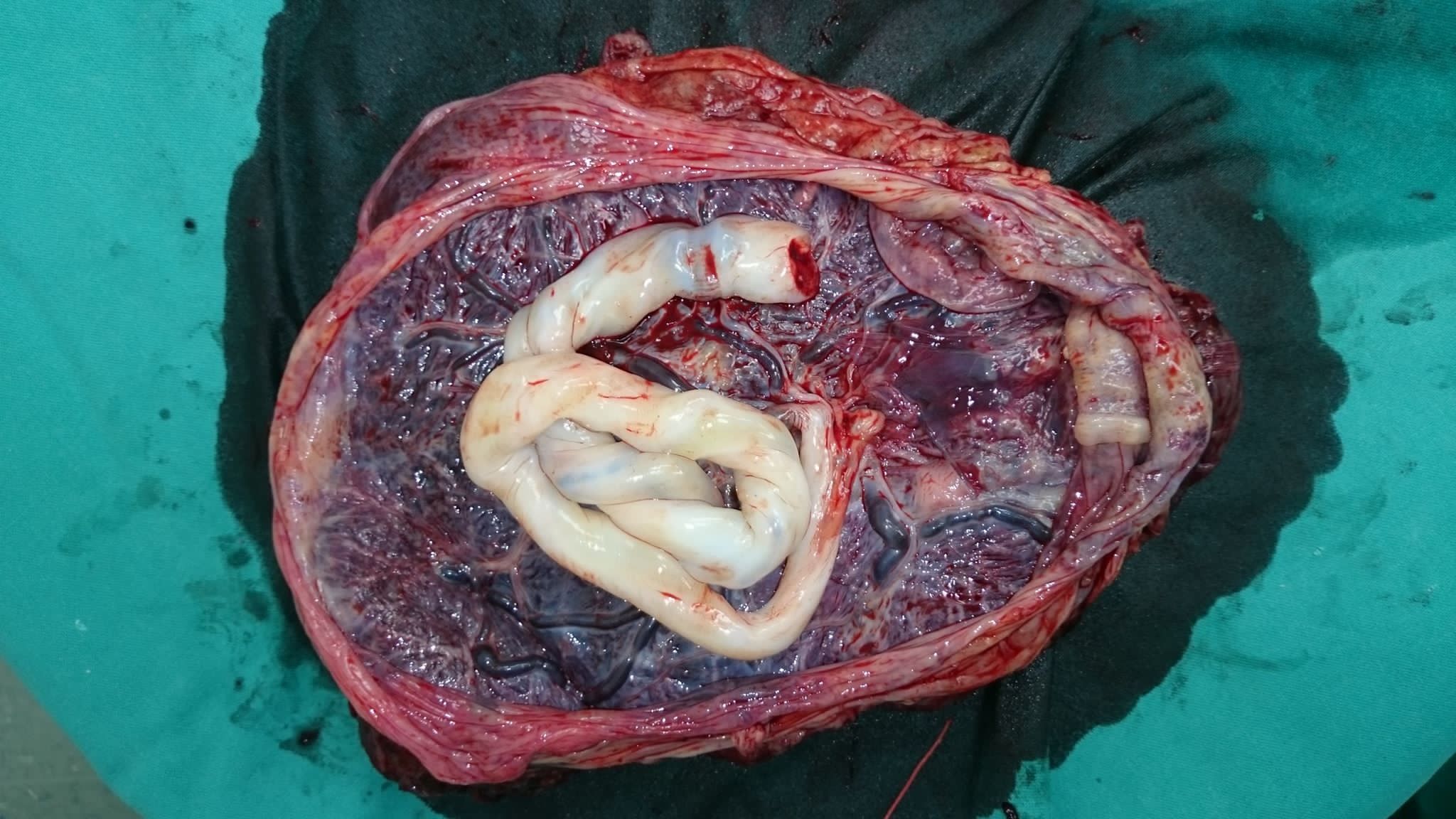
Παρασκεύασμα του πλακούντα μετά τον τοκετό . Φωτό από προσωπικό αρχείο . Η κρασπέδωση είναι εμφανής , και σχεδόν πλήρης (σε όλο σχεδόν το χείλος του πλακούντα) . Το σημαντικό ίσως είναι οτι υπήρχε αρκετή λειτουργική πλακουντιακή επιφάνεια .
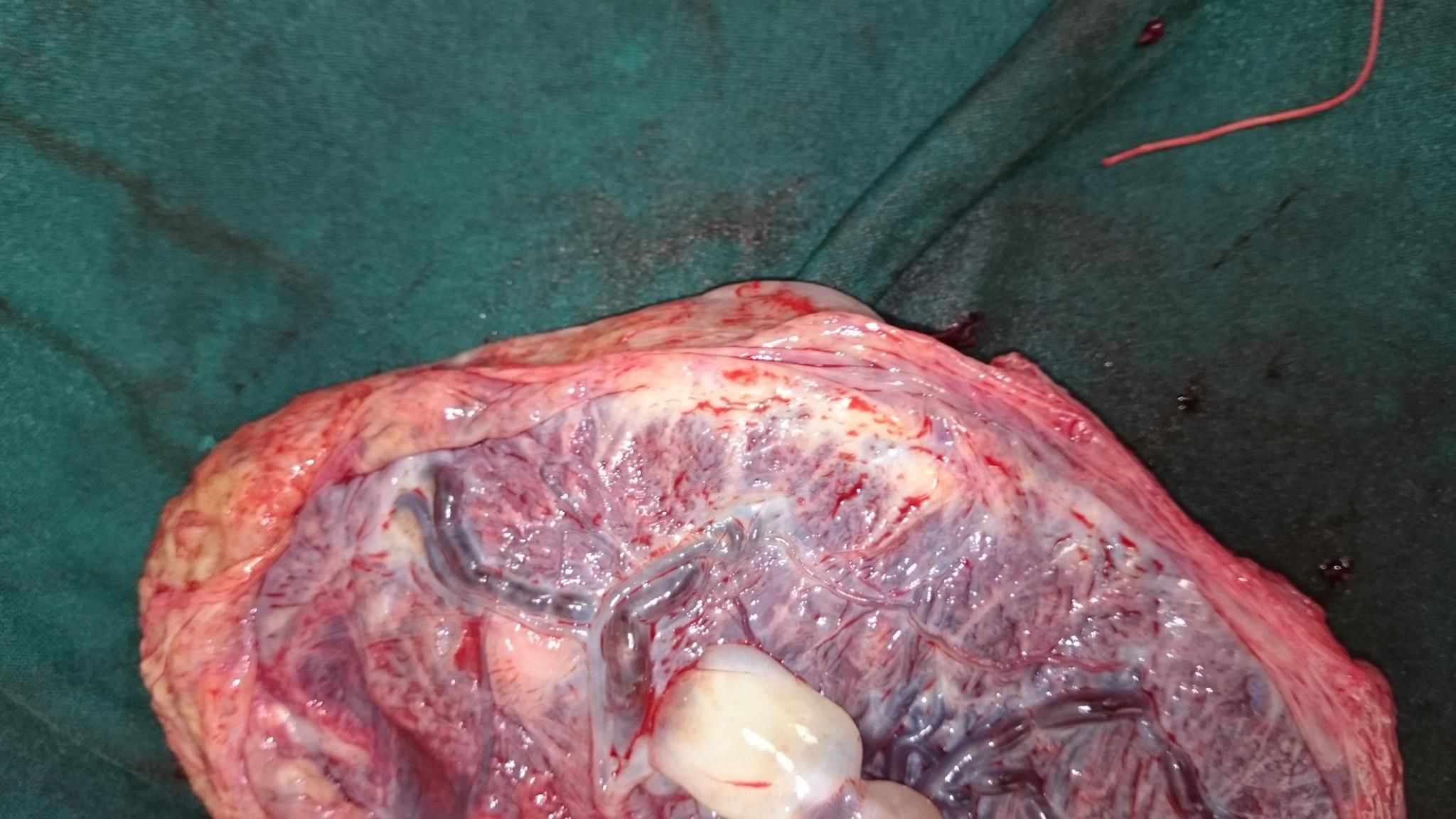
Φωτό από προσωπικό αρχείο . Η κρασπέδωση από πιό κοντά .
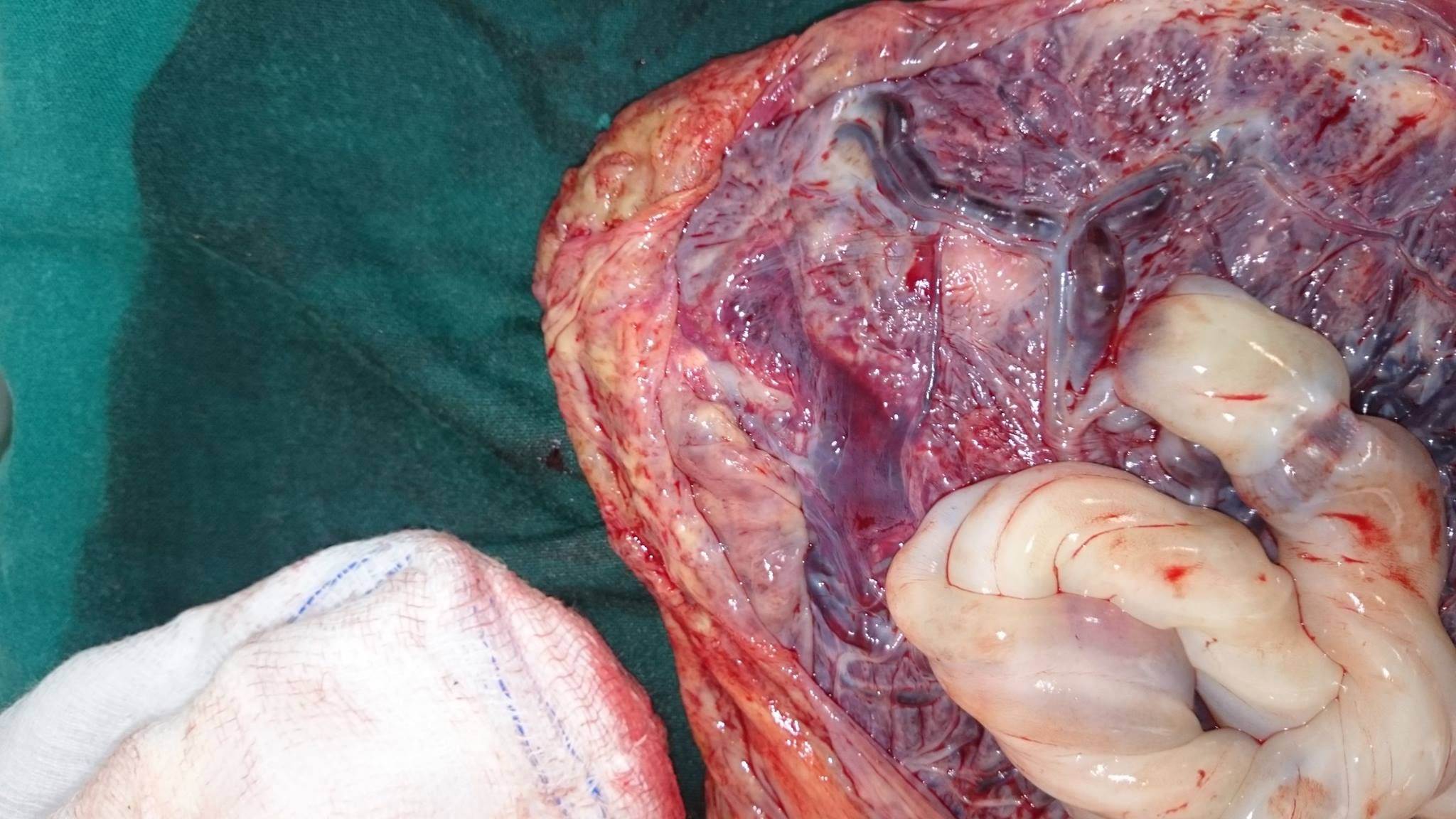
Φωτό από προσωπικό αρχείο . Η κρασπέδωση από πιό κοντά .
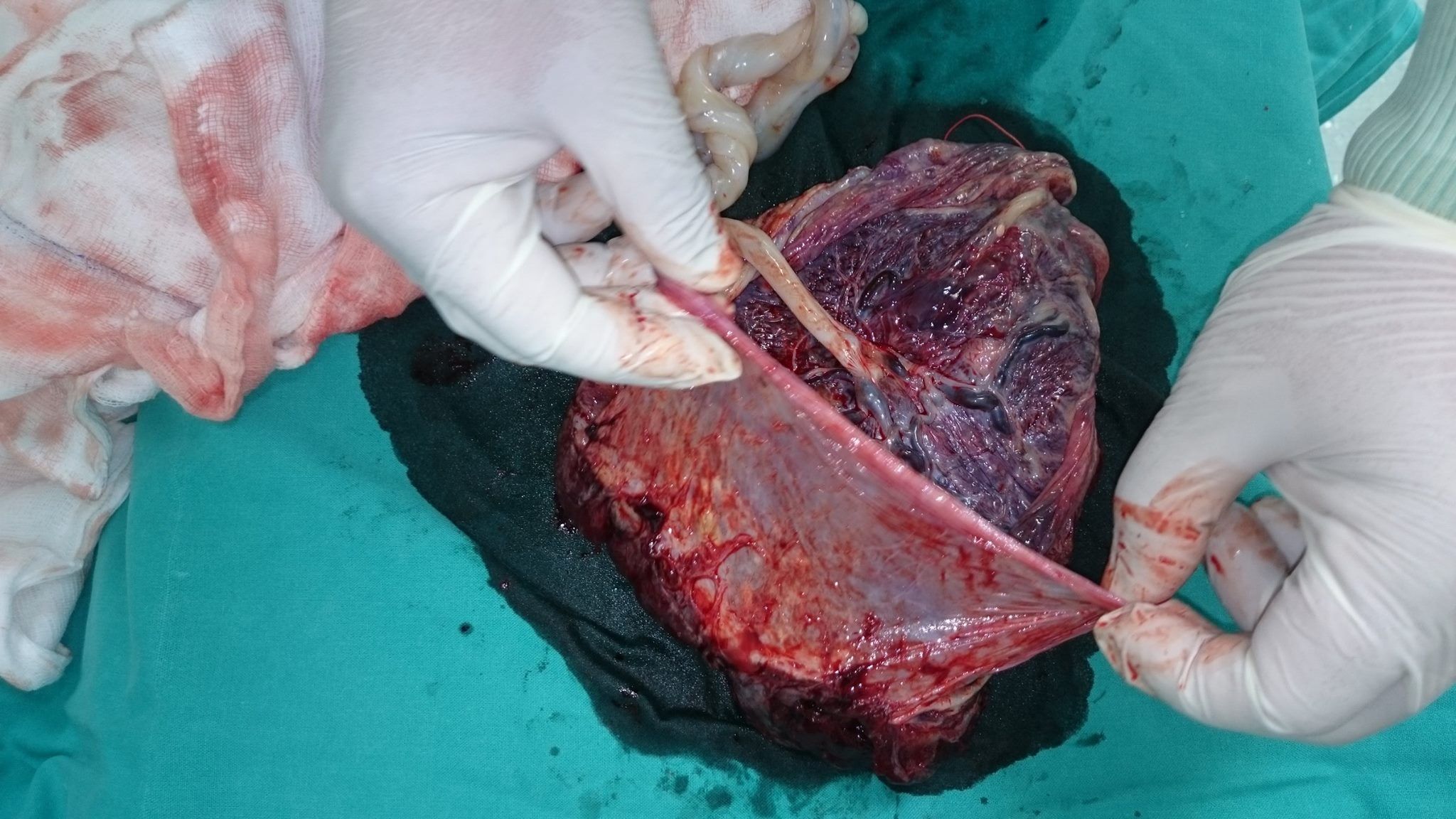
Η αναδίπλωση της αμνιακής μεμβράνης και η αποκάλυψη του κρασπέδου . Το τμήμα του πλακούντα πέραν της αναδίπλωσης φαινόταν να "επιπλέει" ως επί αποκολλήσεως . Υπάρχει σαφέστατα αυξημένος κίνδυνος αποκολλήσεως πλακούντα , ακόμα και "εν αιθρία" , και γι'αυτό πρέπει να είμαστε έτοιμοι .Φωτό από προσωπικό αρχείο .
Αντιφωσφολιπιδικό Σύνδρομο Και Πλακούντας
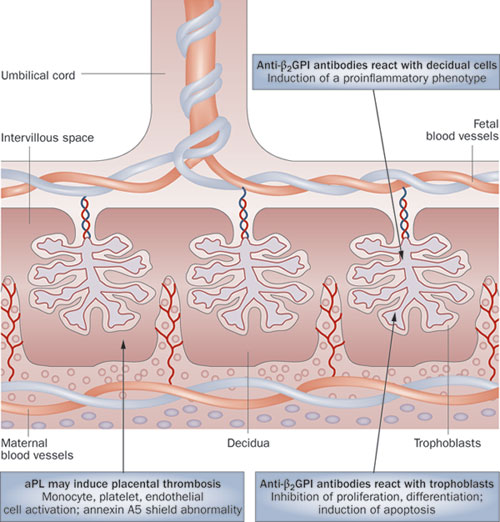
Το αντιφωσφολιπιδικό σύνδρομο προκαλεί θρομβώσεις οι οποίες μπορεί να επηρεάσουν την πλακουντιακή κυκλοφορία . Ενα γενικό σχήμα που περιγράφει τις διαδικασίες αυτές είναι το παρακάτω :
aPL : Αντιφωσφολιπιδικά αντισώματα . Προκαλούν θρομβώσεις στο μεσολάχνιο χώρο .
Anti-β2-GPI : Αντισώματα έναντι β2 γλυκοπρωτεϊνης . Αντιδρούν με την τροφοβλάστη και εμποδίζουν την ανάπτυξή της , ενώ ταυτόχρονα επάγουν την απόπτωσή της . Στις λάχνες , προκαλούν άσηπτη φλεγμονή .
Decidua : Φθαρτός , intervillous space : Μεσολάχνιος χώρος .
Υμενώδης Εκφυση Ομφαλίδας
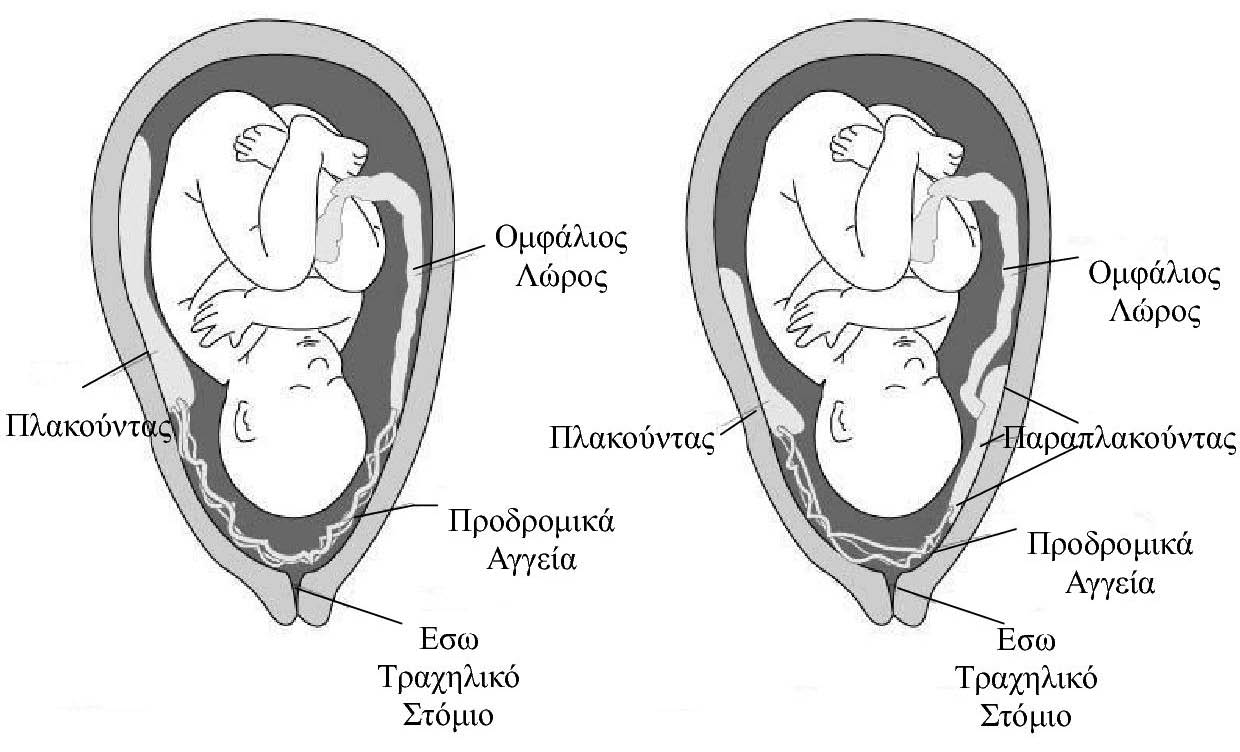
Στην κατάσταση που ονομάζεται "υμενώδης έκφυση ομφαλίδος" ο ομφάλιος λώρος ΔΕΝ εκφύεται από το κεντρικό τμήμα του πλακούντα αλλά από κάποια άκρη του . Ετσι , υπάρχει η πιθανότητα κάποιο τμήμα του παιδιού να παρασύρει τον ομφάλιο λώρο κατά τον τοκετό , μέσα στον πυελογεννητικό σωλήνα , και ενδεχομένως να προκαλέσει αλλοιώσεις στον εμβρυϊκό παλμό ή ακόμα και να αποφράξει ή να κόψει ολόκληρο τον ομφάλιο λώρο . Οι συνέπειες είναι φυσικά καταστροφικές . Υπάρχει τρόπος να διαγνωστεί αυτή η ανωμαλία με προγεννητικό υπερηχογράφημα . Ακόμα και στις περιπτώσεις που η ανωμαλία αυτή δεν γίνεται αντιληπτή με υπερηχογραφία , το καρδιοτοκογράφημα στον τοκετό μπορεί να δείχνει αλλοιώσεις (επιβραδύνσεις) του εμβρυϊκού καρδιακού παλμού , και ο μαιευτήρας συνήθως προλαβαίνει και επεμβαίνει . Οταν υπάρχει τμήμα υμενώδους έκφυσης ομφαλίδος πάνω από το έσω τραχηλικό στόμιο , δηλαδή πάνω από το μοναδικό τμήμα απο το οποίο μπορεί να περάσει το νεογνό για να γεννηθεί φυσιολογικά , τότε η κατάσταση λαμβάνει την ονομασία "προδρομικά άγγεία" - "vasa previa" και αποτελεί απόλυτη ένδειξη για καισαρική τομή . Θυμίζουμε ότι οι κατάστάσεις αυτές είναι σπανιότατες .
Προδρομικά αγγεία
Προδρομικά αγγεία , και προδρομικά αγγεία σε συνύπαρξη παραπλακούντα . Οταν τα αγγεία του ομφαλίου λώρου επικάθονται στο έσω τραχηλικό στόμιο , εμποδίζουν το νεογνό να γεννηθεί . Κάθε σύσπαση της μήτρας θα ωθεί κάποιο μέρος του εμβρύου να τα συμπιέζει (στην περίπτωση της εικόνας το κεφάλι του εμβρύου , αλλά μπορεί να είναι και άλλα μέλη ) .
Τα προδρομικα αγγεία ενέχουν τον κίνδυνο για αφαίμαξη και θανάτου του εμβρύου, όταν γινει η ρήξη μεμβρανών. Η κατάσταση μπορεί να διαγνωστεί προγεννητικά με υπερηχογραφικό έλεγχο. Το περιγεννητικο αποτελεσμα εξαρτάται από την προγεννητική διάγνωση και την καισαρική τομή πριν από τη ρήξη μεμβρανών.
Χοριοαγγείωμα Πλακούντα
Τα χοριοαγγειώματα είναι οι πιό κοινοί όγκοι του πλακούντα, με εκτιμώμενο επιπολασμό του 1% . Αυτοί είναι αγγειακοί όγκοι είναι στην πλειοψηφία τους ενιαίοι , μικροί , και έγκλειστοι στο πλακουντιακό παρέγχυμα . Επειδή είναι αρκετά μικροί είναι πολύ απίθανο να ανιχνευθούν κατά τη γενική επισκόπηση του πλακούντα μετά τον τοκετό , εκτός εάν ο πλακούντας εξεταστεί παθολογοανατομικά . Σε μία κλινική σειρά από 136 χοριοαγγειωμάτων , περισσότερο από το ήμισυ όλων των όγκων ανακαλύφθηκαν μόνο με τη χρήση συστηματικών ιστολογικών τεχνικών . Τα Μικρά χοριοαγγειώματα τείνουν να παραμένουν ασυμπτωματικά και δεν περιπλέκουν την εγκυμοσύνη . Ως Μεγάλα χοριοαγγειώματα , ορίζονται εκείνα που είναι περισσότερο από 4-5 cm σε διάμετρο , και έχουν εκτιμώμενο επιπολασμό που κυμαίνεται από το ένα στις 9000 μέχρι ένα στις 50 000 εγκυμοσύνες και είναι πιο συχνό να διαγνωστούν προγεννητικά με υπέρηχο . Τα χοριοαγγειώματα έχουν συνδεθεί με έναν αριθμό εμβρυϊκών επιπλοκών συμπεριλαμβανομένης της αναιμίας , πολυδράμνιο, υπερδυναμική εμβρυϊκή κυκλοφορία , εμβρυϊκό ύδρωπα και ενδομήτρια καθυστέρηση της ανάπτυξης . Σημειώνεται ότι πρόκειται περί καλοήθων αγγειακών όγκων .
Πλακουντιακό χοριοαγγείωμα
Πλακουντιακό Grading – Βαθμοί Ωρίμανσης Του Πλακούντα
Το Πλακουντιακό Grading αναφέρεται σε ένα σύστημα ταξινόμησης της ωρίμανσης του πλακούντα βάσει της υπερηχογραφικής του εικόνας . Βασίζεται στις φυσιολογικές αλλαγές που επέρχονται στο πλακουντιακό παρέγχυμα λόγω ασβεστώσεων (αποτιτανώσεων) . Ο όρος "γήρανση του πλακούντα" ή "Γερασμένος Πλακούντας" αναφέρεται σε πλακούντες που έχουν αυξημένο βαθμό ωρίμανσης , πρίν την αντίστοιχη ηλικία κύησης . Η χρήση των βαθμών ωρίμανσης του πλακούντα ως μοναδικό στοιχείο αξιολόγησης αυτού δεν είναι καλή μαιευτική πρακτική . Οι κλινικές αποφάσεις λαμβάνονται κυρίως από άλλα στοιχεία . Εχει παρατηρηθεί ότι ο βαθμός ωρίμανσης αυξάνει πρόωρα στις καπνίστριες , με την χρήση ναρκωτικών ουσιών , σε κυήσεις με υπερτασικές διαταραχές και σε κυήσεις που περιπλέκονται από ενδομήτρια καθυστέρηση της ανάπτυξης . Το σύστημα έχει ώς εξής
Βαθμός Ωρίμανσης Πλακούντα 0
• Οπως εμφανίζεται ο πλακούντας πρίν τις 18 εβδομάδες
• Ενιαία ηχογένεια
• Ομαλή χοριακή επιφάνεια
Βαθμός Ωρίμανσης Πλακούντα I
• Ο πλακούντας στις 18 – 29 εβδομάδες
• Ολίγες παρεγχυματικές ασβεστώσεις – αποτιτανώσεις
• Χοριακή επιφάνεια με λίγες προσεκβολές
Βαθμός Ωρίμανσης Πλακούντα II
• Ο πλακούντας μετά από τις 30 εβδομάδες
• Περισσότερες παρεγχυματικές ασβεστώσεις – αποτιτανώσεις
• Χοριακή επιφάνεια βαθύτερες ασβεστοποιημένες προσεκβολές
Βαθμός Ωρίμανσης Πλακούντα III
• Ο πλακούντας μετά από τις 39 εβδομάδες
• Σημαντικού βαθμού ασβεστοποίηση της βασικής χοριακής μεμβράνης
• Πολλές παρεγχυματικές ασβεστώσεις – αποτιτανώσεις
• Χοριακή επιφάνεια με σαφείς και βαθύτερες ασβεστοποιημένες προσεκβολές
• Ασβεστοποιημένος διαχωρισμός των κοτυληδόνων
Ερωτήσεις - Απαντήσεις
Μετακινείται ο πλακούντας ;
Υπάρχει ένα πολύ συχνό φαινόμενο το οποίο στην αγγλική ονομάζεται "placental migration" , δηλαδή "πλακουντιακή μετανάστευση" . Αυτός ο όρος χρησιμοποιείται για να περιγράψει το γεγονός ότι ενώ στην αρχή της εγκυμοσύνης , στο πρώτο και στις αρχές του δευτέρου τριμήνου (μέχρι και 16 εβδομάδες περίπου) Ο πλακούντας μπορεί να φαίνεται να έχει χαμηλή πρόσφυση , αργότερα ο πλακούντας απεικονίζεται μακρυά από το έσω τραχηλικό στόμιο , και στο υπερηχογράφημα β επιπέδου , η απόσταση να είναι μεγαλύτερη από 2 εκατοστά . Φαινομενικά , δηλαδή η απόσταση μεγάλωσε και ο πλακούντας μετακινήθηκε . Αυτό όντως συμβαίνει , διότι η μήτρα αυξάνεται σε μέγεθος με δαφορετικό ρυθμό στο ανώτερο τμήμα της , ενώ το κατώτερο τμήμα αργεί περισσότερο να αυξηθεί . Το φαινόμενο αυτό είναι συχνό , και μεταφράζεται στην κλινική πράξη ως τις περιπτώσεις εκείνες που στο υπερηχογράφημα αυχενικής διαφάνειας αναφέρεται οτι η θέση του πλακούντα είναι "χαμηλής προσφύσεως" ενώ στο υπερηχογράφημα β επιπέδου , ο πλακούντας φαίνεται να έχει αποστασιοποιηθεί από το έσω τραχηλικό στόμιο . Σημειώνεται ότι ένας απόλυτα προδρομικός πλακούντας θα παραμείνει προδρομικός ή τουλάχιστον δεν θα μετακινηθεί τόσο ώστε να ξεπεράσει τα 2 εκατοστά (όριο ασφαλείας) από το έσω τραχηλικό στόμιο . Οι πλακούντες "χαμηλής προσφύσεως" στις 12 εβδομάδες έχουν μεγάλη πιθανότητα να μετακινηθούν αργότερα .
Πόσο σίγουρη είναι η διάγνωση του προδρομικού - επιπωματικού πλακούντα ;
Η υπερηχογραφία στις 19-22 εβδομάδες (δηλαδή στο β επιπέδου περίπου) είναι πολύ ακριβής στο να περιγράψει την θέση του πλακούντα . Μετά από αυτές τις εβδομάδες κύησης δεν παρατηρείται το φαινόμενο της πλακουντιακής μετανάστευσης , και όσοι πλακούντες έχουν χαρακτηριστεί επιπωματικοί - προδρομικοί θα παραμείνουν έτσι .
Πόσο σίγουρη είναι η διάγνωση του συμφυτικού , στιφρού ή και διεισδυτικού πλακούντα ; (accreta , increta, percreta) ;
Αυτές οι ανωμαλίες διαγιγνώσκονται λίγο αργότερα από ότι διαγιγνώσκεται η θέση του πλακούντα , και αυτό διότι τα αγγεία πρέπει να μεγαλώσουν για να γίνουν εμφανή . Συνήθως αυτές οι ανωμαλίες εντοπίζονται στο τρίτο τρίμηνο με υπερηχογραφία Doppler . Οσο μεγαλώνει η εγκυμοσύνη τόσο οι υποψίες θα γίνοται βεβαιότητες . Το σημαντικό στοιχείο είναι ότι ακόμα και οι υποψίες πρέπει να ληφθούν σοβαρά υπόψη .
Επηρεάζει ο προδρομικός - επιπωματικός πλακούντας τη θέση του παιδιού μέσα στη μήτρα ;
Ναι . Αρκετές φορές το παιδί παίρνει εγκάρσια θέση , μια θέση δύσκολη τεχνικά , ακόμα και για καισαρική .
Επηρεάζει ο προδρομικός - επιπωματικός πλακούντας τη θρέψη του παιδιού μέσα στη μήτρα ;
Συνήθως όχι . Το παιδί αναπτύσσεται φυσιολογικά . Μπορεί να χρειαστεί προγραμματισμένη καισαρική αρκετά νωρίς , (ακόμα και στις 34-35 εβδομάδες) , αλλά μέχρι τότε το παιδί έχει αναπτυχθεί φυσιολογικά .
"Γερνάει" πιό γρήγορα ο επιπωματικός πλακούντας ;
Οχι .
Εχω κρασπεδωτό - περιχαρακωμένο πλακούντα (circumvallate , Circummarginate). Κινδυνεύω για αποκόλληση ;
Εγκυες με μικρές εκτάσεις κρασπέδωσης και περιχαράκωσης του πλακούντα δεν αυξάνουν ιδιαίτερα την πιθανότητα αποκόλλησης . Επίσης μικρές εκτάσεις κρασπέδωσης και περιχαράκωσης δεν γίνονται συνήθως αντιληπτές . Ολα εξαρτώνται από την έκταση της ανωμαλίας . Υπάρχει αυξημένη συχνότητα πρόωρης ρήξης των μεμβρανών .
Δείτε Επίσης
Ο Πλακούντας Στον Συστηματικό Ερυθηματώδη Λύκο
Αυτόματες Πρώϊμες Κρυφες Αποβολές
Θρομβοφιλία (κληρονομική ή και επίκτητη)
Ενδομήτρια Καθυστέρηση Της Ανάπτυξης
Βιβλιογραφία
1. Benirschke K. The placenta: structure and function. NeoReviews
2004;5(6):e252–e261.
2. Williams PL. Fetal membranes and placenta. In: Gray’s anatomy. New
York, NY: Churchill Livingstone, 1995.
3. Abramowicz JS, Sheiner E. In utero imaging of the placenta:
importance for diseases of pregnancy. Placenta 2007;28(suppl A):S14–S22.
4. Lax A, Prince MR, Mennitt KW, Schwebach JR, Budorick NE. The value of
specifi c MRI features in the evaluation of suspected placental
invasion. Magn Reson Imaging 2007;25(1):87–93.
5. Hand JW, Li Y, Thomas EL, Rutherford MA, Hajnal JV. Prediction of
specifi c absorption rate in mother and fetus associated with MRI
examinations during pregnancy. Magn Reson Med 2006;55(4):883–893.
6. Mazouni C, Gorincour G, Juhan V, Bretelle F. Placenta accreta: a
review of current advances in prenatal diagnosis. Placenta
2007;28(7):599–603.
7. Warshak CR, Eskander R, Hull AD, et al. Accuracy of ultrasonography
and magnetic resonance imaging in the diagnosis of placenta accreta.
Obstet Gynecol 2006;108(3 pt 1):573–581.
8. Hill LM, Breckle R, Ragozzino MW, Wolfgram KR, O’Brien PC. Grade 3
placentation: incidence and neonatal outcome. Obstet Gynecol 1983;61(6):
728–732.
9. Vosmar MB, Jongsma HW, van Dongen PW. The value of ultrasonic
placental grading: no correlation with intrauterine growth retardation
or with maternal smoking. J Perinat Med 1989;17(2):137–143.
10. Kara SA, Toppare MF, Avşar F, Caydere M. Placental aging, fetal
prognosis and fetomaternal Doppler indices. Eur J Obstet Gynecol Reprod
Biol 1999;82 (1):47–52.
24. Lowdermilk C, Gavant ML, Qaisi W, West OC, Goldman SM. Screening
helical CT for evaluation of blunt traumatic injury in the pregnant
patient. RadioGraphics 1999;19(spec no):S243–S255; discussion S256–S258.
25. Kurtz AB, Middleton WD. Placenta, umbilical cord, and cervix. In:
Ultrasound: the requisites. Philadelphia, Pa: Mosby, 1996; 308–340.
26. Lahoria K, Malhotra S, Bagga R. Transabdominal and transvaginal
ultrasonography of placenta previa.Int J Gynaecol Obstet
2007;98(3):258–259.
27. Oyelese Y, Smulian JC. Placenta previa, placenta accreta,and vasa
previa. Obstet Gynecol 2006;107(4):927–941.
28. Moodley J, Ngambu NF, Corr P. Imaging techniques to identify
morbidly adherent placenta praevia:a prospective study. J Obstet
Gynaecol 2004;24(7):742–744.
29. Baulies S, Maiz N, Munoz A, et al. Prenatal ultrasound diagnosis of
vasa praevia and analysis of risk factors. Prenat Diagn
2007;27(7):595–599.
30. Levine D, Hulka CA, Ludmir J, Li W, Edelman RR. Placenta accreta:
evaluation with color Doppler US, power Doppler US, and MR imaging.
Radiology 1997;205(3):773–776.
31. ACOG Committee on Obstetric Practice. ACOG Committee opinion. Number
266, January 2002: placenta accreta. Obstet Gynecol 2002;99(1):169–170.
32. To WW, Leung WC. Placenta previa and previous cesarean section. Int
J Gynaecol Obstet 1995;51(1):25–31.
33. Clark SL, Koonings PP, Phelan JP. Placenta previa/ accreta and prior
cesarean section. Obstet Gynecol1985;66(1):89–92.
34. Dwyer BK, Belogolovkin V, Tran L, et al. Prenatal diagnosis of
placenta accreta: sonography or magnetic resonance imaging? J Ultrasound
Med 2008; 27(9):1275–1281.
35. Baughman WC, Corteville JE, Shah RR. Placenta accreta: spectrum of
US and MR fi ndings. Radio- Graphics 2008;28(7):1905–1916.
36. Comstock CH, Love JJ Jr, Bronsteen RA, et al. Sonographic detection
of placenta accreta in the second and third trimesters of pregnancy. Am
J Obstet Gynecol 2004;190(4):1135–1140.
37. Dighe M, Cuevas C, Moshiri M, Dubinsky T, Dogra VS. Sonography in fi
rst trimester bleeding. J Clin
Ultrasound 2008;36(6):352–366. 38. Sebire NJ, Foskett M, Fisher RA, Rees
H, Seckl M,Newlands E. Risk of partial and complete hydatidiform molar
pregnancy in relation to maternal age. BJOG 2002;109(1):99–102.
39. Barton JW, McCarthy SM, Kohorn EI, Scoutt LM, Lange RC. Pelvic MR
imaging fi ndings in gestational trophoblastic disease, incomplete
abortion, and ectopic pregnancy: are they specifi c? Radiology
1993;186(1):163–168.
40. Allen SD, Lim AK, Seckl MJ, Blunt DM, Mitchell AW. Radiology of
gestational trophoblastic neoplasia. Clin Radiol 2006;61(4):301–313.
41. Nagayama M, Watanabe Y, Okumura A, Amoh Y, Nakashita S, Dodo Y. Fast
MR imaging in obstetrics.RadioGraphics 2002;22(3):563–582.
42. Hricak H, Demas BE, Braga CA, Fisher MR, Winkler ML. Gestational
trophoblastic neoplasm of the uterus: MR assessment. Radiology
1986;161(1):11–16.
43. Yamashita Y, Torashima M, Takahashi M, et al. Contrast-enhanced
dynamic MR imaging of postmolar gestational trophoblastic disease. Acta
Radiol 1995;36(2):188–192.
44. Durfee SM, Frates MC, Luong A, Benson CB. The sonographic and color
Doppler features of retained products of conception. J Ultrasound Med
2005;24 (9):1181–1186.
45. Abbasi S, Jamal A, Eslamian L, Marsousi V. Role of clinical and
ultrasound fi ndings in the diagnosis of retained products of
conception. Ultrasound Obstet Gynecol 2008;32(5):704–707.
46. Harris RD, Cho C, Wells WA. Sonography of the placenta with emphasis
on pathological correlation. Semin Ultrasound CT MR 1996;17(1):66–89.
47. Zalel Y, Gamzu R, Weiss Y, et al. Role of color Doppler imaging in
diagnosing and managing pregnancies complicated by placental
chorioangioma. J Clin Ultrasound 2002;30(5):264–269.
48. Zalel Y, Weisz B, Gamzu R, Schiff E, Shalmon B, Achiron R.
Chorioangiomas of the placenta: sonographic and Doppler fl ow
characteristics. J Ultrasound Med 2002;21(8):909–913.
49. Ozer EA, Duman N, Kumral A, et al. Chorioangiomatosis presenting
with severe anemia and heart failure in a newborn. Fetal Diagn Ther
2008;23(1):5–6.
50. Kanne JP, Lalani TA, Fligner CL. The placenta revisited:
radiologic-pathologic correlation. Curr Probl Diagn Radiol
2005;34(6):238–255.
51. Kawamoto S, Ogawa F, Tanaka J, Ban S, Heshiki A. Chorioangioma:
antenatal diagnosis with fast MR imaging. Magn Reson Imaging
2000;18(7):911–914.
52. Potter JF, Schoeneman M. Metastasis of maternal cancer to the
placenta and fetus. Cancer 1970;25 (2):380–388.
53. Dildy GA 3rd, Moise KJ Jr, Carpenter RJ Jr, Klima T. Maternal
malignancy metastatic to the products of conception: a review. Obstet
Gynecol Surv 1989;44(7):535–540.
54. Jackisch C, Louwen F, Schwenkhagen A, et al. Lung cancer during
pregnancy involving the products of conception and a review of the
literature. Arch Gynecol Obstet 2003;268(2):69–77.
55. Altman JF, Lowe L, Redman B, et al. Placental metastasis of maternal
melanoma. J Am Acad Dermatol 2003;49(6):1150–1154.
56. Sakurai H, Mitsuhashi N, Ibuki Y, Joshita T, Fukusato T, Niibe H.
Placental metastasis from maternal primitive neuroectodermal tumor. Am J
Clin Oncol 1998;21(1):39–41.
57. Harris RD, Simpson WA, Pet LR, Marin-Padilla M, Crow HC. Placental
hypoechoic-anechoic areas and infarction: sonographic-pathologic
correlation. Radiology 1990;176(1):75–80.
58. Reis NS, Brizot ML, Schultz R, Nomura RM, Zugaib M. Placental lakes
on sonographic examination: correlation with obstetric outcome and
pathologic fi ndings. J Clin Ultrasound 2005;33(2):67–71.
59. Brown DL, DiSalvo DN, Frates MC, Davidson KM, Genest DR. Placental
surface cysts detected on sonography: histologic and clinical
correlation. J Ultrasound Med 2002;21(6):641–646.
60. Ferrara N, Menditto C, Di Marino MP, Ciccarelli A, Gerosolima G,
Menditto V. Subchorionic placental cyst: histopathological and clinical
aspects in two cases. Pathologica 1996;88(5):439–443.
61. Ultrasound Obstet Gynecol. 2009 Feb;33(2):193-203. doi:
10.1002/uog.6284. Role of three-dimensional power Doppler in the
antenatal diagnosis of placenta accreta: comparison with gray-scale and
color Doppler techniques. Shih JC1, Palacios Jaraquemada JM, Su YN, Shyu
MK, Lin CH, Lin SY, Lee CN.]
Η σελίδα έχει εώς τώρα
Επισκέπτες